持续被动训练仪对膝骨关节炎患者术后膝关节疼痛和活动度及功能恢复的影响
李福娟
天津市第四中心医院 (天津 300140)
膝骨关节炎是一种发病率较高的骨关节退行性疾病。患者主要表现为关节疼痛、肿胀、僵硬等,随着病情进展,可出现身体残疾,甚至直接危及生命[1]。全膝关节置换术是临床治疗晚期膝骨关节炎患者的有效手段,主要采用人工制造关节替代损伤部位的关节,重构膝关节的力学结构,减轻关节肿胀、疼痛程度,防止关节畸形[2]。尽管此术式效果明显,但操作复杂,术中容易破坏周围软组织及骨骼,术后膝关节功能恢复时间较漫长。因此,术后尽早开始康复训练至关重要[3]。常规康复训练缺少持续性,康复进程较缓慢,且受到术后疼痛的影响,患者的训练积极性并不高。因此,寻找新型康复训练方式至关重要[4]。持续被动训练仪是一种新型康复训练仪器,可使关节按照预定程序进行持续被动运动,有效维护和增加关节活动度,防止关节僵硬、痉挛的发生,从而促进关节功能恢复[5]。基于此,本研究探讨持续被动训练仪对膝骨关节炎患者术后膝关节疼痛、活动度及功能恢复的影响,现报道如下。
1 资料与方法
1.1 一般资料
采用随机数字表法将我院于2021 年5 月至2023 年5 月收治的84 例膝骨关节炎手术患者分为对照组与观察组,每组42 例。对照组男22 例,女20 例;年龄45~74 岁,平均(58.24±6.24)岁;体质量指数21~28 kg/m2,平均(24.51±2.36)kg/m2;病程8~35个月,平均(18.25±2.24)个月。观察组男24例,女18 例;年龄44~75 岁,平均(58.67±6.35)岁;体质量指数21~27 kg/m2,平均(24.79±2.28)kg/m2;病程7~38 个月,平均(18.32±2.78)个月。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
纳入标准:符合膝骨关节炎诊断标准[6];单侧膝关节患病;首次行全膝关节置换术治疗;具备正常交流能力;对研究知情同意。排除标准:其他关节炎性疾病;其他引起疼痛的疾病;严重骨质疏松;严重膝挛缩畸形;重要脏器功能病变;内置心脏起搏器;凝血功能异常;先天肢体功能障碍;存在精神类疾病。
1.2 方法
对照组术后进行常规康复训练。术后第1~2 天协助患者摆好体位,抬高患肢,腘窝下悬空,指导患者进行股四头肌等长收缩训练、踝泵关节训练;采用毛巾包裹冰袋覆盖于手术区,每3 小时更换1 次,持续冷敷48 h,通过冰敷降低神经末梢敏感性,进而达到镇痛、消炎目的;指导患者进行放松训练,以提高疼痛阈值,剧烈疼痛时给予口服镇痛药物止痛。术后第3~7 天以仰卧位直腿抬高训练、膝关节屈伸活动、髋关节后伸运动、股四头肌增强训练、腘绳肌等长收缩训练、臀肌等长收缩训练、空蹬自行车训练、下床站立及行走训练为主。术后第8~14 天以膝关节屈伸活动、渐进性抗阻训练、上下楼梯训练为主。术后第15 天开始以增强肌力训练、患肢负重训练为主,期间根据患者耐受情况,逐渐加大训练难度。连续训练4 周。
观察组在对照组基础上借助持续被动训练仪进行康复训练。仪器为YTK-C 型下肢关节康复器(杭州正大医疗器械有限公司,浙械注准20162190095),内设智能化软件编程,可控制运动角度、运动速度。告知患者持续被动训练的目的与意义,协助患者取平卧位,将其下肢置于仪器上,穿好固定鞋,使患者足尖朝上,取中立位。正式训练前,认真测量和记录患者的膝关节屈曲角度,再以此为初始角度,调整好训练仪活动参数,此后每日根据患者耐受度酌情增加 5°~10°的活动角度,直至膝关节能够屈伸至最大限度,操作速度先慢后快。于术后第3 天开始训练,30 min/次,2 次/d,连续训练4 周。
1.3 观察指标
(1)比较两组膝关节疼痛程度:术前及术后1、2、4 周采用视觉模拟评分法[7](visual analogue scale,VAS)评估,由患者根据自身疼痛感知在10 cm 皮尺上标出最符合的位置,1 cm 代表1 分,评分与疼痛程度呈正相关。(2)比较两组膝关节活动度:术前及术后1、2、4 周使用测角仪测量膝关节最大屈曲位至最大伸直位的活动度。(3)比较两组关节功能:术后4 周采用医院膝关节功能评分表[8](the hospital for special surgery,HSS)评估,包含疼痛、功能、活动度、肌力、屈曲畸形、稳定性等内容,总分100 分,≥85 分说明膝关节功能优,70~84 分说明膝关节功能良,60~69 分说明膝关节功能中,≤59 分说明膝关节功能差,优良率=(优例数+良例数)/总例数×100.00%。
表1 两组VAS 评分比较(分,±s)
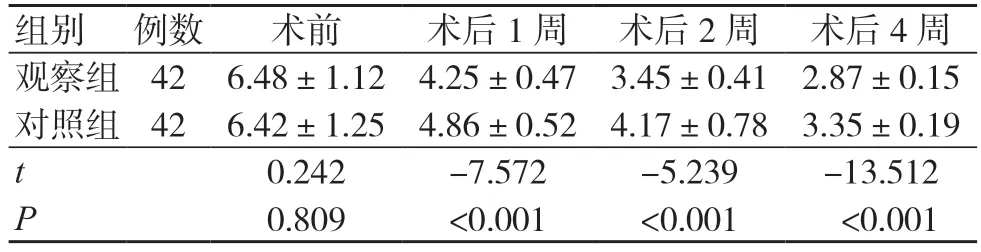
表1 两组VAS 评分比较(分,±s)
注:VAS 为视觉模拟评分法
组别 例数 术前 术后1 周 术后2 周 术后4 周观察组 42 6.48±1.12 4.25±0.47 3.45±0.41 2.87±0.15对照组 42 6.42±1.25 4.86±0.52 4.17±0.78 3.35±0.19 t 0.242 -7.572 -5.239 -13.512 P 0.809 <0.001 <0.001 <0.001
1.4 统计学处理
采用SPSS 25.0 统计软件进行数据分析。计量资料以±s表示,采用t检验。计数资料以率表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组膝关节疼痛程度比较
术前,两组VAS 评分比较,差异无统计学意义(P>0.05);术后1、2、4 周,观察组的VAS评分均低于对照组,差异有统计学意义(P<0.05),见表1。
2.2 两组膝关节活动度比较
术前,两组膝关节活动度比较,差异无统计学意义(P>0.05);术后1、2、4 周,膝关节活动度均大于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组膝关节活动度比较(°,±s)

表2 两组膝关节活动度比较(°,±s)
组别 例数 术前 术后1 周 术后2 周 术后4 周观察组 42 43.38±6.20 85.22±8.18 98.18±11.42 104.40±11.03对照组 42 43.17±7.14 77.98±7.03 91.57± 9.40 97.67±10.10 t 0.686 6.624 2.559 4.053 P 0.408 <0.001 <0.001 <0.001
2.3 两组膝关节功能比较
术后4 周,观察组膝关节功能优良率高于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组膝关节功能比较
3 讨论
膝骨关节炎是导致患者膝关节畸形与功能丧失的主要原因,严重影响患者的生活质量[9-10]。全膝关节置换术虽可重建膝关节功能,避免关节畸形,缓解疼痛症状,但术中需清理膝关节滑膜,创伤较大,术后局部疼痛及肿胀持续时间较长,极易影响术后康复效果[11-12]。有研究证实,早期康复训练能够有效避免关节囊粘连和挛缩,减少关节内粘连,增强关节周围力量,对全膝关节置换术后膝关节功能恢复具有积极作用[13]。但常规康复训练以肢体主动活动为主,多数患者由于害怕术后疼痛、跌倒,恐动心理较明显,严重降低患者的康复积极性,极易导致术后恢复不良[14]。不同于传统康复训练,持续被动训练仪作为一种高效持续运动方式,可根据患者的耐受度灵活调整活动角度,有效提高训练舒适度,减轻患者的恐惧心理,进而保证训练持续进行,明显促进关节周围肌腱与韧带的修复[15]。
有研究证实,膝部骨折患者术后在常规康复训练的同时辅以持续被动训练,可减少关节内粘连,增加关节屈伸活动范围,使患者术后的Rasmussen 膝关节功能等级优秀率由50%提升至75%[5]。本研究结果显示,术后1、2、4 周,观察组的VAS 评分均低于对照组,膝关节活动度均大于对照组,差异有统计学意义(P<0.05);术后4 周,观察组膝关节功能优良率高于对照组,差异有统计学意义(P<0.05)。以上结果与冯乃清等[16]的研究结论相似,可见持续被动训练仪对膝骨关节炎患者术后功能康复具有积极作用。本研究观察组在常规康复训练的同时进行持续被动运动训练,可使患者在无疼痛状态下获得连续性下肢运动,有效防止术后活动受限所致的血液循环不畅问题,明显改善膝关节周围软组织的血液循环,提高术后关节愈合质量,从而促进患者术后膝关节功能的恢复[17];持续被动运动训练可促进关节液分泌和吸收,减轻纤维组织粘连程度,改善炎症水平,降低手术区域的疼痛、肿胀程度,进而提高训练耐受度[18];此外,通过仪器自身的动力作用进行膝关节活动,能够明显减少患者活动时体能的消耗,延长每次活动时间,增加膝关节活动度[19]。
综上所述,膝骨关节炎患者术后借助持续被动训练仪,可减轻关节疼痛,增加关节活动度,加速关节功能恢复。

