光谱CT在急性脑梗死介入术后鉴别脑出血与碘对比剂外渗中的应用价值*
金佳熙 郑春红 陈 钦 福建中医药大学附属第二人民医院影像科,福建省福州市 350003
急性缺血性脑梗死是临床上的常见病和多发病,是危害全国中老年身体健康的主要疾病,具有死亡率高和致残率高的特点[1]。随着全国大部分医院卒中中心的普及,进行血管内介入治疗的患者明显增多,时间窗内介入手术是目前治疗急性缺血性脑梗死的最有效方法,而血管再通后最主要并发症是颅内出血,其发生率为6.3%~15.4%[2],若没有及时得到准确诊断和治疗,后果严重,甚至死亡,及时有效发现继发性颅内出血并调整治疗方案对改善预后具有重要的价值。术后2h内行常规颅脑CT检查可早期发现高密度影,但是难以鉴别到底是介入术后造成的单纯对比剂外渗、单纯脑出血还是出血合并对比剂外渗。双能量CT主要分为双源CT、单源瞬时管电压切换CT和双层探测器光谱CT(下面简称光谱CT)[3]。光谱CT具有双层探测器,双层探测器采集的高、低能数据解析后采用全息光谱图像(Spectral-based imaging,SBI)基数据的形式存储。SBI基数据包含有常规CT图像信息及各种能谱信息,可直接调用实现能谱多参数图像的重建,得到虚拟平扫(Virtual non-contrast,VNC)及碘密度图(Lodine density),并可供回顾性分析使用[4]。VNC图像的碘消除准确性很高,去除外渗的高密度碘对比剂,残留高密度影为术后继发出血,外渗的对比剂在碘密度图中则显示为高密度灶。本研究就光谱CT在急性缺血性脑梗死介入术后早期继发性脑出血和碘对比剂外渗的鉴别诊断价值进行探讨。
1 资料和方法
1.1 一般资料 将2021年8月—2023年3月50例因急性缺血性脑梗死行血管内介入治疗的患者纳入本研究,年龄29~88岁,平均年龄66.82岁,男29例,女21例。纳入标准:(1)诊断为急性缺血性脑梗死者;(2)行血管内介入治疗;(3)介入术后2h内行光谱CT检查;(4)术后48h复查常规颅脑CT平扫。所有检查项目均取得患者及其家属同意,本研究通过我院伦理委员会批准。
1.2 方法 本研究采用飞利浦双层探测器光谱CT(IQon Spectral CT)行颅脑CT检查。患者于介入治疗后2h内行光谱CT扫描,扫描范围为下颌骨至颅顶。扫描参数:管电压120kV,固定管电流207mAs。自动生成常规颅脑CT图像,将SBI数据传到星云工作站进行后处理及分析,获得VNC和碘密度图。由2名诊断经验丰富的影像科副主任医师盲法阅片分析图像,遇到意见不统一经协商探讨统一意见后确定诊断。结果诊断标准如下:(1)术后单纯脑出血:在常规颅脑CT、VNC图中均为高密度,在碘密度图中为低密度;(2)单纯碘对比剂外渗:在常规颅脑CT、碘密度图中均为高密度,在VNC中为低密度;(3)出血合并碘对比剂外渗:在常规颅脑CT、VNC及碘密度图均为高密度;(4)既无出血又无碘对比剂外渗:在常规颅脑CT、VNC及碘密度图均为低密度。以介入术后48h常规颅脑CT复查结果及临床诊断资料作为诊断金标准进行对照研究,若CT复查同一位置高密度影持续存在或加重,代表术后继发出血,若高密度影消失或明显减低,代表碘对比剂外渗[3-4]。
1.3 统计学方法 用SPSS24.0统计学软件分析数据,分别计算常规颅脑CT+碘密度图(A组)、常规颅脑CT+VNC(B组)、常规颅脑CT+VNC+碘密度图(C组)诊断术后单纯脑出血、单纯碘对比剂外渗、出血合并对比剂外渗的敏感度、特异度、阳性预测值、阴性预测值及符合率,以术后48h常规颅脑CT复查结果与临床资料为诊断金标准进行对照,对A、B、C组诊断数据进行χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 三组诊断效能分析 50例随访患者中常规颅脑CT图像均发现高密度灶,后经确诊分别为2例单纯出血,28例单纯碘对比剂外渗,20例继发脑出血合并碘对比剂外渗。常规颅脑CT+碘密度图(A组)、常规颅脑CT+VNC(B组)、常规颅脑CT+VNC+碘密度图(C组)分别诊断术后继发脑出血的敏感度、特异度、阳性预测值、阴性预测值及符合率均为100%;A组对诊断出血合并碘对比剂外渗的敏感度和对诊断单纯对比剂外渗的特异度较低,而B、C两组对诊断出血合并碘对比剂外渗的敏感度、特异度、阳性预测值及阴性预测值均在90%以上,并且B、C组两者的诊断符合率均较A组高。三组图像分析方法鉴别诊断差异均有统计学意义(均P<0.001)。见表1~3。
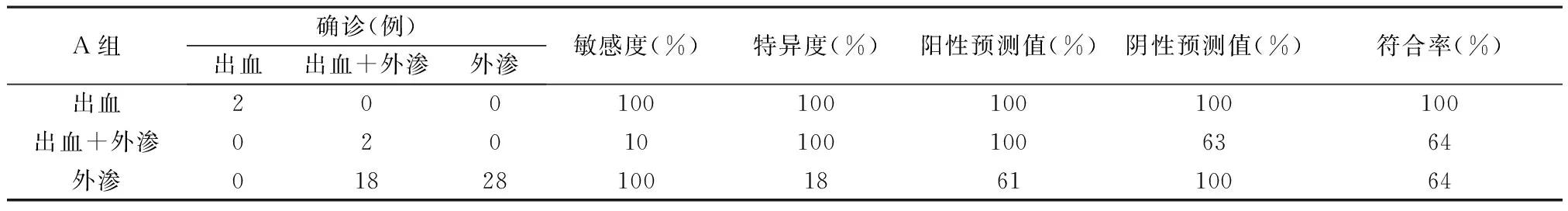
表1 常规颅脑CT+碘密度图(A组)诊断效能
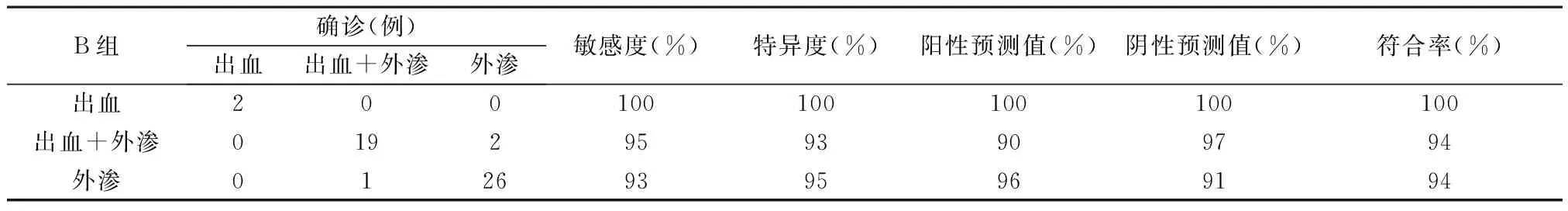
表2 常规颅脑CT+VNC(B组)诊断效能
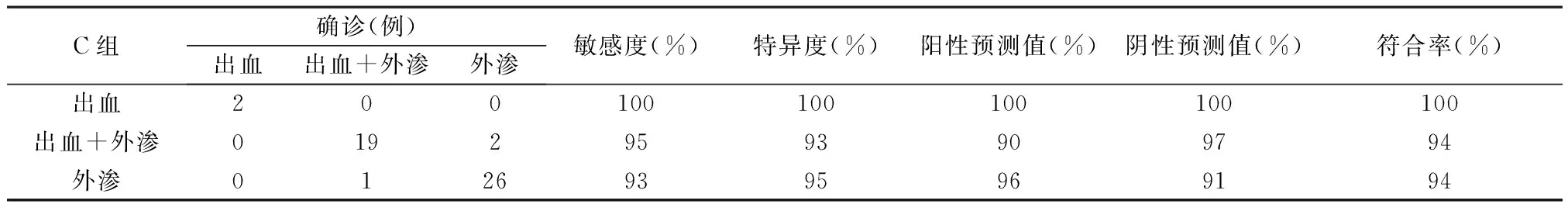
表3 常规颅脑CT+VNC+碘密度图(C组)诊断效能
2.2 典型病例
2.2.1 病例1:患者女,69岁。用B组和C组方法均诊断为出血合并碘对比剂外渗,常规CT平扫显示的高密度病灶(见图1a),周围部分高密度外渗对比剂在虚拟平扫中被去除,残留部分高密度为脑出血(见图1b);用A组方法诊断为碘对比剂外渗,在碘密度图上呈高密度(见图1c);48h CT复查周围碘对比剂外渗已吸收,剩余中间高密度的脑出血(见图1d)。
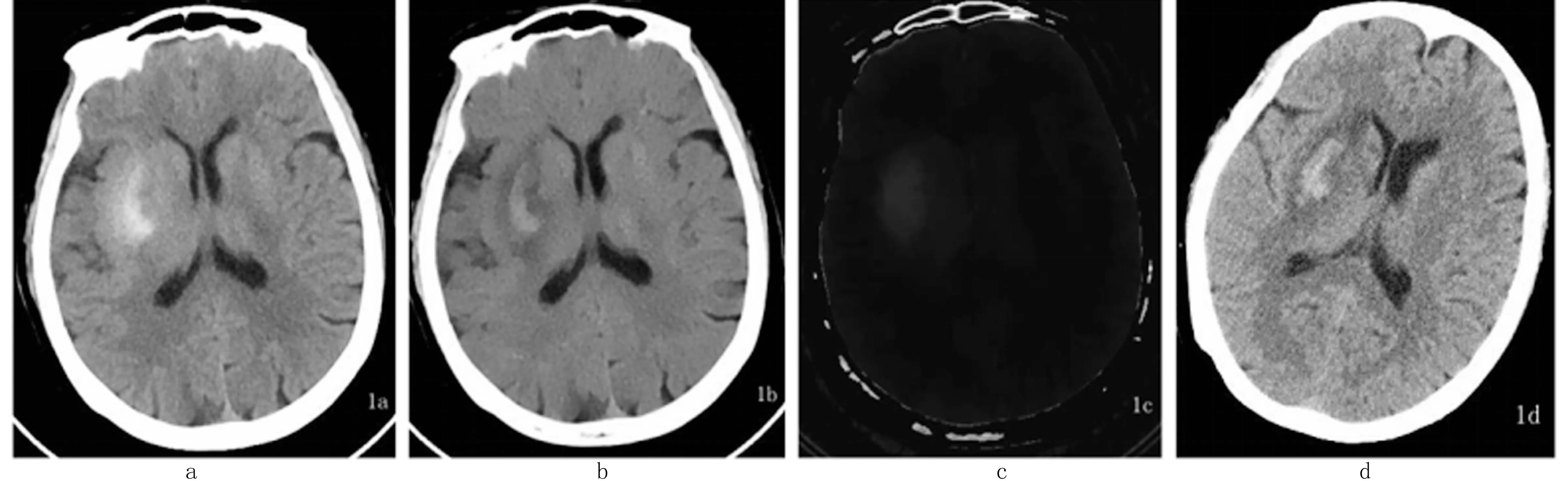
常规CT平扫 VNC 碘密度图 48h复查常规颅脑CT图1 病例1
2.2.2 病例2:患者男,65岁。用A、B、C三组方法均诊断为对比剂外渗合并出血(含脑出血及蛛网膜下腔出血),左侧基底节区高密度灶(见图2a)在虚拟平扫图上呈低密度灶(见图2b长箭头所示),在碘密度图上高密度(见图2c长箭头所示),为外渗的碘对比剂,残留部分高密度影较常规CT平扫高密度稍减低,但仍呈高密度,为脑出血(见图2b、图2c短箭头所示),48h复查颅脑CT脑出血加重破入脑室伴明显占位效应,外渗对比剂已吸收(见图2d)。
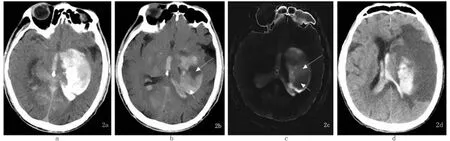
常规CT平扫 VNC 碘密度图 48h复查常规颅脑CT图2 病例2
3 讨论
临床上,常规颅脑CT平扫常用来评价急性缺血性脑梗死介入术后治疗效果和及时发现并发症。血脑屏障完整时碘对比剂不会通过其外渗,介入手术使血管再通后血流压力导致颅内出血的概率相应升高,也经常会导致碘对比剂外渗,两者在常规CT平扫上均表现为高密度[1,4-7]。继发出血需介入术后48h碘对比剂逐渐吸收后才能明确诊断,常常因不能明确诊断误诊或错过最佳治疗时机导致病情加重[2,8-9]。而连续不断地反复常规颅脑CT平扫检查不仅会增加患者的经济负担,同时也极大增加了辐射剂量,而且短时间内常规颅脑CT在继发性脑出血与碘造影剂外渗方面难以鉴别诊断[9],因此提高术后早期出血的诊断符合率尤为重要。本研究中A组方法对于诊断单纯脑出血或碘对比剂诊断的敏感度均有100%,对出血合并对比剂外渗的敏感度较低,仅为10%。当出血合并对比剂外渗,如病例1(见图1),出血和对比剂在同一部位且互相重叠时,碘密度图上表示为高密度,范围与常规颅脑CT一致,用A组方法只能鉴别出有对比剂外渗,无法鉴别出有无合并出血;虚拟平扫根据高密度影较常规颅脑CT减低为外渗对比剂,残留高密度为脑出血的方法,来鉴别出血合并对比剂外渗,但无法确定外渗对比剂的范围;C组方法既可以鉴别出血和对比剂,还可以明确它们的范围。如病例2(见图2),同样是出血合并对比剂外渗,两者范围大致相仿,中间有部分不重叠,用A组方法(碘密度图)中间低密度区诊断为脑出血,周围高密度为对比剂外渗;用B组方法(虚拟平扫)中间密度减低区为对比剂外渗,周围高密度则为脑出血,可明确出血范围,但两者重叠处有无对比剂无法肯定;C组方法则根据常规颅脑CT、VNC及碘密度图均为高密度判定出血合并对比剂外渗,而且可以分别评估出血和外渗对比剂的范围,图2b和图2c均为高密度处为出血和对比剂重叠区。虽然B、C两种方法鉴别结果一致,但是C组方法在判定外渗对比剂范围优于B组。随着光谱CT的不断发展,Tijssen等[10]研究表明,VNC图和碘密度图可立即区分脑出血及造影剂,不需要后续多次扫描。目前国内外已有多篇文献报道双能量CT对继发出血及碘对比剂外渗中的鉴别。Riederer等[11]用MRI作为金标准,在47例脑卒中介入后病人中证实光谱CT的VNC图和碘密度图对继发出血的鉴别诊断敏感性和特异性均为100%。Gupta等[12]对18例患者行双源双能量CT诊断颅内出血的敏感性100%,特异性91%。陈国强等[9]在鉴别介入治疗后颅内出血及造影剂外渗的敏感性100%,特异性95.0%,阳性预测值87.5%,阴性预测值100%。总体上应用B、C组方法判断结果一致,但C组方法在判定对比剂范围方面优于B组,其次才是A组方法。
综上所述,在不增加辐射剂量以及患者经济负担的情况下,光谱CT达到常规颅脑CT不能得到的鉴别诊断效果,可用于指导临床后续治疗,具有重要的临床应用价值。由于本研究样本量较少,可能会影响研究结果的可靠性,未来需要开展更多大样本研究证实,更好地为临床推广应用提供理论与实践基础。

