QPS联合SOP管理用于神经外科术后心电监护患者的价值
彭丽娜
福建省厦门市第五医院神经外科 361101
常见神经外科手术包含脑瘤切除、血液引流、血肿清除等,因脑部重要神经血管多,手术流程相对复杂,抗凝药物使用多,颅脑暴露时间长,易引发继发性颅内出血、术后感染、中枢性高热等并发症,严重威胁患者生命,故临床常在术后对患者进行心电监护[1]。心电监护可24h监测患者生命体征,并及时发出警报,为最大限度保障患者生命安全常采用联合标准作业程序(SOP)管理用于警报处理,SOP管理通过制定具体操作标准将护理流程标准化、规范化,精准把握细节,避免护理过程中不规范操作引起护理缺陷及术后并发症[2]。但由于神经外科手术术后护理繁杂,不确定因素较多,SOP管理常矫枉过正,即将警报范围设置较宽,用以监测异常情况,导致误报警发生率过高,增加医护人员负担,降低对警报敏感性,易发生疏漏。在保留SOP管理精准度同时减轻护理人员负担无疑对医护人员工作及保障患者生命安全具有积极意义。每秒查询率(QPS)为网络行业中对特定服务器规定时间内处理流量衡量标准,QPS越高,代表服务器处理流量效率及精准度越高,提升QPS方法通常为增加服务器数量或减少无用信息占用。这种管理方式同样也可以用于神经外科术后心电监护患者的护理,即通过减少误报警等无用信息占用医护人员工作量,进而提高医护人员工作精度,改善护理效果。本研究将QPS管理联合SOP管理用于神经外科术后需心电监护患者护理,探究其对医护人员工作负担及患者预后的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取我院神经外科监护病房2020年2月—2022年7月收治的神经外科术后患者80例。纳入标准:(1)符合神经外科手术指征[3];(2)年龄18~60岁;(3)手术时间≥4h;(4)术后转入神经外科监护病房。排除标准:(1)入院后48h内死亡;(2)伴系统重要器官功能衰竭;(3)合并全身性感染;(4)术前伴有凝血功能障碍。采用单双号法将患者随机分为QPS管理组和SOP管理组,每组40例。两组一般资料比较差异不显著(P>0.05),有可比性。见表1。
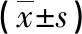
表1 两组一般资料比较
1.2 方法 对所有患者应用常规护理,包括进行心电监护,引流管插管,维持低流量吸氧状态,选择易消化流食,对可能出现误吸的患者给予鼻饲管喂食,保持病房干净整洁,空气流通,并适当给予患者心理疏导。
对SOP管理组单纯应用SOP管理,具体为:(1)成立SOP管理小组:根据医院规章制度,选取主任医师1名及护士长1名负责SOP管理流程制定,护理人员5名进行SOP管理流程实施,由护士长进行护理人员培训及实施过程监督,主任医师针对患者康复情况进行适当调整。(2)制定SOP管理流程:根据过往护理工作实录明确护理流程,并结合相关专业文献完成SOP管理流程制定[4-5],具体为:①下发本院编写护理管理手册至护理人员,明确心电监护仪器、急救仪器、药品、急救药品位置、使用及维护方法,心电监护仪监护项目及其正常值,查房流程,神经外科术后常见并发症生命体征改变特点,心电监护仪报警处理流程,护理记录填写准确、完整重要性;②合理安排医护人员工作量,但需保证监测范围内护理人员不得少于1名;③设置心电监护仪报警范围为:心率>139次/min或<51次/min,呼吸频率<16次/min及>29次/min,血氧饱和度<89%,收缩压>140mmHg或<90mmHg,舒张压>90mmHg或<60mmHg,报警音量>5;④记录查房时生命体征情况,包括心电监护仪参数、患者体温、意识状态、瞳孔直径及对光反应、脑脊液渗漏情况、引流管状况及颜色、清醒患者上下肢体及面部肌肉活动状况、昏迷患者棉棒擦拭等轻刺激反应、强捏皮肤等重刺激反应,查房结束后上报护士长,由护士长汇总整理后与主任医师进行讨论;⑤对并发症发生风险低的患者实行基础护理,包括防止误吸、保持呼吸道通畅、每小时进行翻身及拍背、定时活动关节、保持病房及医疗设备清洁无菌等;⑥对护理缺陷及并发症发生风险高患者的实行加强护理,包括增加翻身及拍背次数、加强无菌管理等;⑦对发生护理缺陷或并发症的患者实行补救护理,包括及时遵医嘱使用抗菌、降压、消水肿药物对抗症状等;⑧心电监护仪报警时立即确认患者生理状况,并排除心电监护仪故障等干扰因素,确认生命体征异常后立即报告值班医师,及时准确执行医嘱,并积极配合医师进行抢救,用药后密切监测患者生命体征,待生命体征平稳且患者主管医师许可后复位警报,将警报发生及处理情况准确记入护理记录,并于当天报告护士长。(3)主任医师根据护理记录对患者用药等作出调整,护士长根据当天护理记录对护理人员作出相应奖励或惩罚。持续干预至患者出院。
对QPS管理组在SOP管理组护理基础上加用QPS管理,具体为:(1)心电监测仪报警参数设定:根据患者情况修改报警参数,包括:①心率:伴心动过速患者报警范围可改为>150次/min,伴房室传导阻滞患者报警范围可改为<40次/min;②血氧饱和度:伴呼吸系统疾病患者报警范围可改为<85%;③血压:将血压报警范围设置为患者术后平稳状态±30mmHg,对需严格控制血压患者进行个体化设置,如出血性脑卒中患者报警范围保持收缩压>140mmHg,符合静脉溶栓标准缺血性脑卒中患者报警范围改为收缩压>180mmHg,舒张压>100mmHg,不符合静脉溶栓标准缺血性脑卒中患者报警范围改为收缩压>200mmHg,舒张压>110mmHg;④呼吸频率:伴阻碍性睡眠呼吸暂停患者报警范围可改为<10次/min,伴肺栓塞、肺间质纤维化患者报警范围可改为>34次/min。(2)修改心电监测仪报警范围:重要监测参数报警音维持不变,无关监测参数报警音调小或减小报警范围,避免影响其他患者休息。(3)明确修改权限:仅有主管医师可修改报警参数,对于即将出院不需监测或濒死放弃治疗患者可关闭警报,修改或关闭警报后护理人员需及时、准确将改动记入护理记录。(4)护士长应定期抽查心电监测仪报警参数、报警音量设置是否遵医嘱,报警参数改动及报警次数记录是否准确无误。持续干预至患者出院。
1.3 观察指标 (1)误报警发生率:记录护理过程中两组患者心电监测仪误报警发生率;(2)护理缺陷发生率:记录护理过程中两组患者护理缺陷发生率,包括报警处理不及时、未处理警报、药品发放错误等;(3)并发症发生率:记录护理过程中两组患者并发症发生率,包括继发性颅内出血、术后感染、消化道出血等;(4)护理满意率:出院前1d调查两组患者护理满意率。
1.4 统计学方法 采用SPSS18.0软件对所得数据进行统计学分析,计数资料采用n(%)形式表示,行χ2检验,当P<0.05时认为两组间差异具有统计学意义。
2 结果
2.1 误报警发生率 护理过程中,QPS管理组心电监护仪报警次数678次,误报发生次数203次,误报发生率29.94%;SOP管理组报警次数652次,误报发生次数253次,误报发生率38.80%;QPS管理组误报发生率明显低于SOP管理组(χ2=9.855,P=0.002)。
2.2 护理缺陷发生率 护理过程中,QPS管理组护理缺陷发生率明显低于SOP管理组(χ2=4.211,P=0.040<0.05)。见表2。

表2 两组患者护理缺陷发生率比较[n(%)]
2.3 并发症发生率 护理过程中,两组患者并发症发生率比较差异无统计学意义(χ2=0.157,P=0.692>0.05)。见表3。

表3 两组患者并发症发生率比较[n(%)]
2.4 护理满意率 出院前1d,QPS管理组护理满意率明显高于SOP管理组(χ2=6.719,P=0.035<0.05)。见表4。

表4 两组患者护理满意率比较[n(%)]
3 讨论
为预防神经外科术后并发症,患者多需转入神经外科监护病房进行生命体征监测,由于神经外科术后患者常伴各种基础疾病,干扰因素较多,监控仪器常出现错误报警,为护理人员带来各方面压力,不利于护理工作进行及患者预后[6],如何在患者护理完备前提下尽量减轻医护人员工作及精神负担逐渐引起临床重视。
高血压、高血脂、糖尿病、冠心病等基础疾病均可引起脑血管疾病,故神经外科术后患者多伴此类疾病,患者术后血压、心率等重要生命体征参数稳定后可能仍超出正常范围,造成误报[7]。警报发生过程中医护人员保持高度紧张及精神集中状态,故过多误报可大幅消耗医护人员工作精力及积极性,导致其警报敏感性下降[8],出现疏漏,严重威胁患者生命安全。本文结果显示,护理过程中QPS管理组心电监护仪误报发生率明显低于SOP管理组,提示QPS管理可显著减少监测仪器误报,减轻医护人员无效工作负担。探究原因,SOP管理下护理流程标准化,报警范围较统一,与伴基础疾病患者配适性低,在基础疾病影响下护理过程中稍稍发生波动即可能发生报警,QPS管理将报警范围进行个体化设定,监测范围更合理,减少非手术因素造成的生命体征波动干扰,降低误报发生率,减轻医护人员负担。
护理缺陷发生原因多为医务人员疏忽,一般无严重后果,但仍可能延缓患者康复,降低护理体验进而发生护理纠纷[9]。本文结果显示,护理过程中QPS管理组护理缺陷发生率明显低于SOP管理组,提示QPS管理可显著提升医护人员精神集中情况,减少纰漏。探究原因,SOP管理组误报发生率高,护理人员长期接收大量报警,产生报警脱敏,表现为警报重视性降低,擅离岗位或警报发生后行动迟缓,甚至忽略警报,造成正确报警患者无法得到相应处理,引发护理缺陷。同时报警声大多尖锐刺耳,SOP管理组所有参数报警音量均>5,医护人员长期暴露于高频报警声下,易加重精神负担,夜间值班人员甚至可能导致精神衰弱[10],难以完成护理工作。QPS管理通过减少误报发生,保持医护人员警报重视性,并将工作精力分配至正确报警患者,减轻工作疲劳,进而减少疏漏发生,同时减轻报警声对医护人员精神侵害,提高其注意力,进而也可减少护理缺陷发生。
神经外科术后并发症发生率约为15%,常见并发症包括继发性颅内出血,术后感染及消化道溃疡。患者手术中止血不彻底、自身凝血障碍或术后护理不当可引发继发性颅内出血;术中及术后无菌操作不严谨、术中颅脑暴露时间过长可能导致切口、颅脑或肺部感染;患者损伤下丘脑或术后应激反应过度可能造成消化道溃疡出血[1]。护理过程中严密监测患者生命体征及引流管状态可避免或及时处理并发症发生。本文结果显示,护理过程中QPS管理组患者并发症发生率与SOP管理组相近,提示QPS管理并不会增加患者并发症发生风险。探究原因,虽然QPS管理组报警范围较SOP管理组更窄,但可满足监测需求,QPS管理根据患者平稳状态测量值按比例设定报警范围,保证正常波动不会误触警报,而并发症造成的异常检测值又可以触发警报,进而保护患者生命安全。
由于警报声需迅速引起值班及查房护理人员注意力,故声音传播范围较大,可能会打扰到其他患者,降低护理体验[11],同时护理缺陷也可能导致护理纠纷发生,影响患者护理满意率[12]。本文结果显示,出院前1d QPS管理组护理满意率明显高于SOP管理组,提示QPS管理可改善患者护理体验。结合上文论述,QPS管理通过降低误报发生率,减少噪音对患者影响,并通过降低护理缺陷发生率,减少纠纷,利于患者尽早康复,患者住院期间不受噪声及意外事件侵扰,护理满意度显著提升。
综上所述,QPS管理联合SOP管理应用于神经外科术后需心电监护患者,可减少错误报警及护理缺陷发生,不增加并发症发生风险,减轻医护人员工作负担,提升患者护理体验,利于护理工作展开及患者预后。

