急诊科危重症患者院内转运不良事件的风险预测模型构建
姚小云,李玉肖,陈亚玲,傅保国,丁娟,郑艳
(1.荆州市中心医院 急诊科,湖北 荆州 434020;2.荆州市中心医院 护理部)
危重症患者是指该病情危重且变化迅速,随时可危及生命[1]。此类患者为了获得明确诊断和更专业的治疗,常需院内转运。转运过程中患者处于移动环境,会影响其原本复杂多变的病情,易导致不良事件的发生[2]。不良事件包括病情和技术不良事件[3],前者包括转运过程中患者意识、血氧饱和度(blood oxygen saturation,SpO2)、血压等涉及呼吸、循环、神经系统方面的病情变化,后者指转运过程中组织管理、转运设备、管路等方面的不良事件[4]。急诊科是抢救危重症患者的首要场所,常需紧急转运,且转运环境相对混乱,易发生不良事件[5]。有研究[4,6]对急诊科院内转运不良事件的风险因素进行报道,但均未进行风险预测模型的构建,且对病情和转运设备、药物、急诊检查、医生或护工参与转运、再入院患者带管情况等因素未予考虑。因此,本研究进一步挖掘相关风险因素,构建相关风险预测模型。
1 对象与方法
1.1 研究对象 采用回顾性研究,方便抽样法选取2021年10月至2023年2月某院急诊科进行院内转运的870例危重症患者的临床资料。纳入标准:年龄≥18岁;急诊抢救室、急诊监护室进行院内转运的危重症患者;填写了转运交接单。排除标准:转运交接单上信息缺失或有误,经核查仍无法获取完整资料。依据Ken-dall的估算法,样本量为变量个数的5~10倍[7],有文献[8]显示,其不良事件发生率为49%,考虑10%~20%的样本流失,本研究变量数26个,需样本量至少为663例。本研究已通过本院伦理委员会批准(2023-026-01)。
1.2 方法
1.2.1 变量命名及测量方法
1.2.1.1 变量命名 基于前期循证结果[9],课题组拟定26个预测因子设计急诊科危重症转运交接单,包括患者年龄、性别、疾病类型、实际转运时间、SpO2、英国国家早期预警评分(national early warning score, NEWS)、药物镇静、人工气道、机械通气、鼻氧管及面罩、血管活性药物等。结局变量为转运患者发生的不良事件,包括:病情不良事件[死亡、意识改变、心律失常、心跳骤停、烦躁不安、SpO2下降5%以上或下降至90%及以下、血压异常呈收缩压变化≥20%或低于90 mmHg(1 mmHg=0.133 kPa)];技术不良事件(转运途中需要急救药物、跌倒或坠床、气管导管移位或脱出、动静脉管路脱出或堵塞、其他管路意外拔管、监护仪导联松脱、转运中氧气不足、仪器设备电量不足、仪器设备报警故障、其他药品或物品准备不足、患者物品缺失或遗漏)。
1.2.1.2 测量方法及质量控制 护士通知转运科室、准备转运物品后填写交接单,包括转运前、中、后及不良事件等4个部分,填写完成后双方护士核对签名。实际转运时间是从离开急诊科到达转运地点的时长;护士使用电子血压计或监护仪器分别在转出时、转运途中、达到转运地点进行血压测量,若出现明显异常,测量3次取均值;转运中发生多次同类型不良事件为一次不良事件,多个不同类型不良事件为多个不良事件。急诊科定期对护士进行交接单填写和不良事件的判定标准培训,转运的护士为定科护士;科室质量组长每月查看交接单的填写情况给予奖惩,召开质控会;课题组成员不定期查看交接单,最终由2名成员查阅并整理交接单数据,涉及到缺失或异常数据,经核对交接单的前后填写或查阅住院病历后依然无法获取的直接剔除。
1.2.2 统计学处理 采用SPSS 19.0软件,多组计量资料组间比较采用单因素方差分析,计数资料采用χ2检验,等级资料采用秩和检验。将单因素分析P<0.05的变量进行分类logistic回归分析建立模型,采用Hosmer-Lemeshow 拟合优度检验,采用受试者工作特征(receiver operating characteristic, ROC)曲线下面积(area under curve,AUC)评价模型预测效果,检验水准为α=0.05。
2 结果
2.1 急诊科危重症患者院内转运不良事件发生情况 本组有80例(9.20%)患者发生不良事件,见表1。

表1 急诊科危重症患者院内转运不良事件发生情况(N=870)
2.2 不良事件发生风险因素分析
2.2.1 单因素分析 结果显示,两组间年龄、NEWS评分、SpO2、药物镇静、人工气道、机械通气、鼻/面罩给氧、血管活性药物、急诊B超、Ⅰ类管路等比较,差异均有统计学意义(均P<0.05),详见表2、表3。
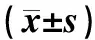
表2 两组研究对象计量资料比较

表3 两组研究对象计数资料比较[n(%)]
2.2.2 多因素分析 以是否发生不良事件为因变量(非不良事件=0,病情不良事件=1,技术不良事件=2),表2、表3中有统计学差异的影响因素为自变量进行Logistic回归分析。结果显示,NEWS评分、SpO2、急诊B超(无=0,有=1)、血管活性药物(无=0,有=1)、机械通气(无=0,有=1)是发生病情不良事件的独立风险因素;SpO2、携氧装置(无=0,有=1)、Ⅲ类管路(无=0,有=1)、护工参与转运(无=0,有=1)是技术不良事件的独立风险因素,见表4。

表4 急诊科危重症患者院内转运不良事件的多因素分析
2.3 不良事件的风险预测模型的构建与分析
2.3.1 预测模型构建 根据Logistic回归分析,病情不良事件的风险预测模型为Z1=17.932+ 0.242×NEWS评分-0.204×SpO2+0.623×机械通气+1.540×急诊B超+1.150×血管活性药物,技术不良事件风险预测模型为Z2=-15.191-0.208×SpO2+1.354×携氧装置+3.952×Ⅲ类管路+0.868×护工参与转运。验证风险预测模型的AUC1=0.813(95%CI:0.793~0.893),AUC2=0.756(95%CI:0.695~0.793),说明2个模型预测能力较好。Hosmer-Lemeshow结果显示,χ12=12.651,P1=0.073,χ22=13.354,P2=0.067,说明2个模型较好地拟合了数据。模型1的灵敏度为0.803,特异度为0.724,模型2的灵敏度为0.779,特异度为0.701。以约登指数最大值0.527、0.480确定最佳截断值为2.325、-27.893。
2.3.2 预测模型的临床应用效果分析 选取2023年3-6月符合纳排标准的153例患者的临床资料进行预测模型应用分析,年龄28~91岁,平均(59.78±17.32)岁。实际病情不良事件发生数为4例,技术相关不良事件为2例。模型1预测发生病情不良事件为3例,误判1例;模型2预测发生技术不良事件为1例,误判1例;实际未发生不良事件数为147,模型1预测为123例,误判24例,模型2预测为121例,误判26例。外部验证模型1的AUC=0.785(95%CI:0.685~0.856),灵敏度为0.789,特异度为0.662;模型2的AUC=0.715(95%CI:0.665~0.825),灵敏度为0.753,特异度为0.602。模型1、2的总正确率分别为(3+123)/153=81.70%、(1+121)/153=80.39%。
3 讨论
3.1 急诊科危重症患者院内转运不良事件的发生现状 本研究有80例(9.20%)患者发生不良事件,以SpO2下降发生最多的病情不良事件为主,低于马莉等[4]研究结果,可能因为转运交接单的规范应用,减少了技术不良事件的发生[9]。Kwack等[10]研究快速应急小组成员陪同转运的危重患者病情不良事件的发生率不降反增,证实了转运中的病情不良事件主要与病情严重程度导致的病情变化有关,因此提出转运前对病情的风险预测极为重要。指南[11]明确提出,转运前应充分评估转运的风险及获益。因此,急诊科除了需要提高护士的风险评估和应激能力,亟需应用风险预测模型等工具进行转运前的风险预测。
3.2 影响不良事件的风险因素分析
3.2.1 病情不良事件的风险因素 本研究显示,NEWS评分、SpO2、机械通气、急诊B超和血管活性药物是病情不良事件的独立风险因素,NEWS评分越高、SpO2值越低、行机械通气及急诊B超患者更易发生病情不良事件,这与以往研究表明危重症患者转运不良事件与NEWS 评分[12]、SpO2[4]、机械通气[13]等有关结果一致。NEWS反映心率、收缩压、呼吸频率、体温和意识状态,数值越高表示病情越重。SpO2值越低的患者病情越重;需行机械通气维持呼吸的患者,病情较重;行急诊B超检查的患者可能因其病情疑难复杂有关。Papson等[14]研究指出,患者病情的严重程度是导致严重不良事件和危及患者生命的主要原因。由于患者病情严重程度无法控制,应从转运人员、设备等这方面控制转运风险。本研究显示,使用血管活性药物的患者更易发生病情不良事件,与马莉等[4]结果相似。血管活性药物为多巴胺、肾上腺素等,可能由未被察觉的人为或管路因素等使输注的速度或剂量未达标或自身病情变化致生命体征出现波动,故转运中须严密观察病情及输注情况,避免危及患者生命。
3.2.2 技术不良事件的风险因素 本研究显示,SpO2、携氧装置、Ⅲ类管路和护工参与转运是技术不良事件的独立风险因素。结果与研究[15]相似,SpO2低、携带氧气装置的患者更易发生技术不良事件。可能因为SpO2低患者转运需要氧气装置,而氧气装置可能会出现气体耗尽、吸氧管道脱落或与供氧装置连接处断开、开关未打开等导致供氧不足。本研究显示,携有Ⅲ类管路的患者易发生不良事件。Ⅲ类管路主要为输液管、鼻氧管等。有研究[4]提到输液管路连接完好、长度足够的患者在院内转运过程中更安全。本研究显示,护工参与转运为技术不良事件的风险因素。可能因为护工相比家属更熟悉转运的流程,但护士较信任和依赖护工的体力输出,护工搬运患者动作较迅猛,移动平车速度过快,易发生管路拽出、患者坠床和仪器着地等问题。有研究[16]显示,转运人员经验不足,难以正确处置患者,致转运过程中发生不良事件。护工的存在是科室发展的需要,应加强对护工的转运专项培训。
3.3 急诊科危重症患者院内转运发生不良事件的风险预测模型的效果评价与应用前景 本研究病情不良事件和技术不良事件模型的AUC和Hosmer-Lemeshow结果显示,模型预测性、灵敏度以及特异度均较好,预测正确率分别为81.70%、80.39%,说明模型能较好地预测不良事件的发生,具有一定的临床适用性。本模型对危险因素进行赋值,评估内容及方法简单,利于早期筛查;且相比列线图等其他模型更易将方程植入电子端,电子端依据临床资料反馈的数值更直观。未来应发展带有风险预测模型的电子转运单或电子产品,优化转运单填写,以及时获得风险预测结果,提高工作效率,减少不良事件的发生。

