早产儿桡动脉有创血压与无创血压测量结果比较
李容丹,谢巧庆,司徒妙琼,黄科志,李智英
中山大学附属第一医院,广东 510000
血压是重要的生命体征,血压监测是发现及观察病人病情变化的重要手段[1-2]。血压的测量方法分有创动脉血压(invasive blood pressure,IBP)测量和无创血压(noninvasive blood pressure,NIBP)测量两 种[3]。IBP 是通过有创的方式测量动脉内压力,其方法是将动脉导管置入动脉内直接感知动脉内压力,通过连接压力换能器将信号转换为实时压力波形曲线和血压数值显示在监护仪上[4]。当前,IBP 测量技术已被应用于新生儿重症监护室,被认为是血压测量的“金标准”[5],但IBP 测量存在缺血、血栓形成、感染等风险[6-7]。NIBP 是指通过无创的方式测得血压,常用示波法测量[8]。NIBP 测量对病人伤害较小,但会受到程序、仪器本身以及观察者间变异性相关的因素影响,其在危重病人中测量可能不够准确,可导致对血压的错误解释和临床决策出现错误。早产儿IBP 测量与NIBP 测量数值的差异性和一致性存在争议,尚未形成统一标准,其准确性和一致性尚需进一步研究[9]。本研究通过分析早产儿IBP 与NIBP 在收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressure,DBP)和平均动脉压(mean arterial pressure,MAP)测量结果中的差异,以期探讨IBP 和NIBP 数值的一致性和差异性,为早产儿开展IBP 测量提供参考。
1 对象与方法
1.1 研究对象
选取2020 年12 月—2021 年12 月中山大学附属第一医院新生儿科行IBP 测量的93 例危重早产儿为研究对象。纳入标准:行IBP 测量;早产儿。排除标准:患有先天性心脏病;接受亚低温治疗;放弃治疗;测量NIBP 的肢体异常。本研究经中山大学附属第一医院临床科研和实验动物伦理委员会批准[伦理批件号:〔2022〕169 号]。共 纳 入93 例 患 儿,其 中,男61 例(65.59%),胎龄为(31.69±2.77)周,体重为(1.64±0.58)kg;女32 例(34.41%),胎龄为(31.78±2.81)周,体重为(1.66±0.59)kg。
1.2 测量方法
患儿取平卧位,处于安静状态下,同时行IBP 测量和NIBP 测量,记录收缩压、舒张压和平均动脉压数据。
1.2.1 NIBP 测量
采用迈瑞BeneVision N12 Neo 心电监护仪进行测量,选取大小适当的袖带(袖带宽度与上臂周长比为0.45~0.70)缠绕于患儿上臂上部平右心房位置,袖带松紧适宜[10],启动监护仪按键进行测量。
1.2.2 IBP 测量
1)桡动脉置管:置管前评估患儿上肢肢体功能及桡动脉穿刺点皮肤情况,采用改良Allen's 试验[11]对穿刺侧肢体进行测试,禁止在试验结果为阳性的肢体行桡动脉穿刺置管;置管时患儿取平卧位,在患儿手腕处垫小枕,患儿掌面向上背曲40°,操作者左手食指指腹触摸桡动脉位置,在搏动最明显处沿血管走向作“一”字形定位标记,右手持针在“一”字形标记下端与皮肤呈10°~20°夹角进针,快速穿刺入皮肤后降低角度缓慢进针,见套管针内有回血时撤出针芯,并将软管送入血管中[8,12-13]。2)血压测量:采用贝朗安全型24G 留置针穿刺成功后使用Combitrans 一次性使用血压传感器(动脉)行IBP 持续测量,患儿取平卧位,处于安静状态,换能器置于平心脏位置,校零,待监护仪上显示的波形平稳后开始读数[12,14-15]。
1.3 统计学方法
采用SPSS 21.0 软件进行数据分析,定量资料符合正态分布采用均数±标准差(±s)描述;采用Pearson相关分析对IBP 和NIBP 测量的收缩压、舒张压和平均动脉压数据进行相关性分析;采用Bland-Altman 方法进行一致性分析,对体重和胎龄行亚组分析。以P<0.05 为差异有统计学意义。
2 结果
2.1 IBP 和NIBP 的测量结果及相关性
收集93 例患儿的IBP 和NIBP 共1 771 对,排除收缩压突然增高的数据(通常以聚集的形式出现,多由于袖带使用不当所致)、血压振幅(收缩压和舒张值之间的差值)<5 mmHg 的数据、IBP 和NIBP 之间测量差异[(IBP-NIBP)/IBP×100%]>15%的数据[16-17],最终纳 入IBP 和NIBP 为1 455 对,无 效 率 为17.84%[(1 771-1 455)/1 771×100%]。 IBP 收 缩 压 为(52.69±8.19)mmHg,NIBP 收 缩 压 为(59.89±7.69)mmHg;IBP 舒张压为(33.18±6.12)mmHg,NIBP 舒张压为(33.27±6.09)mmHg;IBP 平均动脉压为(39.52±6.47)mmHg,NIBP 平 均 动 脉 压 为(40.55±6.72)mmHg。1 455 对IBP 和NIBP 的Pearson 相 关 性 分 析结果显示,IBP 收缩压和NIBP 收缩压呈正相关(r=0.754,P<0.001);IBP 舒张压和NIBP 舒张压呈正相关(r=0.747,P<0.001);IBP 平均动脉压和NIBP 平均动脉压呈正相关(r=0.791,P<0.001)。
2.2 IBP 和NIBP 的Bland-Altman 分析
绘制Bland-Altman 分析图,横轴表示IBP 和NIBP均值,纵轴表示IBP 和NIBP 差值。IBP 收缩压和NIBP 收缩压差值为(7.20±5.59)mmHg,95%一致性界限(95%LoA)为-3.75~18.16 mmHg,见图1;IBP舒张压和NIBP 舒张压差值为(0.09±4.34)mmHg,95%LoA 为-8.41~8.60 mmHg,见 图2; IBP 平 均 动脉压和NIBP 平均动脉压差值为(1.03±4.27)mmHg,95%LoA 为-7.34~9.39 mmHg,见图3。

图1 收缩压Bland-Altman 分析
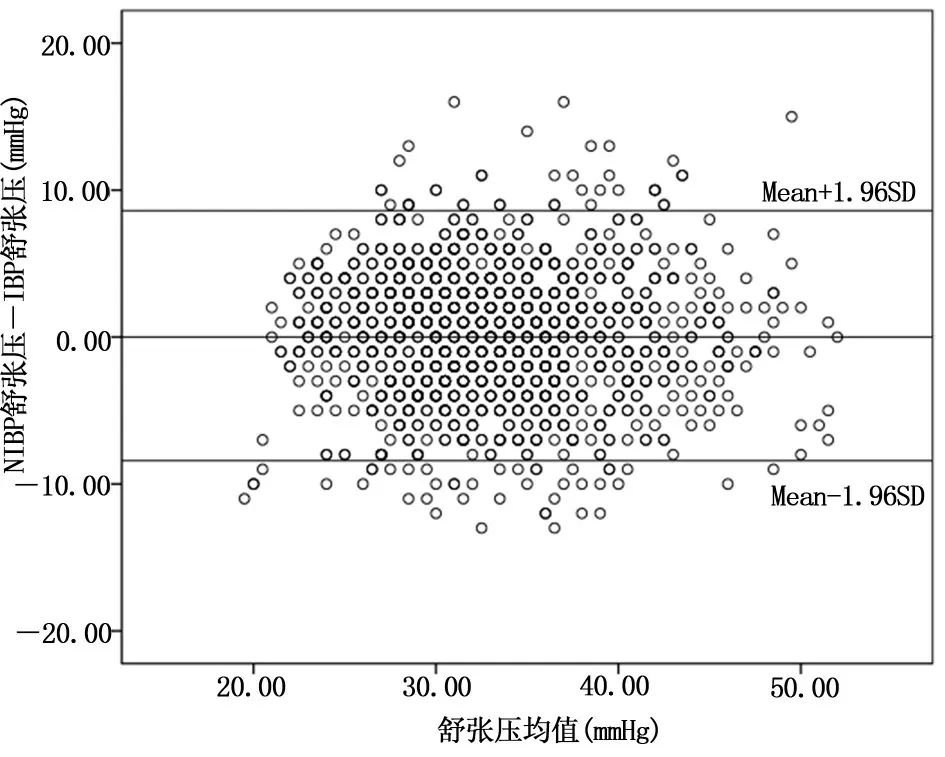
图2 舒张压Bland-Altman 分析

图3 平均动脉压Bland-Altman 分析
2.3 体重亚组分析
根据患儿体重将其分为3 个亚组(体重≤1.0 kg、体重>1.0 ~2.0 kg、体重>2.0 kg),其中,体重>2.0 kg的患儿IBP 收缩压和NIBP 收缩压偏倚均值、IBP 舒张压和NIBP 舒张压偏倚均值、IBP 平均动脉压和NIBP平均动脉压偏倚均值均小于体重≤1.0 kg 的患儿和体重>1.0~2.0 kg 的患儿;体重>1.0~2.0 kg 的患儿IBP收缩压和NIBP 收缩压相关程度高于体重≤1.0 kg 的患儿、体重>2.0 kg 的患儿;体重≤1.0 kg 的患儿IBP舒张压和NIBP 舒张压、IBP 平均动脉压和NIBP 平均动脉压相关程度高于体重>1.0 ~2.0 kg的患儿、体重>2.0 kg 的患儿,详见表1。

表1 IBP 与NIBP 体重亚组一致性分析结果
2.4 胎龄的亚组分析
根据患儿胎龄将其分为3 个亚组(胎龄≤28 周、胎龄>28~32周、胎龄>32~<37周),其中,胎龄>32~<37 周的患儿IBP 收缩压和NIBP 收缩压偏倚均值、IBP舒张压和NIBP 舒张压偏倚均值、IBP 平均动脉压和NIBP 平均动脉压偏倚均值小于胎龄≤28 周的患儿和胎龄>28~32 周的患儿;胎龄>28~32 周的患儿IBP收缩压和NIBP 收缩压相关程度高于胎龄≤28 周的患儿、胎龄>32~<37 周的患儿;胎龄>32~<37 周的患儿IBP 舒张压和NIBP 舒张压、IBP 平均动脉压和NIBP 平均动脉压相关程度高于胎龄≤28 周的患儿、胎龄>28~32 周的患儿,详见表2。

表2 IBP 与NIBP 胎龄亚组一致性分析结果
3 讨论
血压对早产儿病情观察意义重大,明确IBP 与NIBP 之间的关系,对临床上指导医疗和护理工作十分重要。IBP 测量通常用于重症监护室(ICU),在没有技术错误(如套管/套管内扭结、气泡或凝块以及传感器位置错误)的情况下,IBP 被认为是ICU 测量血压的“金标准”。与NIBP 相比,IBP 具有允许快速、简单采血,可以通过连续测量血压密切监测病人病情,读数在肥胖、新生儿、烧伤、血流动力学不稳定或心律失常病人中仍然可靠的优点[18]。
3.1 IBP 和NIBP 的相关性
本研究结果显示,NIBP 的收缩压、舒张压和平均动脉压均高于IBP,与Fujii 等[16,19]研究结果相似。同时本研究结果显示,IBP 收缩压和NIBP 收缩压、IBP舒张压和NIBP 舒张压 、IBP 平均动脉压和NIBP 平均动脉压的相关系数分别为0.754,0.747,0.791(均P<0.001),其中IBP 平均动脉压和NIBP 平均动脉压相关程度最高,与Meyer 等[20-21]研究结果相似。平均动脉压对新生儿血压临床指导具有重要意义,平均动脉压小于胎龄被认为低血压。振荡测量装置记录血压计袖带在渐进收缩期间的压力振荡;检测到的最大振荡对应平均动脉压,而收缩压和舒张压是根据制造商的各种经验算法估计,不同测量仪器间可能存在差异[22]。此外,振荡的幅度可能取决于血压以外的因素,如动脉的测量部位,在更远端动脉中,收缩压倾向于增加,舒张压倾向于降低。IBP 平均动脉压与NIBP 平均动脉压具有相关性临床意义重大,有利于避免因微小的血压差异导致的心血管支持和治疗的改变。
3.2 IBP 和NIBP 的一致性
本研究Bland-Altman 分析图和95%LoA 表明,早产儿的IBP 和NIBP 具有良好的一致性,其中舒张压和平均动脉压的偏倚较小,一致性较好,与Meyer等[20,23]研究结果相似。提示在排除测量干扰因素(如患儿躁动、袖带大小选择错误、仪器使用不当等)导致的测量偏差后,NIBP 可以代替IBP。但NIBP 无效率较高(为40%)[4,21],受影响因素较多,尤其是在早产儿血压测量中影响因素较多,故可采取对医护人员进行培训,考核通过后方可进行血压测量;遵循标准化的血压记录方法等措施以降低NIBP 测量无效率。
3.3 体重和胎龄的亚组分析
体重>2.0 kg 的患儿血压偏倚均值小于体重≤1.0 kg 的患儿和体重>1.0~2.0 kg 的患儿,一致性较好。说明在极低体重儿中,IBP 和NIBP 差值较大,在临床上进行NIBP 参考时应慎重,需结合其他临床特征进行综合考虑。在新生儿重症监护中,血压是一个重要的临床指标,尤其是在危重早产儿中,准确监测血压对达到最佳管理至关重要。在极低体重儿血压测量中,建议采用IBP 测量方法代替NIBP 测量。
胎龄>32~<37周的患儿血压偏倚均值小于胎龄≤28 周的患儿和胎龄>28~32 周的患儿,与体重亚组分析结果类似。胎龄>28~32 周的患儿IBP 和NIBP 收缩压和平均动脉压偏倚均值最大,表明对于胎龄>28~32 周的患儿,临床上使用NIBP 代替IBP 应慎重。袖带尺寸是影响NIBP 测量准确性的最重要因素之一。Kimble 等[24]研究结果表明,使用的袖带宽度与上臂周长比为0.45~0.70 时可以获得准确的结果。Sonesson 等[25]研究结果显示,袖带宽度与上臂周长比为0.44~0.55 时可以获得最准确的测量结果。在早期早产儿中,NIBP 测量的准确性差,临床上应用血压判断患儿血流动力学情况时,可结合实验室检查结果和临床特征进行辅助判断,如心率、尿量、血清乳酸浓度、酸碱度、标准碱过量和中心静脉氧饱和度等。
4 小结
早产儿桡动脉IBP 与NIBP 呈正相关,且IBP 与NIBP 之间具有良好的一致性。亚组分析中体重>2.0 kg 或胎龄>32~<37 周的患儿IBP 和NIBP 一致性较好。临床上NIBP 可作为血流动力学稳定的早产儿的一种体征监测方法,但对于血流动力学不稳定且需要开始使用血管活性药物的婴儿,建议进行IBP 监测。本研究存在一定局限性,即回顾性研究设计容易出现偏倚和混杂,此外,所有数据均来自同一中心,可能存在选择偏倚。未来可开展前瞻性实验设计及多中心、多部位、大样本研究,以进一步为临床新生儿IBP监测提供依据。

