不同入路方式对单节段LDH 患者手术疗效的影响
胡维俊,何俊洲,王宇龙
贵航贵阳医院脊柱外科,贵州贵阳 550009
腰椎间盘突出症(lumbar disc herniation, LDH)是以椎间盘压迫神经根为主要特征的疾病,主要病因包括退变、损伤、妊娠、腰椎发育异常,常见腰痛、坐骨神经痛等症状。LDH 的好发年龄为20~50 岁,工作时间保持固定姿势、肥胖等因素可能增加发病风险[1-2]。详细体格检查与影像学检查是明确诊断以及判断LDH 类型的重要基础,对确诊病例,需结合病程、症状等选择治疗方法,并遵循个体化原则,必要时调整既定治疗方案。一般情况下,症状轻、病程短的LDH 患者,应优先考虑非手术方式;若持续治疗无效或入院时病症已相对严重,则需尽快判断患者是否有微创技术治疗的适应证。椎间孔镜手术是微创技术治疗LDH 的常用术式,具有疗效明显、创伤小等特点,且手术操作对患者脊柱稳定性的影响较小[3-4]。但手术过程中,解剖学结构的特殊性,以及椎间孔情况等因素可能影响手术难度,为保证手术过程的安全性,需合理选择手术入路方式。本研究选取2021 年7 月—2023 年6 月贵航贵阳医院收治的90 例单节段LDH 患者,根据入路方式进行分组,并回顾性分析患者的临床资料,重点探讨入路方式对疗效的影响,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析本院收治的90 例单阶段LDH 患者的临床资料。根据手术入路方式进行分组,每组45例。A 组(后路椎板间入路)中男27 例,女18 例;年龄26~67 岁,平均(43.15±6.28)岁。B 组(侧后云椎间孔入路)中男29 例,女16 例;年龄24~62 岁,平均(42.92±5.42)岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
纳入标准:符合LDH 的相关诊断标准[5];经CT、MRI 等检查确认为单节段LDH;入院前接受正规的非手术治疗3 个月,疗效欠佳;经评估符合微创手术的适应证;临床资料完整。排除标准:椎间盘存在严重钙化问题者;合并其他腰椎部疾病者,如脊椎失稳;肝、肾等重要器官功能障碍者。
1.3 方法
设备型号:德国恩科椎间孔镜(德国KERN 公司),KP-5000 C 形臂X 射线机(上海寰熙医疗器械有限公司)。
A 组(后路椎板间入路):借助C 形臂X 射线机进行定位,确认病变节段位置,逐层穿刺,操作时注意避免对神经造成损害;常规造影染色与诱发实验,留意髓核情况;退出穿刺针,沿导丝置入扩张套管,逐级扩张;观察视野内情况,常规清除絮状物,以保证间盘组织的显示效果;常规切除病变组织,检查是否存在残存组织,必要时以电极消融方式进行清除。
B 组(侧后方椎间孔入路):提前根据患者的影像学资料与病情诊断结果设计穿刺路径,重点确认穿刺的角度与方向;常规穿刺至棘突联线中心,髓核造影后进行逐级扩张,置入套管,操作方法与A组基本一致,套管位置位于侧后方;清除病变组织与游离髓核组织,残余部分做消融处理。
1.4 观察指标
①比较两组手术时间、出血量以及术中X 线透视次数。②比较两组术后卧床时间、住院时间以及术后1 d 直腿抬高试验角度。③比较两组术前、术后3 个月的功能障碍指数(Oswestry Disability Index,ODI)[6]、视觉模拟评分法(Visual Analog Scales,VAS)[7]评分。ODI 共10 个观察项目,各项评分5分,总分=(得分/5×回答问题数)×100%,数值越低,则患者的腰椎功能越好。VAS 总分为10 分,得分越高,则疼痛越严重。④比较两组疗效评价。所有患者均于手术结束后1 个月来院进行复查,参考Macnab 评价标准[8]判断手术治疗的效果。具体标准:无疼痛,患者的工作、生活等不受影响,优;偶有疼痛或活动受限问题,但基本不影响工作、生活,良;仍存在间歇性疼痛,仅发作时影响工作、生活,可;仍有明显疼痛,或出现疾病复发,差。优良率=(优例数+良例数)/总例数×100%。
1.5 统计方法
采用SPSS 25.0 统计学软件进行数据处理。符合正态分布的计量资料用(±s)表示,用t检验;计数资料用例数(n)和率(%)表示,行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标比较
两组术中出血量比较,差异无统计学意义(P>0.05)。A 组手术时间短于B 组、C 形臂X 射线机照射次数小于B 组,差异有统计学意义(P<0.05),见表1。
表1 两组患者手术相关指标比较(±s)

表1 两组患者手术相关指标比较(±s)
?
2.2 两组患者术后恢复相关指标比较
两组术后住院时间与直腿抬高试验角度比较,差异无统计学意义(P>0.05)。A 组卧床时间稍长于B 组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者术后恢复相关指标比较(±s)

表2 两组患者术后恢复相关指标比较(±s)
?
2.3 两组患者ODI 与VAS 评分比较
术前,两组ODI 与VAS 评分比较,差异无统计学意义(P>0.05);术后,两组ODI 与VAS 评分均改善,但两组比较,差异无统计学意义(P>0.05),见表3。
表3 两组患者ODI 与VAS 评分比较(±s)
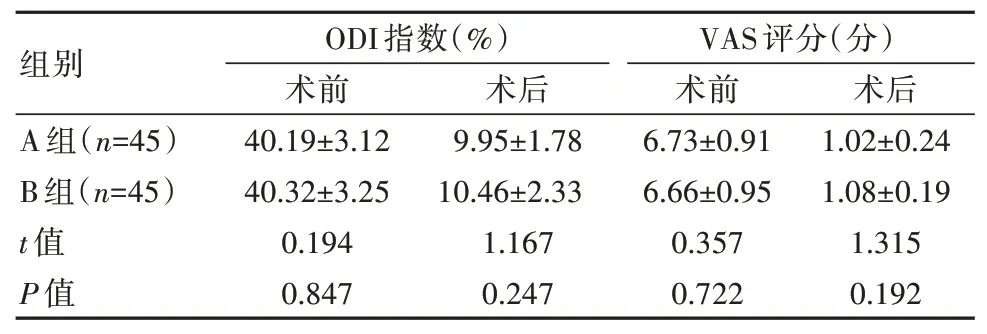
表3 两组患者ODI 与VAS 评分比较(±s)
?
2.4 两组患者治疗优良率比较
两组治疗优良率比较,差异无统计学意义(P>0.05),见表4。
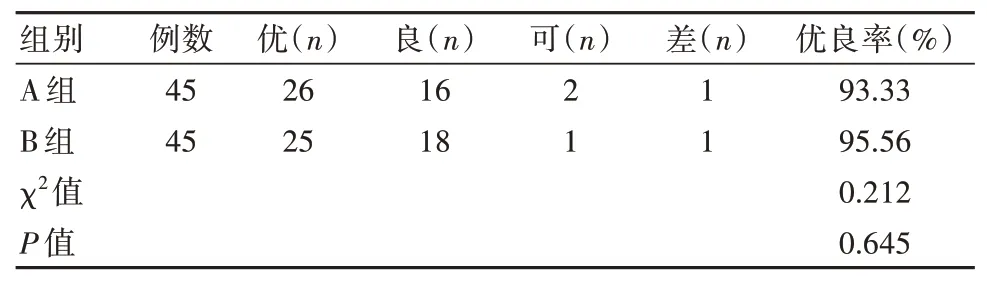
表4 两组患者治疗优良率比较
3 讨论
LDH 是导致腰痛的主要原因,可严重影响患者的工作、生活。部分LDH 病例的症状可在4~6周后逐步缓解,但疾病复发以及退变、损伤加重等因素,可能导致患者工作能力部分丧失。目前,对症用药以及物理疗法仍然是LDH 治疗的首选,此类治疗方法在缓解症状、改善腰椎功能等方面的应用效果以及治疗过程的安全性,奠定了其在LDH 临床诊治中的地位。但对于保守治疗未见明显效果,或治疗后疾病复发的患者,考虑疾病进展给患者工作能力造成的危害,应尽早判断患者是否具有手术指征。在腰椎解剖结构相关研究持续深入以及LDH 疾病病理概念相关认识得到加深的背景下,依靠微创技术摘除髓核,并借助消融技术处理残余的髓核组织,成为LDH 患者手术治疗的新选择。内镜手术是LDH 治疗的一线手术方式,与传统术式比较,能够在低风险前提下取得较稳定的疗效,规避了内植物、融合相关并发症风险,且临床实践发现,前者在医疗经济性、术后恢复等方面也有一定的优势。以椎间孔镜手术为例,依靠较先进的椎间孔镜系统完成手术操作,在C 形臂X 射线机的辅助下,精准定位穿刺位置,结合患者的实际情况选择工作通道的置入方法,能够有效兼顾手术疗效与术中安全。
本研究对LDH 患者选用两种不同入路方式完成椎间孔镜手术的效果进行比较,结果显示,A 组治疗优良率为93.33%,B 组为95.56%,二者比较,差异无统计学意义(P>0.05),即后路椎板间入路、侧后方椎间孔入路两种方式均可取得较满意的手术效果。徐昕等[9]研究发现,在对L5~S1 节段LDH 患者行内镜手术治疗时,椎间孔入路、椎板间入路对应的总优良率分别为91.43%、88.89%,两种入路方式的疗效相当,与本文结论一致。术中出血量以及完成手术操作的耗时是判断术式临床价值的重要指标,本研究中,A 组、B 组的术中出血量分别为(36.85±11.50)mL、(42.13±15.11)mL,二者比较,差异无统计学意义(P>0.05);A 组手术时间为(54.82±18.47)min,短于B 组的(81.91±23.18)min(P<0.05)。上述结果表明,入路方式的选择并不影响LDH 患者的术中出血量,但选择椎板间入路的手术时间更短。王作伟等[10]指出,椎间孔入路的平均手术时间为(87.6±21.0)min;李涛等[11]发现,椎板间入路对应手术时间为(60.38±15.42)min,与本文结论基本一致。在LDH 患者手术过程中,放射线暴露是一项不容忽视的风险因素,可能对医患均造成损害。本研究发现,A 组C 形臂X 射线机照射次数为(11.49±2.10)次,B 组为(17.05±3.40)次。乐赛男等[12]指出,不同入路方式对应照射次数分别为(9.18±2.73)次、(22.21±6.95)次,与本文结论一致。从入路方式的特点分析,两种方式术中照射次数存在差异的原因可能与入路方式对应穿刺难度以及工作通道的建立等因素有关。与椎板间入路方式比较,椎间孔入路完成穿刺的难度更高,穿刺角度以及工作通道的长度等因素,将不同程度影响手术时长以及患者的放射线暴露风险。此外,本研究还对两组患者的术后恢复情况进行比较,结果发现,除A 组的卧床时间稍长于B 组(P<0.05)外,两组ODI 指数、VAS 评分、术后住院时间与直腿抬高试验角度指标均无明显差异(P>0.05),与既往报道结论相似[13-15]。入路方式对LDH 患者手术疗效并无显著影响,主要差异表现在手术时长、术中X 线照射次数两个方面。
综上所述,在单节段LDH 患者手术治疗中,选择后路椎板间入路、侧后方椎间孔入路两种方式完成椎间孔镜手术治疗,均可取得较满意的手术效果,患者术后疼痛症状的改善情况较好,腰椎功能均有明显恢复,但前者对应的手术时间较短,术中透视次数更少,后者对应的卧床时间更短。对确诊病例,在制订手术方案时,需正确理解两种入路方式的特点及适用人群,结合患者的实际情况,正确选择入路方式。

