小儿单孔腹腔镜疝囊高位结扎术后复发的原因及防治
黄威龙,钟洪才,陶波圆,胡 琛
(1.汕头大学医学院,广东 汕头,515041;2.惠州市中心人民医院小儿外科;3.广州市妇女儿童医疗中心胃肠外科;4.惠州市中心人民医院胃肠外科)
小儿腹股沟疝是小儿外科最常见的外科疾病,国外文献报道,其发病率为0.8%~4.4%[1]。腹腔镜疝囊高位结扎术治疗小儿腹股沟斜疝效果可靠,同时可探查对侧,如发现对侧鞘状突未闭可同时予以结扎,减少对侧术后再发生疝的风险;且单孔腹腔镜手术切口选择在脐部,具有较好的美容效果,因此单孔腹腔镜疝囊高位结扎术已逐渐被越来越多的患儿家属与术者所接受,成为治疗此类疾病的常见术式[2-4]。单孔腹腔镜疝囊高位结扎术的术后复发率与传统疝囊高位结扎术相近,为1%~2.5%[5-6],本研究通过回顾单孔腹腔镜手术后复发的腹股沟斜疝患儿的临床资料,针对相关因素进行分析,总结导致复发的可能因素,进而在围术期进行预防并做好家属的相关宣教工作,降低单孔腹腔镜疝囊高位结扎术后复发率。现将体会报道如下。
1 资料与方法
1.1 临床资料
收集2018年12月至2021年12月我院及广州市妇女儿童医疗中心施行的小儿单孔腹腔镜疝囊高位结扎术后复发病例,共纳入65例,其中33例初次手术在外院施行,复发后至我院进行治疗。排除标准:(1)初次手术非单孔腹腔镜手术;(2)对侧异时性疝复发。再以SPSS软件随机抽取行同类型手术但未复发的65例患儿作为对照组。术前均经病史、体格检查及彩色超声明确诊断,合并上呼吸道感染、免疫系统紊乱的患儿,均得以有效纠正。
1.2 手术方法[7-8]
1.2.1硬膜外针法
全身麻醉后,患儿取头低足高仰卧位,臀部稍垫高。常规消毒、铺巾,脐窝上缘切口穿刺5 mm、3 mm Trocar,探查腹腔及双侧内环口。先用粗针头于内环体表投影处戳破皮肤,刺入硬膜外套管针至疝囊颈上方腹膜外侧缘(图1);沿疝囊颈一侧腹膜下潜行缝合半圈后穿破腹膜(图2);将4号丝线从套管针中拉出,并对折送入腹腔内(注意避开输精管及精索血管)(图3),双股线尾留于体外,以便于辨认,将“U”形折叠的线头留在腹腔内后退出套管针;同法以4号丝线经套管针内伸出并对折从另外一侧腹膜下潜行,至前述套管针穿出处同一位置穿破腹膜进入腹腔内,并将套管针从先前留置腹腔的“U”形线圈穿过,分离钳抓取第二根丝线的“U”形线圈,缓慢退出套管针,再提取第一根丝线的尾线(钳夹处),将第二根丝线的“U”形线圈提出体外,再提取“U”形线圈其中一头拔出,从而形成第二根丝线围绕疝囊一圈。由助手向下轻柔牵拉睾丸并尽量挤压出疝囊内气液体后上提紧丝线,检查无漏气后打结、剪线,将线头留在疝囊颈部腹膜外。见图4。
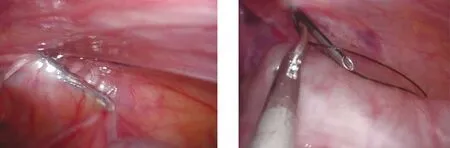
图1 内环口一侧潜行进硬膜外针图2 硬膜外针穿过腹膜递第一根U形线
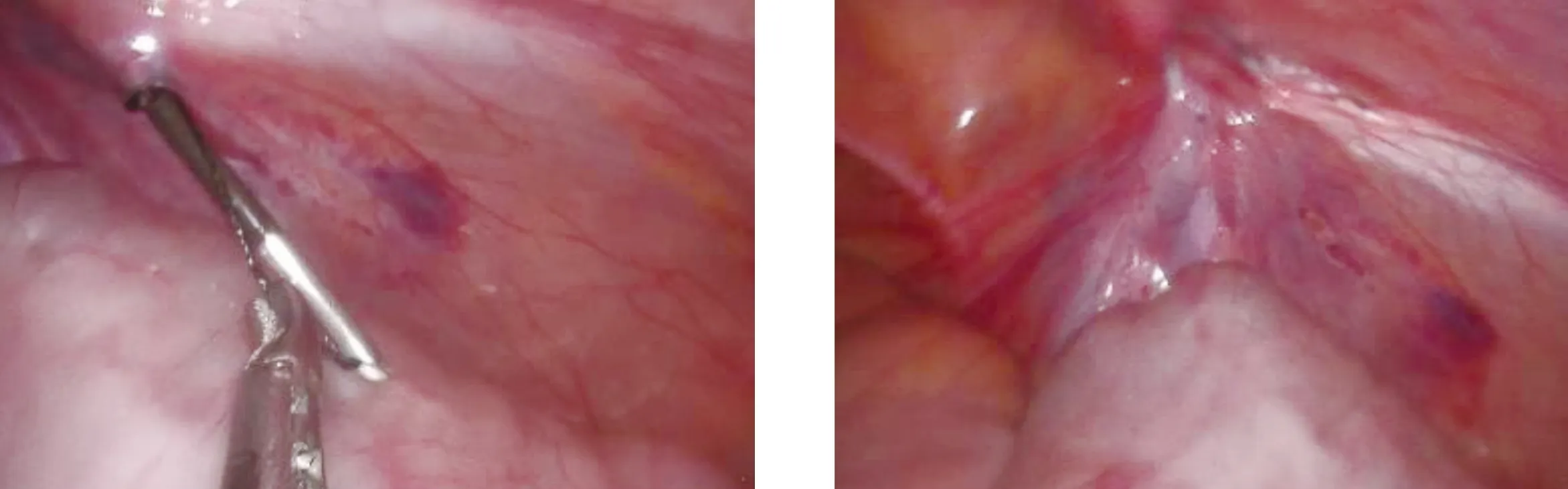
图3 内环口另侧套针带第二根线穿过腹膜再穿过U形线图4 第二根线完成闭环关闭内环口
1.2.2疝针法
疝针法只需在肚脐处穿刺5 mm Trocar,置入腹腔镜观察,结扎方法与硬膜外针法操作方法基本相同,需要测量内环口直径时再穿刺3 mm Trocar即可。疝针法与硬膜外针法操作基本一致,见图5~图8。
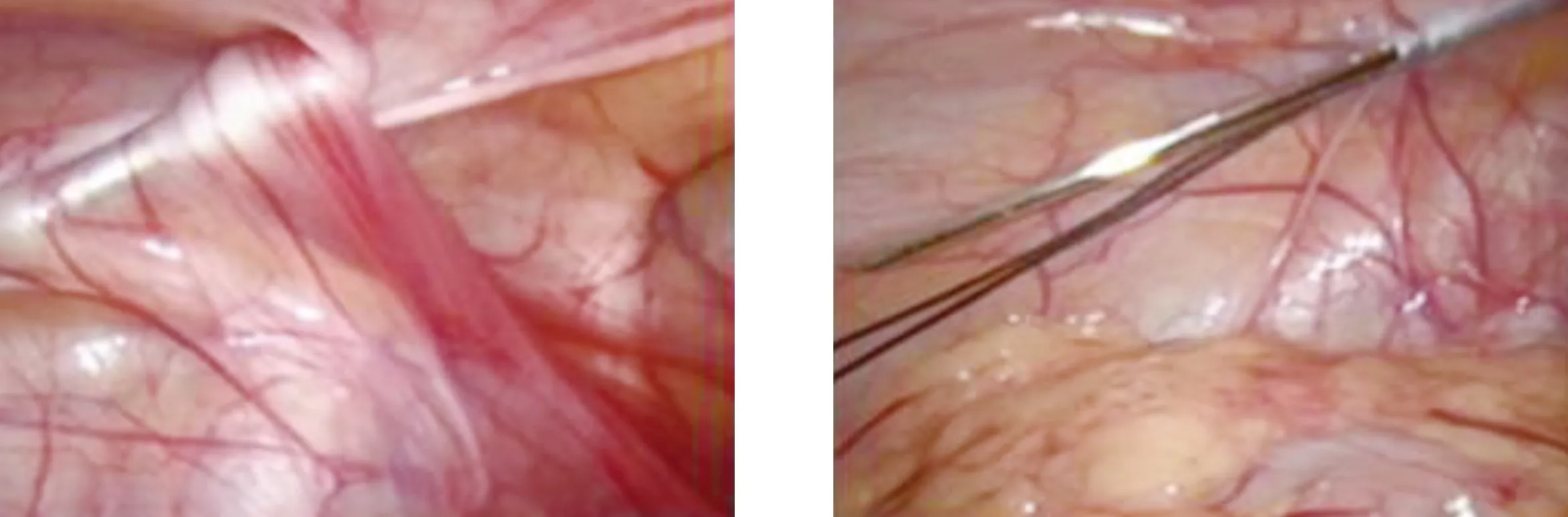
图5 内环口一侧潜行进针图6 内环口一侧穿过腹膜递线
1.3 结扎线的选择
结扎线为不可吸收的4号丝线,年龄较大或疝囊口较大时可使用7号丝线[9],因为可吸收线往往在疝囊消失前即被人体吸收,容易导致术后复发率增高[10]。
1.4 术后处理
麻醉清醒后4~6 h进食,视情况1~3 d出院,发生术后切口出血或上呼吸道感染时需适当延长住院时间。
1.5 巨大疝病例标准
目前小儿腹股沟斜疝巨大疝仍无统一标准,有疝囊体积与内环口大小两种衡量标准,本文采用内环口直径大于1.5 cm为巨大疝,通过查阅病例手术记录获得资料。
1.6 术后活动情况
采取电话回访的方式,充分跟患儿家属交代本研究的内容、目的,取得理解、配合,咨询患儿术后3个月内的活动情况。如果3个月内均无明确的剧烈活动(奔跑、频繁跳跃、骑自行车、各种球类运动等),记录为“少”;如果有明确的剧烈活动情况,但少于3次,则记录为“一般”;如果明确剧烈活动情况次数多于3次,则记录为“多”。
1.7 统计学处理
采用SPSS 28.0软件对数据进行统计学分析。正态性检验使用Shapiro-Wilk法,不服从正态分布的连续性变量采用中位数M(P25,P75)表示。分类变量使用频数(百分比)[n(%)]表示,采用χ2检验比较组间差异。将单因素分析中P<0.10的变量纳入多因素Logistic回归方程,探讨影响小儿单孔腹腔镜疝囊高位结扎术后复发的因素,P<0.05为差异有统计学意义。
2 结 果
2.1 术后复发影响因素的单因素分析
本研究纳入的因素有:初次手术年龄、性别、嵌顿疝病史、巨大疝、术后活动情况、合并症、嵌顿疝急诊手术、发病时长等。其中初次手术0.03~11.27岁,中位数为2.12(1.4,2.7)岁,根据研究对象的初次手术年龄分为≤1岁组35例(26.9%),1~3岁组43例(33.1%),>3岁组52例(40.0%),组间性别、嵌顿病史、巨大疝、嵌顿疝急诊手术率差异无统计学意义(P>0.05);初次手术年龄、术后活动情况、合并症、发病时长差异有统计学意义(P<0.05)。见表1。
2.2 术后复发影响因素的多因素分析
将单因素分析中P<0.10的变量纳入多因素Logistic回归方程,经Logistic回归分析发现年龄、术后活动情况、合并症、发病时长是术后复发的独立危险因素(P<0.05),见表2。初次手术年龄越小术后复发的风险越高,1~3岁组的术后复发风险是≤1岁组的0.314倍,>3岁组的术后复发风险是≤1岁组的0.305倍;术后活动情况越多,复发的风险越高;发病时长≥1年的患儿复发风险是发病时长<半年患儿的9.916倍;有合并症的患儿复发风险高于无合并症的患儿。
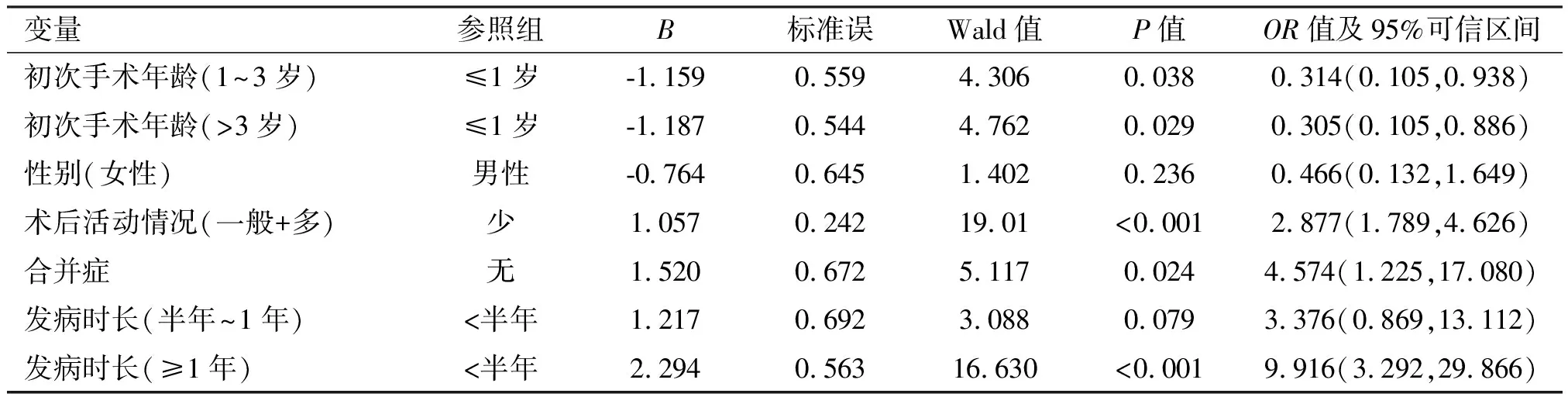
表2 患儿术后复发相关影响因素进行多因素分析
2.3 术后二次复发影响因素的单因素分析
在65例复发儿童中,复发≥2次的患儿再次手术发现结扎线的发生率为50.0%,高于复发1次的患儿(P=0.007),这在一定程度上反映了术者打外科结水平及选择结扎线的重要性,其余指标差异无统计学意义(P>0.05);见表3。
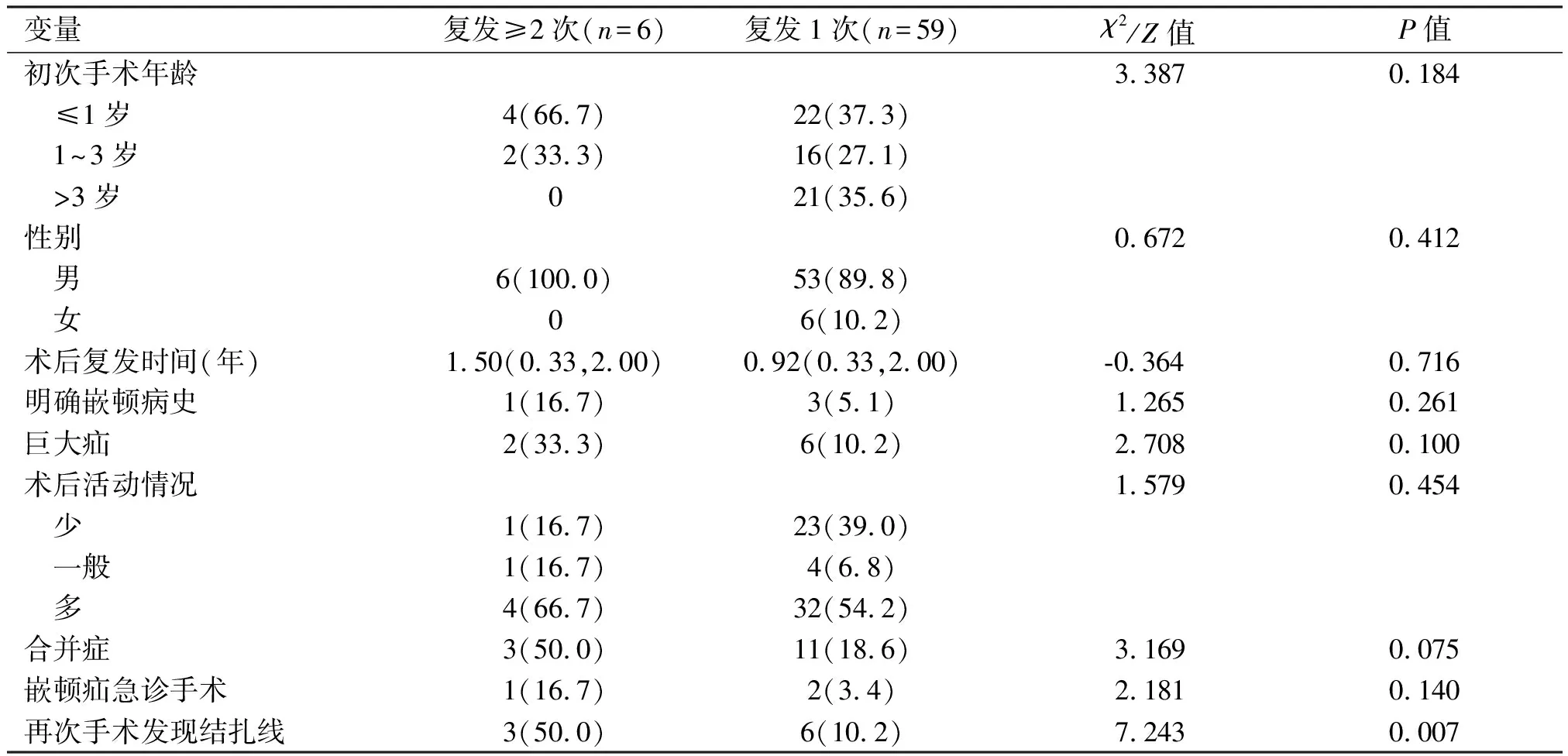
表3 患儿术后二次复发相关影响因素的单因素分析
3 讨 论
相较传统开放疝修补术,小儿单孔腹腔镜疝囊高位结扎术具有切口较小、美观、手术时间短、术中可同时观察对侧内环口减少异时性疝的发生、术中未切开腹股沟管或疝囊减少了对腹股沟管及内部组织的损伤等优点。虽然腹腔镜疝囊高位结扎术开展初期的复发率可能高于开放手术,国内各中心报道的复发率有较大出入,最高可达5%,但经过较多前辈[11-13]的摸索与总结,腹腔镜疝囊高位结扎术复发率与开放手术已无明显差异。近年腹腔镜疝囊高位结扎术复发率下降明显,较多文献报道低于传统开放手术,单孔腹腔镜术式总体效果更佳[14-15]。
国内杨玉莲等[16]、王小艳等[17]认为,年龄、疝囊口直径、结扎线类型是影响腹腔镜下小儿疝囊高位结扎术后复发的关键因素。本研究中,根据既往经验使用4号丝线结扎疝囊,因此结扎线类型并不作为本研究分析的影响因素。疝囊口直径在单因素分析中,对复发并无影响(P=0.226),笔者认为主要原因是所收集病例资料的医院术中一经发现“巨大疝”或“巨大疝复发”的情况,术中均加固结扎内环口1次,使复发相对减少。有学者报道[9,13,18],小儿巨大疝双重结扎内环口可明显降低复发率。也有学者处理巨大疝时未双重结扎内环口,结果显示,内环口大小是影响小儿单孔腹腔镜疝囊高位结扎术复发的关键因素[19-21]。
本研究中,初次手术年龄越小的患儿复发率越高,与既往大多数研究结论相悖,笔者认为初次手术年龄不应是一个单纯的年龄因素,需与患儿年龄、发病时长及疝的类型结合综合分析。患儿家属往往自认为较年幼的患儿手术风险高,手术依从性差,发病时间相对延长,在此过程中,肠管、网膜反复疝入腹股沟管,易致内环口处筋膜局部增厚、炎性疤痕形成,术中结扎时易被丝线切割,导致复发率升高。年长的患儿自主意识较强,出现阴囊增大或可复性包块等症状后,会自主向家属表达,发现病变的时间较短,且其腹股沟斜疝多为单纯的鞘状突未闭,仅表现为各类型的鞘膜积液,未真正形成疝囊,结扎内环口后,相对不易复发。以上因素也相对支持初次手术年龄越小的患儿复发率越高的结论,国内徐晓钢等[21]的研究也支持此观点。
本研究结果显示,术后活动情况是影响小儿单孔腹腔镜疝囊高位结扎术后复发的关键因素,术后活动情况越多,复发风险越高[(P<0.001,OR值及95%可信区间:2.877(1.789,4.626)]。术后活动尤其剧烈活动,大腿、臀部及腰腹肌肉群的收缩势必对内环口结扎处形成强烈的牵扯,易致结扎丝线松解或结扎处组织切割,内环口重新开放引起术后复发。此外,存在合并症的患儿术后复发风险相对更高,随机抽取的未复发的65例患儿合并症少,可能存在相对样本量小、实验误差大的可能性,但具有一定的临床指导意义[P=0.024,OR值及95%可信区间4.574(1.225,17.080)]。
术后二次复发的影响因素分析因为样本量较小,统计学意义相对不大,需日后继续累积病例,进一步研究此方面的影响因素。
综上,小儿单孔腹腔镜疝囊高位结扎术后复发的独立危险因素有初次手术年龄、发病时长、合并症及术后活动情况。初次手术年龄越小、术后活动情况越多、发病时长越长、存在合并症的患儿,术后复发风险越高。初次手术年龄与疝大小、发病时长相关,临床中应根据患儿情况采取相应措施,以降低复发率,如通过双重内环口结扎可有效降低巨大疝的复发率;年龄应结合发病时长综合分析,发病时间越长,术后复发的可能性越大,笔者建议,术中用4号丝线结扎内环口时达到密而不紧的状态,可减少丝线切割、撕裂内环口筋膜,有效降低复发率。术后活动情况是影响术后复发的关键因素,而且是比较容易干预的因素,术后及出院时应反复强调术后避免剧烈活动,短则1个月,长则3个月;结合各因素分析,有效的日常科普、宣教可提高患儿家属的手术及术后依从性,从而减少发病时长及术后剧烈活动次数,有效降低术后复发的风险。本研究结果显示,除积极提高手术操作技巧外,科普宣教也是临床工作中不可忽视的部分。

