脑室-腹腔分流术联合同期颅骨修补术对颅骨缺损伴脑积水患者神经功能、认知功能的影响
谢书刚
(商河县人民医院神经外科,山东济南 251600)
颅骨缺损多由脑外伤所致,可破坏脑结构的完整性,引起脑神经细胞大量损害,且部分患者在脑损伤过程中易并发脑积水, 又可进一步损伤其神经功能,导致认知方面异常变化,影响患者预后[1-2]。 目前,临床治疗颅骨缺损伴脑积水患者多以手术为主,通过清除脑积水和修复缺损的颅骨, 促进脑功能恢复。 脑室-腹腔分流术(VPS)联合颅骨修补术为该病的常用治疗方案,其中VPS 在脑积水治疗中应用广泛,能够良好引流脑脊液,实现脑积水的清除,以减轻脑神经功能障碍,辅以颅骨修补术,可恢复颅脑结构的完整性,更好地保护颅内脑组织,改善脑功能[3]。既往,临床多在VPS 完成后择期再行颅骨修补术, 虽能改善患者病情,但择期手术易出感染等多种并发症[4-5]。 近年来,VPS 联合同期颅骨修补术逐渐应用于临床, 但关于同期手术的具体效果还需深入研究。 基于此,本研究选取商河县人民医院2020 年9 月—2022 年9 月收治的78 例颅骨缺损伴脑积水患者为对象, 旨在分析VPS 联合同期颅骨修补术的应用效果。 报道如下。
1 资料与方法
1.1 一般资料
选取商河县人民医院收治的78 例颅骨缺损伴脑积水患者为研究对象,按随机数字表法将其分为对照组及观察组,每组39 例。对照组中男23 例,女16 例;年龄28~68 岁,平均年龄(40.69±4.12)岁;体质指数18~28 kg/m2,平均体质指数(23.68±1.45)kg/m2;致伤原因为高处坠落10 例,交通事故11 例,重物砸伤14例,其他4 例;颅骨缺损面积76~108 cm2,平均颅骨缺损面积(88.96±4.35)cm2;缺损部位为顶部13 例,额部12例,颞部9 例,其他5 例。 观察组中男22 例,女17 例;年龄26~65 岁,平均年龄(40.65±4.09)岁;体质指数18~28 kg/m2,平均体质指数(23.65±1.42)kg/m2;致伤原因为高处坠落12 例,交通事故10 例,重物砸伤14 例,其他3 例;颅骨缺损面积76~112 cm2,平均颅骨缺损面积(89.05±4.38)cm2; 缺损部位为顶部14 例,额部11 例,颞部8 例,其他6 例。 两组患者的各项一般资料比较, 组间差异无统计学意义(P>0.05)。 本研究经院医学伦理委员会批准。
1.2 入选标准
纳入标准: 经颅脑CT 或MRI 明确颅骨缺损、脑积水;存在明确脑外伤史;行手术治疗;心肺功能良好;患者及家属对本研究知情同意。排除标准:肝肾衰竭;既往有颅脑手术史;合并颅内感染或恶性肿瘤;妊娠期或哺乳期女性;凝血功能障碍。
1.3 方法
对照组采用VPS 联合分期颅骨修补术治疗。 协助患者取仰卧位,全麻后,以侧脑室前额角为穿刺点,按颅内压选用可调分流管, 将分流管置入脑室后,释放脑脊液,待颅内压下降、膨出脑组织回缩后,在病变对侧皮瓣下安置分流阀,经耳后、颈部、前胸壁、腹部皮下隧道将分流管腹腔端引到腹腔下游离,释放脑脊液,最后缝合腹部及头部切口。 术后3 个月行颅骨修补术,经头皮切口游离出假性硬脑膜,暴露颅骨缺损,之后以塑性钛网覆盖缺损部位,固定钛网;悬挂缺损的硬脑膜,之后以钛钉固定在骨窗边缘,缝合后完成手术。
观察组采用VPS 联合同期颅骨修补术治疗。VPS与颅骨修补术操作均同对照组,在VPS 完成后同期开展颅骨修补术。
1.4 观察指标
各项指标均于术前及术后3 个月评价。 (1)神经功能:采用美国国立卫生研究院卒中量表(NIHSS)评价,总分42 分,得分越低表示患者神经功能越好。(2)认知功能:采用简易智能精神状态检查量表(MMSE)评价,总分30 分,得分越高表示患者认知功能越好。(3)预后情况:采用格拉斯哥昏迷量表(GCS)、格拉斯哥预后量表(GOS)评价,其中GCS 总分3~15 分,得分越高意表示患者识障碍越轻,预后越好;GOS 总分1~5 分,得分越高表示患者预后越好。(4)日常生活能力:采用Barthel 指数(BI)评价,总分100 分,得分越高表示患者日常生活能力越好。 (5)肢体活动能力:采用Fugl-Meyer 运动功能评定量表(FMA)评价,量表包括上肢、下肢两部分,总分100 分,得分越高表示患者肢体活动能力越好。(6)生活质量:采用世卫组织生活简易量表(WHOQOL-BREF)评价,包括生理、心理、社会及环境4 个领域,各100 分,得分越高表示患者生活质量越好。(7)并发症:包括感染、硬膜下积液、脑水肿等。
1.5 统计方法
采用SPSS 22.0 统计学软件进行数据分析。NIHSS评分等计量资料用()表示,组间比较采用t 检验;并发症发生率等计数资料用[n(%)]表示,组间比较采用χ2检验。 P<0.05 为差异有统计学意义。
2 结 果
2.1 两组神经功能及认知功能比较
术前, 两组的NIHSS 评分、MMSE 评分比较,组间差异无统计学意义(P>0.05);术后3 个月,观察组的NIHSS 评分低于对照组,MMSE 评分高于对照组,组间差异有统计学意义(P<0.05)。 见表1。
表1 两组颅骨缺损伴脑积水患者NIHSS 评分、MMSE 评分对比[(),分]
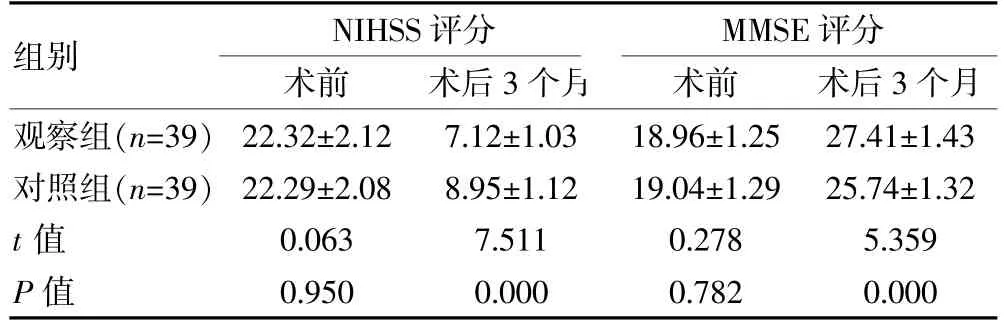
表1 两组颅骨缺损伴脑积水患者NIHSS 评分、MMSE 评分对比[(),分]
组别NIHSS 评分术前术后3 个月images/BZ_191_1852_705_1892_740.pngMMSE 评分术前术后3 个月观察组(n=39)对照组(n=39)t 值P 值22.32±2.12 22.29±2.08 0.063 0.950 7.12±1.03 8.95±1.12 7.511 0.000 18.96±1.25 19.04±1.29 0.278 0.782 27.41±1.43 25.74±1.32 5.359 0.000
2.2 两组预后情况、日常生活能力及肢体活动能力比较
术前,两组的GCS 评分、GOS 评分、BI 评分、FMA评分比较,组间差异无统计学意义(P>0.05);术后3个月, 观察组的GCS 评分、GOS 评分、BI 评分、FMA 评分均高于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组颅骨缺损伴脑积水患者GCS 评分、GOS 评分、BI 评分、FMA 评分对比[(),分]
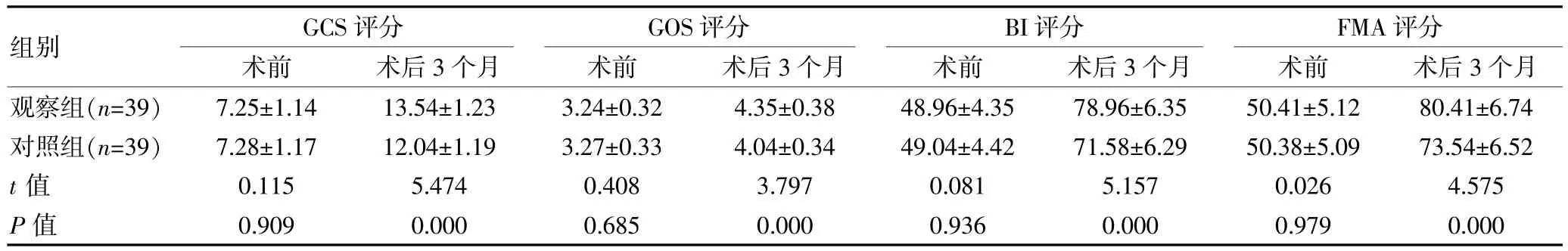
表2 两组颅骨缺损伴脑积水患者GCS 评分、GOS 评分、BI 评分、FMA 评分对比[(),分]
组别GCS 评分术前术后3 个月images/BZ_191_883_1597_923_1632.pngGOS 评分术前术后3 个月images/BZ_191_1334_1594_1375_1629.pngBI 评分术前术后3 个月images/BZ_191_1794_1595_1834_1630.pngFMA 评分术前术后3 个月观察组(n=39)对照组(n=39)t 值P 值7.25±1.14 7.28±1.17 0.115 0.909 13.54±1.23 12.04±1.19 5.474 0.000 3.24±0.32 3.27±0.33 0.408 0.685 4.35±0.38 4.04±0.34 3.797 0.000 48.96±4.35 49.04±4.42 0.081 0.936 78.96±6.35 71.58±6.29 5.157 0.000 50.41±5.12 50.38±5.09 0.026 0.979 80.41±6.74 73.54±6.52 4.575 0.000
2.3 两组生活质量对比
术前,两组的WHOQOL-BREF 中各领域评分比较,组间差异无统计学意义(P>0.05);术后3 个月,观察组的生理、心理、社会、环境评分均高于对照组,组间差异有统计学意义(P<0.05)。 见表3。
表3 两组颅骨缺损伴脑积水患者WHOQOL-BREF 评分对比[(),分]
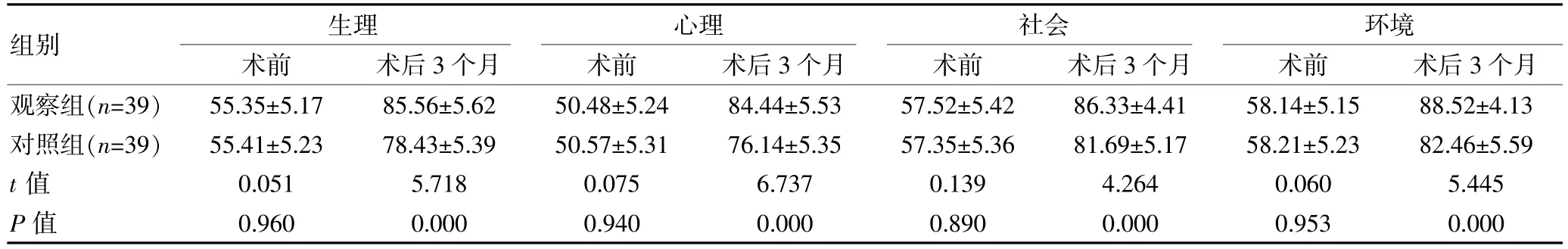
表3 两组颅骨缺损伴脑积水患者WHOQOL-BREF 评分对比[(),分]
组别生理术前术后3 个月images/BZ_191_879_2258_919_2293.png心理术前术后3 个月images/BZ_191_1335_2254_1376_2289.png社会术前术后3 个月images/BZ_191_1779_2252_1820_2287.png环境术前术后3 个月观察组(n=39)对照组(n=39)t 值P 值55.35±5.17 55.41±5.23 0.051 0.960 85.56±5.62 78.43±5.39 5.718 0.000 50.48±5.24 50.57±5.31 0.075 0.940 84.44±5.53 76.14±5.35 6.737 0.000 57.52±5.42 57.35±5.36 0.139 0.890 86.33±4.41 81.69±5.17 4.264 0.000 58.14±5.15 58.21±5.23 0.060 0.953 88.52±4.13 82.46±5.59 5.445 0.000
2.4 两组并发症发生情况比较
对照组出现感染5 例,硬膜下积液2 例,脑水肿1 例,并发症总发生率为20.51%(8/39);观察组出现感染1 例,硬膜下积液1 例,并发症总发生率为5.13%(2/39)。 观察组的并发症发生率低于对照组,差异有统计学意义(χ2=4.129,P=0.042)。
3 讨 论
脑组织为思维活动的基础,受到外力冲击后会引起神经细胞损伤,造成脑代谢紊乱,从而诱发认知、运动及感觉等障碍,降低患者生活质量,若治疗不及时,还可并发脑疝等多种并发症,威胁其生命安全[6-7]。 颅骨缺损为颅脑损伤的常见类型, 其多由外力冲击所致, 在损伤过程中可引起脑室内脑脊液循环障碍,使得过多的脑脊液蓄积于脑室及蛛网膜下腔内,形成脑积水现象,又可诱发头痛、视力障碍、恶心呕吐等多种症状,进一步加重患者痛苦,并加剧脑神经功能障碍,导致整体预后偏差。 因此,临床针对颅骨缺损伴脑积水患者需及时开展针对性治疗, 以更好地改善其预后,降低疾病对生活的影响。
VPS 联合颅骨修补术为颅骨缺损伴脑积水患者的首选手术方案, 其中VPS 使用分流管将患者的脑脊液引流至腹腔内,借助腹膜强大的吸收能力将其吸收,以实现脑脊液的代谢,避免其大量积聚于脑室及蛛网膜下腔,从而减轻神经损伤,改善患者的神经及认知功能[8]。之后进行修补术进行治疗,又可实现缺损的良好修复, 继续发挥颅骨对脑组织的重要保护作用,避免脑室形态、结构及颅内压等多方面异常,以更好地改善患者脑功能。而既往手术开展多以择期手术为主,即在VPS 完成3 个月后再进行颅骨修补术,虽能改善患者脑功能障碍,但治疗期间颅骨长时间处于缺损状态,会影响脑功能恢复,并增加感染风险。本研究结果显示,相比对照组,观察组术后的NIHSS 评分较低,MMSE 评分、GCS 评分、GOS 评分、BI 评分、FMA 评分、WHOQOL-BREF 中各领域评分均较高,并发症较少,组间差异有统计学意义(P<0.05),提示VPS 联合同期颅骨修补术治疗颅骨缺损伴脑积水的效果更佳,可加快患者的神经功能恢复,减少并发症发生,改善其术后生活质量。分析原因,VPS 联合同期颅骨修补术能够更好地发挥两者间的协同作用,在完成脑积水清除后, 膨出的脑组织回落到骨窗平面,之后及时开展颅脑修补,可复原颅腔形态,产生良好的脑保护作用,为脑组织的修复创造良好环境,且有助于颅内压稳定,促进脑功能恢复[9-10]。 同时,同期手术的开展,可缩短治疗周期,也可减轻患者对手术的恐惧,并降低二次手术的麻醉风险。相较于分期手术,同期手术患者术后脑组织能够得到更为充足的修复及恢复时间,不会被二次损伤影响,故认知功能、神经功能恢复更快,且能避免等待过程中无保护脑膨出、塌陷等发生。但同期手术操作时间偏长,术中更需严格遵守无菌操作规范,且在脑脊液释放过程中需注意量的控制,不能过快、过多,以避免颅内低压等现象发生。
综上所述,VPA 联合同期颅骨修补术治疗颅骨缺损伴脑积水的效果更佳, 可减轻患者神经障碍,纠正其肢体活动障碍,减少并发症发生,值得临床推广使用。

