螺旋采集对99Tcm-ECD SPECT/CT脑血流灌注显像图像质量的影响
吴 丹,郝 悦,郭士婷,李婧雯,张 欣
(大连市中心医院核医学科,辽宁 大连 116089)
缺血性脑血管病是临床常见病,致残率与死亡率均较高[1-2];SPECT对于定位、诊断缺血性脑血管疾病及预后评估具有重要临床价值[3-5]。目前,利用衰减校正、散射校正及分辨率恢复等技术结合最新采集、重建及校准方法,在一定程度上可提高SPECT/CT图像质量与定量准确性[6-7]。SPECT设备包含3种采集模式:步进式(step-and-shoot, SS)、连续式及步进连续式(SS continuous, SSC,即螺旋采集)。传统SS模式仅能于探头静止时采集投影数据;利用SSC模式可于探头静止及移动过程中进行全程采集,显著提高光子采集率、缩短采集时间,目前已在骨、肺检查中取得良好效果[8-9]。本研究观察螺旋采集模式(GE SwiftScan)对99Tcm-乙基半胱氨酸二聚体(ethyl cysteinate dimmer, ECD)SPECT/CT脑血流灌注显像图像质量的影响。
1 资料与方法
1.1 研究对象 回顾性分析2023年1月—4月于大连市中心医院接受99Tcm-ECD SPECT/CT脑血流灌注显像的55例患者,男32例、女23例,年龄18~82岁、中位年龄67岁;病灶位于左顶叶8例、右顶叶11例、左额叶12例、右额叶12例、左颞叶7例、右颞叶5例;均经99Tcm-ECD SPECT/CT脑血流灌注显像首诊脑血流灌注减低,且检查前未接受治疗,检查过程中配合良好。检查前患者均签署知情同意书。
1.2 仪器与方法 采用GE Discovery NM/CT 870型双探头SPECT/CT仪,配备低能高分辨率高灵敏度准直器;自制99Tcm-ECD,放射化学纯度>95%。经静脉注射99Tcm-ECD 740 MBq(20 mCi)后,嘱患者于封闭视听条件下休息20 min,之后仰卧于检查床,接受局部脑血流灌注显像。SPECT参数:能峰140 keV,能窗宽度10%,矩阵128×128,放大倍数1.5,螺旋采集模式,3°/帧,采集时间20秒/帧;CT参数:螺旋采集,旋转时间0.6 s,管电压140 kV,管电流300 mA,速度8.75 mm/rot,层厚5 mm,螺距0.875,矩阵512×512。经后处理获得SS(以TomoTorso序列-TomoTorso-M序列)、SSC、SSC75%-time(采用泊松重采样法[10-11]模拟减少25%采集时间)及SSC50%-time(采用泊松重采样法[10-11]模拟减少50%采集时间)共4组图像。于GE Xeleris工作站以有序子集最大期望值法重建图像,经5次迭代获得10个子集,行衰减校正、散射校正及灵敏度恢复校正,Butterworth后滤波(截止频率0.48 Hz)。
1.3 视觉分析 由2名高年资核医学医师采用双盲法阅片,观察4组SPECT/CT图像显示低灌注灶的清晰度、平滑度及检出病灶效能,并以视觉模拟评分法(visual analogue scale, VAS)对图像质量进行主观评估[12]:1分,图像质量不可接受,无法检出病灶,图像背景噪声明显;2分,图像质量不理想,病灶边界隐约可见,图像背景噪声明显;3分,图像质量可接受,病灶边界可见、图像背景噪声可接收;4分,图像质量良好,显示病灶边界清晰、图像背景噪声低;5分,图像质量优秀,病灶边界清晰光滑、图像背景基本无噪声。2名医师意见存在分歧时,经讨论达成一致。
1.4 半定量分析 采用工作站自带Q.VMI软件于SPECT/CT图像自动勾画低灌注灶及对侧正常脑组织(本底)ROI,测量各ROI内放射性计数最大值、最小值、平均值;计算图像均匀度、噪声[CT值标准差(standard deviation, SD)]、病灶对比度及病灶对比度噪声比(contrast-to-noise ratio, CNR)[13]:图像均匀度=(本底max-本底min)/(本底max+本底min)×100%;图像噪声=本底SD/本底mean×100%;病灶对比度=(本底mean-病灶min)/本底mean;病灶CNR=(本底mean-病灶mean)/本底SD。
选择眶耳平面SPECT图像,将大脑皮质自动分割为左、右各8个脑区(S1~S8),计算各脑区ROI的靶/非靶比值(target/non-target, T/NT)及右脑平均放射性计数/左脑平均放射性计数比值(right cerebral radioactive counts/left cerebral radioactive counts, R/L)。T/NT=各脑区ROI平均放射性计数/小脑ROI平均放射性计数。设置灰阶PAGE PHASE一致,利用标尺测量低灌注病灶的直径。
1.5 统计学分析 采用SPSS 22.0统计分析软件。以±s表示符合正态分布的计量资料,采用单因素方差分析进行多组间比较,以LSD法行两两比较;以中位数(上下四分位数)表示不符合正态分布的计量资料,行Kruskal-Wallis秩和检验。采用组内相关系数(intra-class correlation coefficient, ICC)对2名医师VAS评分结果进行一致性检验,以ICC>0.75为一致性良好。P<0.05为差异有统计学意义。
2 结果
2.1 VAS 2名医师对4组SPECT/CT脑血流灌注显像的VAS评分一致性良好(ICC均>0.75)。SS组、SSC组、SSC75%-time组及SSC50%-time组VAS评分分别为4.0(4.0,4.5)分、5.0(4.5,5.0)分、3.5(3.0,3.5)分及2.5(2.0,3.0)分,差异有统计学意义(χ2=89.02,P<0.001);SSC75%-time组及SSC50%-time组VAS明显低于SS组及SSC组(P均<0.001)。
2.2 半定量分析 4组图像中,脑血流低灌注灶放射性计数最大值、最小值及平均值差异均有统计学意义(P均<0.001);SSC组放射性计数最大值、最小值及平均值均明显高于其余3组(P均<0.001);SSC组、SS组、SSC75%-time组及SSC50%-time组放射性计数最大值、最小值及平均值均依次降低(P均<0.001),见表1。4组SPECT图像均匀度及噪声、病灶对比度及CNR差异均无统计学意义(P均>0.05);16个脑区T/NT值及R/L值差异均无统计学意义(P均>0.05)。见表2、3和图1。

图1 患者男,71岁,冠状位、矢状位及轴位CT图、SS SPECT图、SSC SPECT图、SSC75%-time SPECT图及SSC50%-time 99Tcm-ECD SPECT/CT图示左额叶脑血流灌注减低

表1 55例脑血流灌注减低患者SPECT/CT脑血流灌注显像所示病灶放射性计数比较(n=55)

表2 55例脑血流灌注减低患者SPECT/CT脑血流灌注显像图像质量比较(n=55)
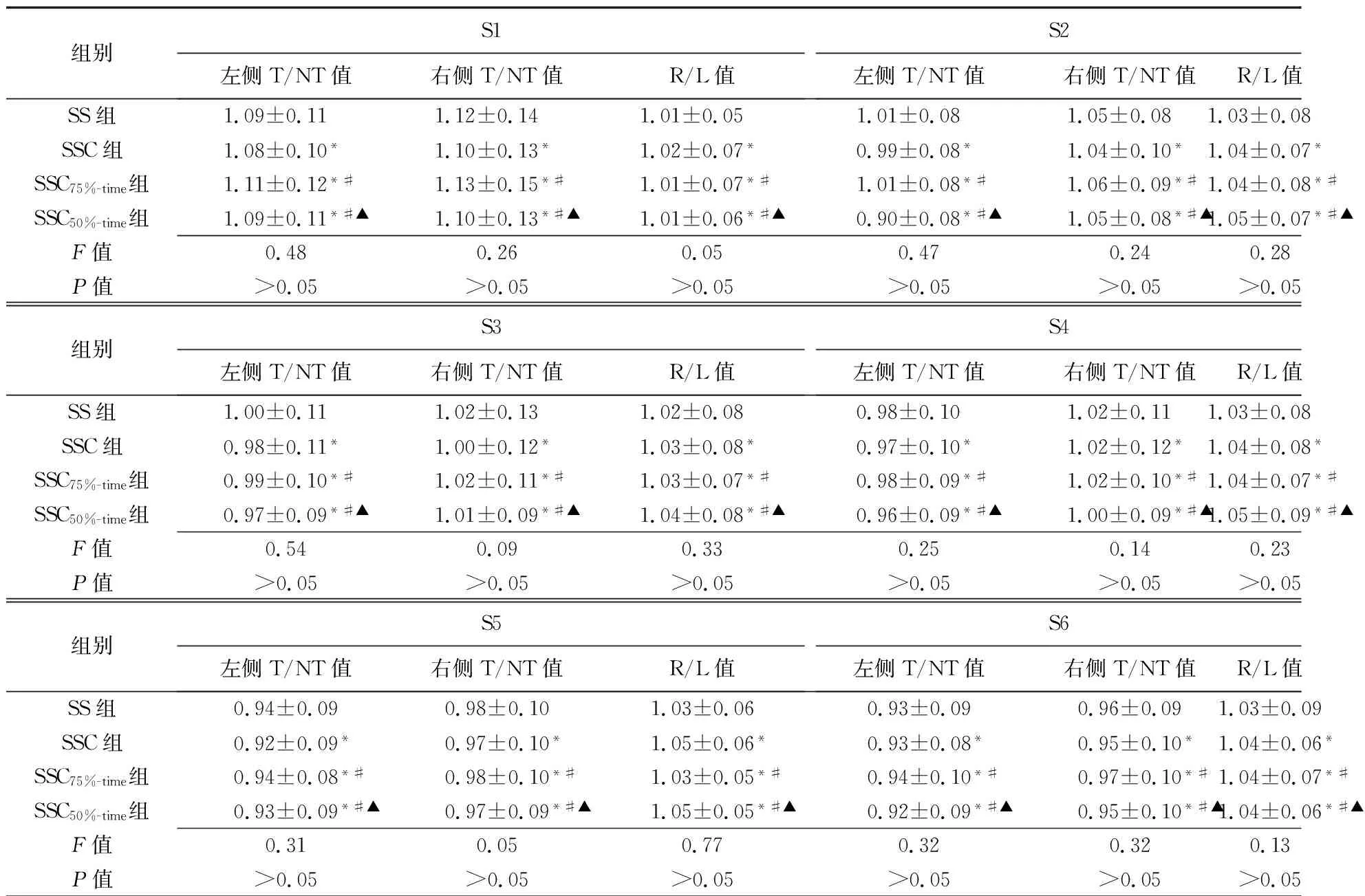
表3 55例脑血流灌注减低患者SPECT/CT脑血流灌注显像所示16个脑区T/NT值、R/L值比较(n=55)
SS组、SSC组、SSC75%-time组及SSC50%-time组SPECT图像病灶直径分别为(14.19±8.96)mm、(14.71±8.59)mm、(15.08±9.04)mm及(16.58±8.61)mm,差异无统计学意义(F=0.75,P<0.05)。
3 讨论
随着SPECT/CT显像临床应用逐渐增多,如何降低放射性显像剂用量或缩短扫描时间以改善患者依从性已成为备受关注的问题。本研究以螺旋模式采集99Tcm-ECD SPECT/CT脑血流灌注显像,对经后处理获得的SS、SSC、SSC75%-time及SSC50%-time图像进行VAS及半定量分析,结果显示SSC可明显提高图像质量。
BAILLY等[10]指出,SPECT检查中,选择SSC模式可使采集时间缩短25%而不影响图像质量及诊断效能。PICONE等[14]以螺旋采集模式分析20例骨显像、10例肺灌注显像图像,发现SS组与SSC75%-time组SPECT图像的VAS及图像噪声均无明显差异而病灶CNR差异显著,提示通过螺旋采集模式可较好地补偿放射性摄取减少所致图像噪声。本研究对SSC短时采集方案进行进一步分析,以泊松重采样法模拟减少25%及50%采集时间,结果显示SSC75%-time组、SSC50%-time组与SS组图像质量及脑区半定量分析结果均无明显差异,与既往研究[10,14]结果相符。以上结果提示,基于SSC模式可将SPECT/CT脑血流灌注显像采集时间缩短50%或放射性显像剂剂量减少50%,可极大优化该项检查的临床实用性并提高患者依从性。
目前临床SPECT/CT脑血流灌注显像采集时间多为15~25 min。有学者[15]针对骨骼体模进行SPECT/CT扫描,发现短时扫描(<7 min)SSC组图像质量优于SS组,而中-长时扫描(≥7 min)SSC组与SS组图像质量无明显差异;其原因可能在于以SSC模式扫描时,经图像处理所获SS组图像包含探头旋转所探测到的放射性计数,若扫描时间较短,则放射性计数增加倍数可能更高。本研究采用3°/帧、20秒/帧进行采集,所获SSC组放射性计数明显高于SS组而VAS评分结果更佳,且对半定量分析结果及病灶直径测值无明显影响,提示可利用短时SSC替代SS扫描。
综上所述,螺旋采集模式可提高99Tcm-ECD SPECT/CT脑血流灌注显像成像质量。本研究的主要局限性:①未涉及采集时间与放射性浓度对图像质量的影响;②缺乏随机对照组;③未针对脑血流量进行定量分析。

