胰岛素联合低分子肝素对妊娠期糖尿病患者的疗效
姜凌 杨海燕 刘荣慧 姜萍 宋美玉
烟台市烟台山医院东院产科,烟台 264003
妊娠期糖尿病是产科较为常见的妊娠期特有疾病,常表现为多食、多饮、多尿、体质量下降等症状[1]。病因主要是由于妊娠期时胎儿需要的营养会不断增加,孕期孕妇肾小球增加对糖的再吸收能力下降,导致孕妇排糖量增加[2]。妊娠期糖尿病患者糖代谢会对肾脏功能造成损伤,增加孕妇风险,影响胎儿发育,应该给予重视[3]。胰岛素可以促进合成糖原、蛋白质,调节代谢功能,可降低血糖,增加蛋白质合成[4]。低分子肝素可改善孕妇血液凝血酶状态,增加胎盘血液的供应,加速物质交换,促进胎儿的生长发育[5]。本研究中使用胰岛素联合低分子肝素对妊娠期糖尿病患者进行治疗,旨在探究二者联合对妊娠期糖尿病患者糖化血清蛋白(GSP)、空腹血糖(FBG)、糖化血红蛋白(HbA1c)水平以及其对母婴结局的影响。
资料与方法
1.一般资料
选取2019年2月至2020年1月烟台市烟台山医院收治的86例妊娠期糖尿病患者开展前瞻性研究,根据随机数字表法将其分为两组,即单独组与联合组,每组43例患者。其中单独组患者年龄22~35(28.3±5.6)岁;初产妇27例,经产妇16例;孕周22~35(28.3±5.3)周。联合组患者年龄23~31(27.3±3.5)岁;初产妇25例,经产妇18例;孕周23~37(30.3±5.9)周。两组一般资料比较差异均无统计学意义(均P>0.05),有可比性。
(1)纳入标准:①所有孕妇均为单胎妊娠;②符合妊娠期糖尿病鉴定标准;③经运动、饮食控制等方式无法控制血糖。(2)排除标准:①心肺功能异常者;②对本次试验药物过敏者;③合并有严重心脑血管疾病者;④不具有正常沟通能力,具有精神障碍者。
本文所纳入对象及其家属均知情本研究,签署知情同意书。本研究经烟台市烟台山医院伦理委员会审批通过,伦理审批号为(2019)伦审第(10)号。
2.方法
2.1.治疗方法 两组患者入院后均对饮食及运动方面进行康复指导。在此基础上,单独组使用胰岛素(生产厂家:江苏万邦生化医药集团有限责任公司;国药准字:H10890001;规格:10 ml∶400 U)进行治疗,胰岛素采取皮下注射,每次4 U,均于早饭前和晚饭前10 min注射,每两天根据患者病情增加或者减小。联合组使用胰岛素联合低分子肝素(生产厂家:吉林华康药业股份有限公司;国药准字:H20010233;规格:0.5 ml∶5 000单位)进行治疗,低分子肝素5 000单位/次,1次/10 h,2次/d,连续使用4 d以上,胰岛素用法与用量和单独组一致。
2.2.观察指标 (1)采用酶联免疫吸附法对C反应蛋白(CRP)、脂蛋白相关磷脂酶A2(LpLA2)、血清胱抑素(CysC)表达量进行检测:抽取两组患者治疗前后清晨空腹静脉血5 ml,以离心半径5 cm、转速3 000 r/min离心处理10 min,分离上层血清,-80 ℃保存,待用。采用酶联免疫吸附法对CRP、LpLA2、CysC表达量进行检测,试剂盒由江西艾博因生物科技有限公司提供,并严格按照说明书进行操作。
(2)免疫透射比浊法检测总胆红素(TBil)、总胆固醇(TC)水平:准备3个试管并分别标记为标准管、测定管及空白管,3个试管中均加入350 μl缓冲液,标准管中加入20 μl TBil、TC标准液,测定管中加入20 μl血清,空白管中加入20 μl蒸馏水,3个试管分别摇晃均匀,常温环境静置5~10 min后使用分光光度计进行比色,在340 nm波长处以空白管调零,记录吸光度,对血清TBil、TC水平进行计算。
(3)放射免疫测定法检测尿微量白蛋白(mAlb)水平:留取24 h随机尿液,放射免疫测定法检测尿mAlb水平,检测过程严格按照试剂盒操作说明进行。
(4)使用流式细胞仪检测空腹胰岛素(FINS)、胰岛β细胞功能指数(HOMA-β)、胰岛素抵抗指数(HOMA-IR)水平:使用流式细胞仪(厂家:北京层浪生物科技有限公司;型号:LongCyte™)检测FINS、HOMA-β、HOMA-IR水平,检测过程严格按照流式细胞仪操作说明书进行。
(5)GSP、FBG、HbA1c水平检测:使用全自动生化分析仪(厂家:上海帝博思生物科技有限公司;型号:PUZS-300)检测GSP、FBG、HbA1c水平,由专业医师进行操作,使用前对仪器进行常规检测并消毒处理。
(6)对两组患者妊娠期羊水过多、巨大儿、低血糖、早产等并发症情况进行记录。
(7)对两组新生儿黄疸、低血糖、呼吸窘迫等现象出现情况进行观察记录并对比。
3.统计学处理
使用SPSS 21.0软件。计数资料用%表示,组间对比行χ2检验,计量资料符合正态分布,用()描述,组间对比行LSD-t检验,P<0.05差异有统计学意义。
结果
1.治疗前后两组CRP、LpLA2、CysC水平对比(表1)
表1 治疗前后两组妊娠期糖尿病患者CRP、LpLA2、CysC水平对比()
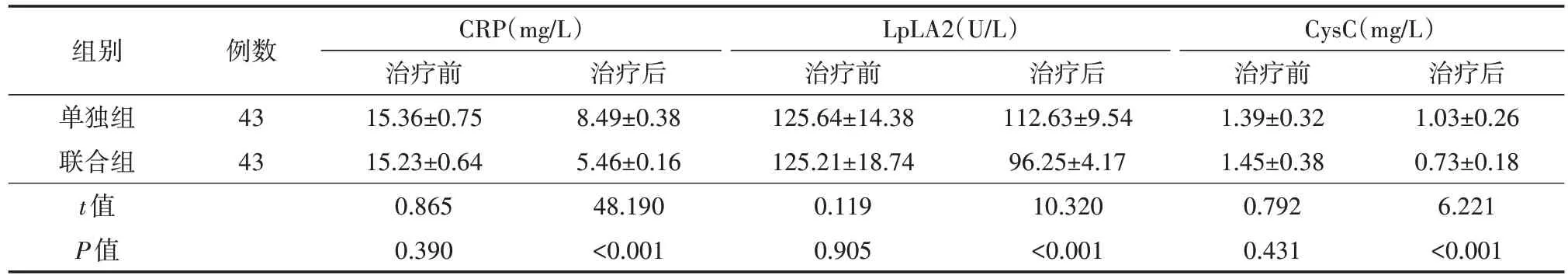
表1 治疗前后两组妊娠期糖尿病患者CRP、LpLA2、CysC水平对比()
注:单独组患者使用胰岛素进行治疗,联合组患者使用胰岛素联合低分子肝素进行治疗;CRP为C反应蛋白,LpLA2为脂蛋白相关磷脂酶A2,CysC为血清胱抑素
治疗后1.03±0.26 0.73±0.18 6.221<0.001组别单独组联合组t值P值例数43 43 CRP(mg/L)治疗前15.36±0.75 15.23±0.64 0.865 0.390治疗后8.49±0.38 5.46±0.16 48.190<0.001 LpLA2(U/L)治疗前125.64±14.38 125.21±18.74 0.119 0.905治疗后112.63±9.54 96.25±4.17 10.320<0.001 CysC(mg/L)治疗前1.39±0.32 1.45±0.38 0.792 0.431
治疗前,两组CRP、LpLA2、CysC水平比较,差异均无统计学意义(均P>0.05);治疗后,两组CRP、LpLA2、CysC水平均显著减少,且与单独组比较,联合组CRP、LpLA2、CysC水平较低,两组比较差异均有统计学意义(均P<0.05)。
2.治疗前后两组TBil、TC、mAlb水平对比(表2)
表2 治疗前后两组妊娠期糖尿病患者TBil、TC、mAlb水平对比()
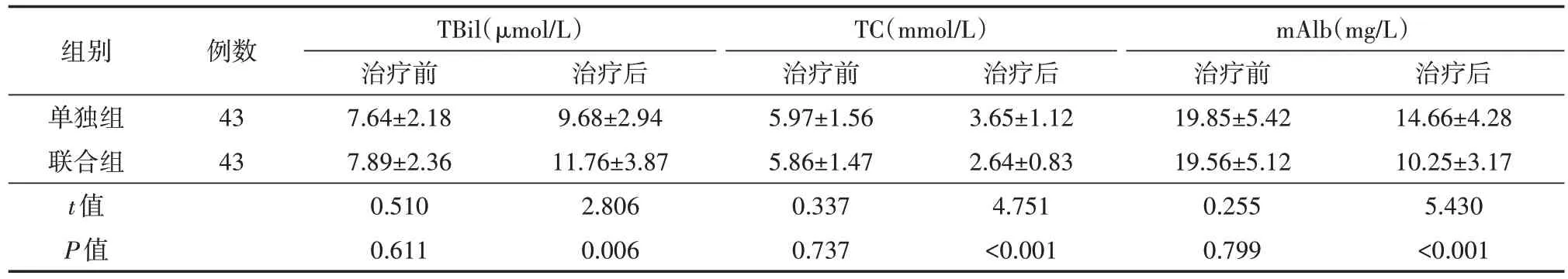
表2 治疗前后两组妊娠期糖尿病患者TBil、TC、mAlb水平对比()
注:单独组患者使用胰岛素进行治疗,联合组患者使用胰岛素联合低分子肝素进行治疗;TBil为总胆红素,TC为总胆固醇,mAlb为尿微量白蛋白
治疗后14.66±4.28 10.25±3.17 5.430<0.001组别单独组联合组t值P值例数43 43 TBil(μmol/L)治疗前7.64±2.18 7.89±2.36 0.510 0.611治疗后9.68±2.94 11.76±3.87 2.806 0.006 TC(mmol/L)治疗前5.97±1.56 5.86±1.47 0.337 0.737治疗后3.65±1.12 2.64±0.83 4.751<0.001 mAlb(mg/L)治疗前19.85±5.42 19.56±5.12 0.255 0.799
治疗前,两组TBil、TC、mAlb水平比较,差异均无统计学意义(均P>0.05);治疗后,两组TBil水平均显著升高、TC、mAlb水平均显著减少;且与单独组比较,联合组患者血清TBil水平较高,TC、mAlb水平较低,两组比较差异均有统计学意义(均P<0.05)。
3.治疗前后两组胰岛素抵抗情况对比(表3)
表3 治疗前后两组妊娠期糖尿病患者胰岛素抵抗情况对比()

表3 治疗前后两组妊娠期糖尿病患者胰岛素抵抗情况对比()
注:单独组患者使用胰岛素进行治疗,联合组患者使用胰岛素联合低分子肝素进行治疗;FINS为空腹胰岛素,HOMA-β为胰岛β细胞功能指数,HOMA-IR为胰岛素抵抗指数
治疗后3.98±0.21 2.57±0.16 35.022<0.001组别单独组联合组t值P值例数43 43 FINS(mU/L)治疗前1.89±0.21 1.87±0.33 0.335 0.738治疗后1.52±0.42 1.26±0.14 3.851<0.001 HOMA-β治疗前33.91±2.24 33.58±2.27 0.679 0.499治疗后51.14±4.35 65.20±5.86 12.633<0.001 HOMA-IR治疗前4.30±0.43 4.29±0.38 0.114 0.909
治疗前,两组胰岛素抵抗情况比较,差异均无统计学意义(均P>0.05);治疗后,两组FINS、HOMA-IR水平均显著减少,HOMA-β水平均显著上升,且与单独组相比,联合组FINS、HOMA-IR水平较低,HOMA-β水平较高,两组比较差异均有统计学意义(均P<0.05)。
4.治疗前后两组GSP、FBG、HbA1c水平对比(表4)
表4 治疗前后两组妊娠期糖尿病患者GSP、FBG、HbA1c水平对比()
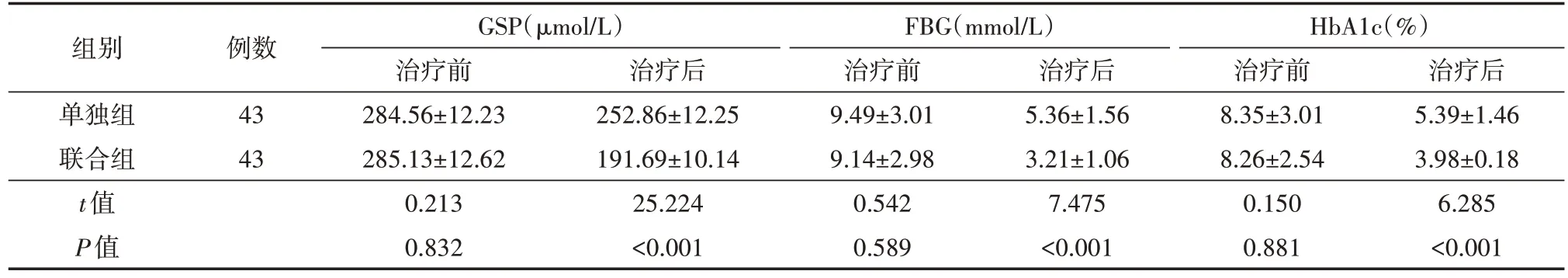
表4 治疗前后两组妊娠期糖尿病患者GSP、FBG、HbA1c水平对比()
注:单独组患者使用胰岛素进行治疗,联合组患者使用胰岛素联合低分子肝素进行治疗;GSP为糖化血清蛋白,FBG为空腹血糖,HbA1c为糖化血红蛋白
治疗后5.39±1.46 3.98±0.18 6.285<0.001组别单独组联合组t值P值例数43 43 GSP(μmol/L)治疗前284.56±12.23 285.13±12.62 0.213 0.832治疗后252.86±12.25 191.69±10.14 25.224<0.001 FBG(mmol/L)治疗前9.49±3.01 9.14±2.98 0.542 0.589治疗后5.36±1.56 3.21±1.06 7.475<0.001 HbA1c(%)治疗前8.35±3.01 8.26±2.54 0.150 0.881
治疗前,两组GSP、FBG、HbA1c水平对比,差异均无统计学意义(均P>0.05);治疗后,两组GSP、FBG、HbA1c水平均显著降低,且与单独组相比,联合组患者GSP、FBG、HbA1c水平均降低,两组比较差异均有统计学意义(均P<0.05)。
5.两组患者妊娠结局情况比较(表5)

表5 两组妊娠期糖尿病患者妊娠并发症发生情况比较
治疗后,与单独组比较,联合组患者并发症发生率较低,两组比较差异有统计学意义(P<0.05)。
6.两组新生儿情况对比(表6)
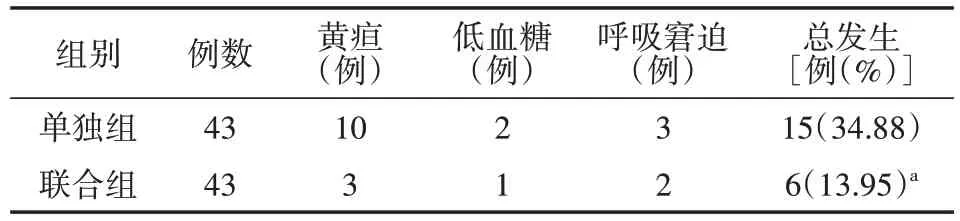
表6 两组妊娠期糖尿病患者新生儿情况对比
与单独组相比,治疗后联合组新生儿发生黄疸、低血糖、呼吸窘迫等情况均较少,两组比较差异有统计学意义(P<0.05)。
讨论
有学者在研究中表示,妊娠期糖尿病患者血清因子水平会发生一定的变化[6-7]。CRP是反映人体非特异性炎症的重要指标。血糖升高可对肝脏产生作用,会促使CRP水平上升[8]。妊娠期糖尿病作为低度炎症性疾病,因炎症产生的自由基、活性氧及过氧化硝酸物等可致机体DNA大量损害,诱发血清LpLA2的高表达[9]。CysC可维持人体内硫氨基酸的平衡,血清CysC水平升高可促进炎性反应,加重妊娠期糖尿病微血管损害[10]。本研究结果显示,治疗后患者CRP、LpLA2、CysC水平下降,这说明使用胰岛素联合低分子肝素对妊娠期糖尿病患者进行治疗可降低患者的炎症因子水平和孕妇并发症的概率。
妊娠期糖尿病会降低脂蛋白酶活性,从而导致患者血脂水平升高[11]。有学者在研究中表示,妊娠期糖尿病患者的血脂水平会对母婴结局产生影响[12]。TBil有保护心血管的作用,可抑制动脉硬化的产生,妊娠期糖尿病会对肾功能造成一定的损伤,促使TBil浓度下降[13]。血清中TC水平为分娩后糖耐量异常的独立危险因素之一,高水平TC会导致分娩后孕妇糖尿病发病率增高[14]。妊娠期糖尿病患者由于糖代谢失衡可能造成肾功能下降,而肾功能受损会导致肾小球基膜通透性增加时,mAlb会通过肾小球基膜进入尿液,尿mAlb水平持续性上升,与正常微量状态形成明显对比[15]。本研究结果显示,治疗后患者TBil水平上升,TC、mAlb水平下降,这说明使用胰岛素联合低分子肝素对妊娠期糖尿病患者进行治疗可降低血脂水平,改善患者肾功能和母婴结局情况。
胰岛素具有良好的降糖效果且安全性较高,但妊娠期糖尿病患者会对胰岛素产生抵抗,使治疗效果下降[16]。有学者在研究中表示,孕妇出现胰岛素抵抗会增加妊娠期糖尿病的危险程度。FINS、HOMA-β、HOMA-IR水平是评估胰岛素抵抗的常用指标[17]。HOMA-β细胞功能失调所致糖代谢紊乱作为妊娠期糖尿病发生的主要诱因,提示胰岛细胞因子水平变化与疾病进展存在密切关联[18]。本研究中对FINS、HOMA-β、HOMA-IR水平进行检测,结果显示治疗后患者FINS、HOMA-IR下降,HOMA-β水平上升,这说明使用胰岛素联合低分子肝素对妊娠期糖尿病患者进行治疗可改善患者胰岛素抵抗。
有学者在研究中表示,妊娠期糖尿病可增加患者早产概率,若血糖不能及时控制,可引发高血压、酮症酸中毒等症状,会给孕妇和新生儿造成严重影响[19]。GSP是由人血清中清蛋白在高血糖的情况下发生非酶促糖化反应而形成的一种产物,由于非酶促糖化反应具有不可逆性,因此,形成的GSP可在人血清中稳定存在[20]。FBG是肝脏合成的蛋白质,妊娠期糖尿病患者的高糖环境会影响血液循环,造成FBG水平升高,加重病情发展[21]。HbA1c是人体血液中红细胞内的血红蛋白与血糖结合的产物,能够反映血糖控制水平,患者血糖越高,其水平就越高[22]。本研究中通过对妊娠期糖尿病患者使用胰岛素与低分子肝素两者联合治疗,患者GSP、FBG、HbA1c水平均出现明显下降,这说明使用胰岛素联合低分子肝素对妊娠期糖尿病患者进行治疗可有效降低患者的血糖水平,治疗效果显著。
有学者在研究中表示,妊娠期糖尿病会对患者和婴儿造成不良影响[23]。新生儿出生时常会出现黄疸、低血糖、呼吸窘迫等症状。妊娠期糖尿病患者血糖浓度升高,胎儿体内葡萄糖会在短时间内增加,促使胰岛分泌上升,导致新生儿低血糖的发生,还可能影响胎儿的肺部发育[24]。本研究中对妊娠期并发症和新生儿不良情况进行记录,结果显示使用胰岛素联合低分子肝素对妊娠期糖尿病患者进行治疗,对于患者并发症现象有良好的改善情况,且新生儿发生黄疸、低血糖、呼吸窘迫等情况均较少,能够更好地促进新生儿的生长发育,有较好的预后效果。
综上所述,使用胰岛素联合低分子肝素对妊娠期糖尿病患者进行治疗,可有效控制患者血糖和炎症因子,降低GSP、FBG、HbA1c水平,改善患者胰岛素抵抗和妊娠期结局和新生儿情况。
利益冲突所有作者均声明不存在利益冲突

