FTS理念指引下临床路径在老年髋关节置换术患者中的应用
马翠玉,吴 芳,韩 霜,钱文武
(南京市高淳人民医院 江苏南京211300)
髋关节置换术为股骨头坏死、股骨颈骨折的有效治疗手段,应用人工假体取代病变的关节,可达到缓解疼痛、恢复髋关节功能等效果[1]。但髋关节置换术为有创治疗手段,术后患者康复过程中易发生感染、深静脉血栓形成、压力性损伤等并发症。老年患者常患多种基础疾病,术后相关并发症发生率较高,且术后恢复周期较长,进而影响患者生活质量、心理状态等[2-3]。如何提高老年髋关节置换术患者术后康复效果已成为临床热点问题。传统护理模式以协助临床治疗为重点,其护理措施主要集中于疾病治疗方面,忽视了老年患者机体功能减退、术后恢复慢等特点。快速康复外科(FTS)理念于1997年首次提出,其主张以循证医学证据为基础,围术期实施优化护理措施,以降低手术相关并发症的发生率以及减轻患者的手术应激创伤,进而实现促进术后患者早期康复的目的[4]。现阶段,该护理模式已在临床得到广泛应用,促进手术治疗患者早期康复。鉴于此,本研究旨在分析FTS理念指引下临床路径在老年髋关节置换术患者中的应用效果。现报告如下。
1 资料与方法
1.1 临床资料 选取2021年1月1日~2022年3月31日行髋关节置换术治疗的97例老年患者作为研究对象。纳入标准:年龄≥65岁;结合患者临床症状、影像学检查结果等明确诊断;需要且选择在本院行髋关节置换术;单侧、首次接受髋关节置换术治疗;符合麻醉、髋关节置换术相关指征;四肢肌力正常、超声检查显示下肢血流正常;知情同意本研究。排除标准:凝血功能障碍或其他血液系统疾病患者;手术部位皮肤感染或感染未得到有效控制患者;认知功能异常、语言交流能力障碍患者;神经系统疾病导致偏瘫、运动功能障碍患者;入组前6个月内有其他外科手术治疗史患者;合并骨肿瘤、下肢其他部位骨折或其他骨科疾病患者。将2021年1月1日~8月31日49例患者设为对照组,男15例、女34例,年龄(77.87±5.36)岁;股骨颈骨折40例,股骨头坏死9例;患肢:左侧23例,右侧26例。将2021年9月1日~2022年3月31日48例患者设为实验组,男18例、女30例,年龄(76.10±5.41)岁;股骨颈骨折32例,股骨头坏死16例;患肢:左侧25例,右侧23例。两组一般资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准后开展。
1.2 方法
1.2.1 对照组 给予常规临床护理路径干预。①患者入组后由责任护士进行入院介绍,并完成各项评估,包括基本信息、体格检查、排尿排便、自理能力评分、疼痛评分(静息痛与活动痛)、跌倒风险评分、血栓(Caprini)评分、压力性损伤(Braden)评分、肌力评估等;指导患者完成相关检查。②术前l d,告知患者手术时间及术前注意事项,术前6 h禁食、2 h禁饮;术野皮肤准备、备药、备血及相关检查报告打印;填写手术患者交接单;进行心理护理,改善患者不良心理。③术中密切监测患者生命体征,辅助医生完成手术治疗。④术后密切观察患者病情,执行医嘱,做好基础护理。
1.2.2 实验组 在对照组基础上围术期实施FTS理念指引下的临床路径干预。
1.2.2.1 术前准备 指导患者进行健侧抬臀、踝泵、股四头肌功能锻炼;进食高蛋白质、含铁、维生素、纤维素丰富饮食,饮水量2000 ml/d;采用营养风险筛查NRS-2002评估量表进行营养评估,针对营养欠佳患者给予营养补充。针对防跌倒、坠床、压力性损伤、髋关节置换、FTS等相关知识进行健康教育。脉氧饱和度低于95%的患者,遵医嘱予鼻导管低流量湿化吸氧3 L/min。关注患者疼痛与睡眠,对于入睡困难患者,及时通知医生处理。对于疼痛评分>4分,合并心血管疾病不宜使用非甾体与阿片类药物镇痛患者,与麻醉师联系,实施髂筋膜下阻滞麻醉。
1.2.2.2 术日护理 术中注重体温干预,调节手术室温度适宜,术中保暖。术毕,返回病房后,关注体温,评估无气压治疗禁忌证,遵医嘱使用气压治疗2 h,治疗完成后,对患肢活动、疼痛情况进行评估,若患者疼痛剧烈(VAS评分≥5分),则进行帕瑞昔布40 mg肌内注射12 h 1次,曲马多50 mg口服12 h 1次。体位指导:两腿之间夹一个软枕,椎管内麻醉平卧6 h,6 h后床头抬高30°;若术中使用氨甲环酸,术后2 h打开引流管并观察引流量,术后6 h评估引流量,引流量不多或引流管内血清分离,遵医嘱使用抗凝药物预防血栓形成。饮食干预:全麻清醒及椎管内麻醉术后,无恶心呕吐可先饮水、再进食;有恶心呕吐者,暂缓进饮食,并遵医嘱用药处理,进行动态评估,尽早恢复饮食;评估术中输液量,控制输液1500 ml,对于恶心呕吐、出汗多、尿量少的体液不足患者,如无法进饮,遵医嘱补液。评估是否存在谵妄发生危险因素(认知功能评估、慢性疼痛、营养状态、睡眠剥夺、抑郁评估、功能体力状态、视力、听力、用药情况9项),针对危险因素积极干预。责任护士每日观察患者是否有谵妄的早期表现(意识模糊、注意力不集中),如发现异常,即采用4AT量表进行评估,确定患者谵妄,及时去除诱因,采取综合干预措施,如控制疼痛、减少用药种类、鼓励早期下床活动、营养干预、创造安静舒适的环境等。必要时使用药物治疗:小剂量氟哌啶醇或奥氮平口服每晚1次,单一用药。
1.2.2.3 术后1~3 d护理 密切观察病情;了解睡眠、疼痛、饮食、排便、功能锻炼落实情况,有无谵妄的早期表现;查看双下肢之间是否夹软枕。因手术留置导尿管患者,在膀胱充盈状态下拔管,观察排尿次数及量,发现异常及时通知医生处理。指导补充蛋白质:鼓励进高蛋白饮食,1.5~2.0 g/(kg·d);正常膳食以外补充蛋白粉(2~3次/d),必要时输白蛋白,以纠正低蛋白血症,选择含铁丰富食物,增加粗纤维。术后第2天,协助医生拔除切口引流管及切口换药;排除深静脉血栓形成,指导患者行渐进式弹力带抗阻运动。术后第2天下午,指导患者行系带鞋、下床三部曲、助行器的使用,评估患者病情,与医生共同协助患者下床,并进行相关安全指导。
1.2.2.4 术后3 d~离院护理 根据患者病情指导其每日下床活动2次;床上行渐进性弹力带抗阻运动,每次30 min,2次/d;遵医嘱给予抗凝、抗骨质疏松治疗和相关药物知识指导,观察用药后反应,并及时处理。
1.3 观察指标 ①比较两组临床恢复指标,包括疼痛缓解时间[视觉模拟评分法(VAS)评分<3分]、引流量、导尿管拔除时间、首次下床时间、住院时间。②比较两组护理前后髋关节功能评分。采用Mayo髋关节评分系统对患者髋关节功能进行评估,该评分系统主要包括疼痛(0~40分)、功能(0~20分)、运动和肌力(0~20分)3个维度,量表总分80分,分值越高表示患者髋关节功能越好,该量表Cronbach′s α为0.818[5]。③比较两组并发症及不良事件发生率,包括压力性损伤、下肢深静脉血栓形成、肺部感染、谵妄、泌尿系感染、跌倒、非计划拔管。
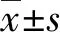
2 结果
2.1 两组临床恢复指标比较 见表1。
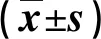
表1 两组临床恢复指标比较
2.2 两组护理前后髋关节功能评分比较 见表2。
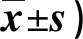
表2 两组护理前后髋关节功能评分比较(分,
2.3 两组并发症及不良事件发生率比较 见表3。
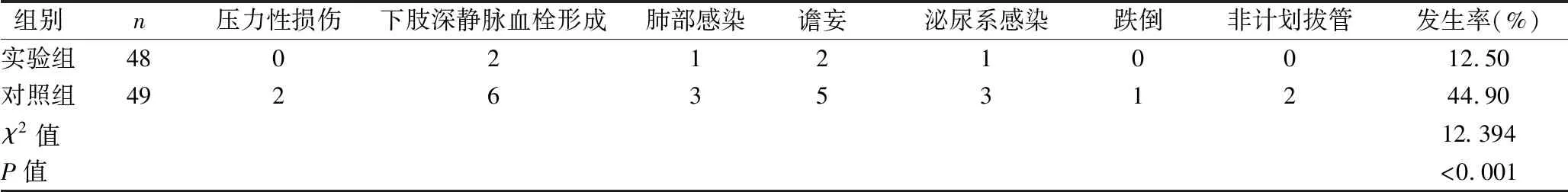
表3 两组并发症及不良事件发生率比较(例)
3 讨论
用人工髋关节替换患者损伤的髋关节,可恢复髋关节正常生理结构,但术后患者需要进行长期系统康复训练,以促进患者功能尽快恢复。相关研究指出,髋关节置换术后患者功能恢复需要进行长达6个月~1年的训练。现阶段,临床接受髋关节置换术治疗患者以老年居多,其各项生理机能均存在一定程度的降低,加之手术创伤、运动耐受降低等原因,导致其术后恢复周期延长[6-7]。鉴于此,如何加速老年髋关节置换术后机体功能恢复已成为临床工作重点。临床常规护理措施在辅助疾病治疗方面具有理想效果,但是其促进髋关节置换术老年患者术后康复方面限制颇多。有研究提出:传统护理模式下术后营养状态不佳、缺乏科学锻炼指导等是导致老年患者术后恢复周期延长的主要原因;而恢复效果不佳又会导致患者治疗、锻炼积极性降低,进一步阻碍机体功能恢复,形成恶性循环[8-9]。
FTS理念贯穿围术期,主张对手术相关的麻醉学、疼痛学、外科手术学、康复学等相关知识进行整合,对护理措施进行强化、优化,以达到降低手术相关并发症发生率、促进患者早期康复的目的。护理内容主要包括:强化术前准备、术中细致操作、术后镇痛、早期康复锻炼等[10-11]。传统护理模式要求患者术后6 h进食,但老年患者常合并程度不一的消化系统功能减退情况,并且在麻醉药物的影响下,肠麻痹等发生率较高,因此其术后肠道功能恢复较慢,在阻碍机体功能恢复的同时可导致患者营养摄入不足[12-13]。针对上述情况,本研究为降低营养状态对患者机体功能恢复的影响,术前即对患者营养状态进行评估,针对营养不佳患者采取针对性的改善措施,调整患者饮食结构;在患者麻醉清醒后无恶心呕吐的前提下即鼓励其饮水,无不适反应后进食,刺激分泌消化液以及肠道蠕动,可促进肠道功能尽快恢复,改善营养状况,对于术后机体恢复有利[14]。
本研究在患者接受手术治疗前即开始进行下肢功能锻炼,一方面使患者提前掌握功能锻炼正确方法,另一方面对于提高患者运动耐受力、手术耐受具有一定帮助。术后早期(1~2 d)及时、准确评估患者的疼痛程度,采取针对性干预手段(注意力转移、镇痛药物应用),可有效减轻患者疼痛程度,同时降低对患者康复锻炼的限制;进行床上弹力带抗阻运动,以降低下肢静脉血栓形成风险,提高患者运动耐受情况,为患者早期下床活动创造条件。本研究术后2 d鼓励患者行系带鞋、下床三部曲、助行器行走等锻炼,不仅可降低压力性损伤、肺部感染等相关并发症的发生风险,还可促进患者机体功能恢复,而机体功能改善可进一步提高患者康复锻炼的积极性,形成良性循环。相关研究指出,术后谵妄的发生与术中低体温具有明显关联,术中低体温可降低患者代谢水平,进而影响麻醉药物在体内的代谢周期,导致术后发生谵妄[15]。本研究注重患者术中体温护理,维持其正常的代谢水平,提高麻醉药物代谢速率;术后动态评估有无谵妄,及时去除诱因,可有效降低术后谵妄的发生率。结果显示:实验组疼痛缓解时间、导尿管拔除时间、首次下床时间、住院时间短于对照组(P<0.05),引流量少于对照组(P<0.05);实验组护理后髋关节功能评分高于对照组(P<0.05);实验组并发症及不良事件发生率低于对照组(P<0.01);表明FTS理念指导下的临床护理路径可促进老年髋关节置换术患者术后早期康复。
综上所述,FTS理念指引下临床路径可缩短老年髋关节置换术患者的术后康复周期,提高髋关节功能水平,降低并发症及不良事件发生率,具有较高的临床推广应用价值。

