肾上腺疾病合并顽固性高血压2例报道
黄梦雪,朱胡佳,徐梦莎,万 强
我国高血压病发病率高,2016年中国慢性病前瞻性研究显示,高血压患病率达32.5%,由此估算我国高血压人数达到4.5亿人,其中10%~30%为继发性高血压,而肾上腺疾病又为继发性高血压常见病因。临床中使用包括利尿剂在内的3种足量的降压药物联合治疗4周后血压仍不能达标,或需使用4种降压药物才能达标的高血压被称为顽固性高血压[1]。肾上腺疾病源性高血压多表现为顽固性高血压[2],其高血压临床特点:发病年龄以中青年为主,多伴有低钾、库欣综合征和靶器官损伤等症状,同时联用多种降压药物仍不能良好控制血压,临床需结合病史、病例特点、检验检查结果等明确诊断[3]。此类顽固性高血压常由于种种原因容易被漏诊、误诊而导致严重后果,为提高对肾上腺疾病合并顽固性高血压的诊断和治疗水平,现就临床2例典型病人结合相关文献分析报道如下。
1 病例资料
病例1病人,女,42岁,因“反复头晕2年”入院。病人既往有高血压病史2年。入院后监测24 h动态血压为(159~184)/(90~107) mmHg。完善相关辅助检查,血钾2.71 mmol/L。卧位:醛固酮267.31 pg/mL,血管紧张素Ⅰ 0.49 ng/mL,血管紧张素Ⅱ 63.38 pg/mL,肾素1.47 ng/(mL·h);立位:醛固酮220.74 pg/mL,血管紧张素Ⅰ 0.45 ng/mL,血管紧张素Ⅱ 60.63 pg/mL,肾素1.44 ng/(mL·h)。心电图显示:Ⅰ度房室传导阻滞,T波改变。肾上腺CT平扫+增强显示:右侧肾上腺区多发占位(见图1)。病人拒绝手术,出院后服用螺内酯及氯化钾缓释片治疗。
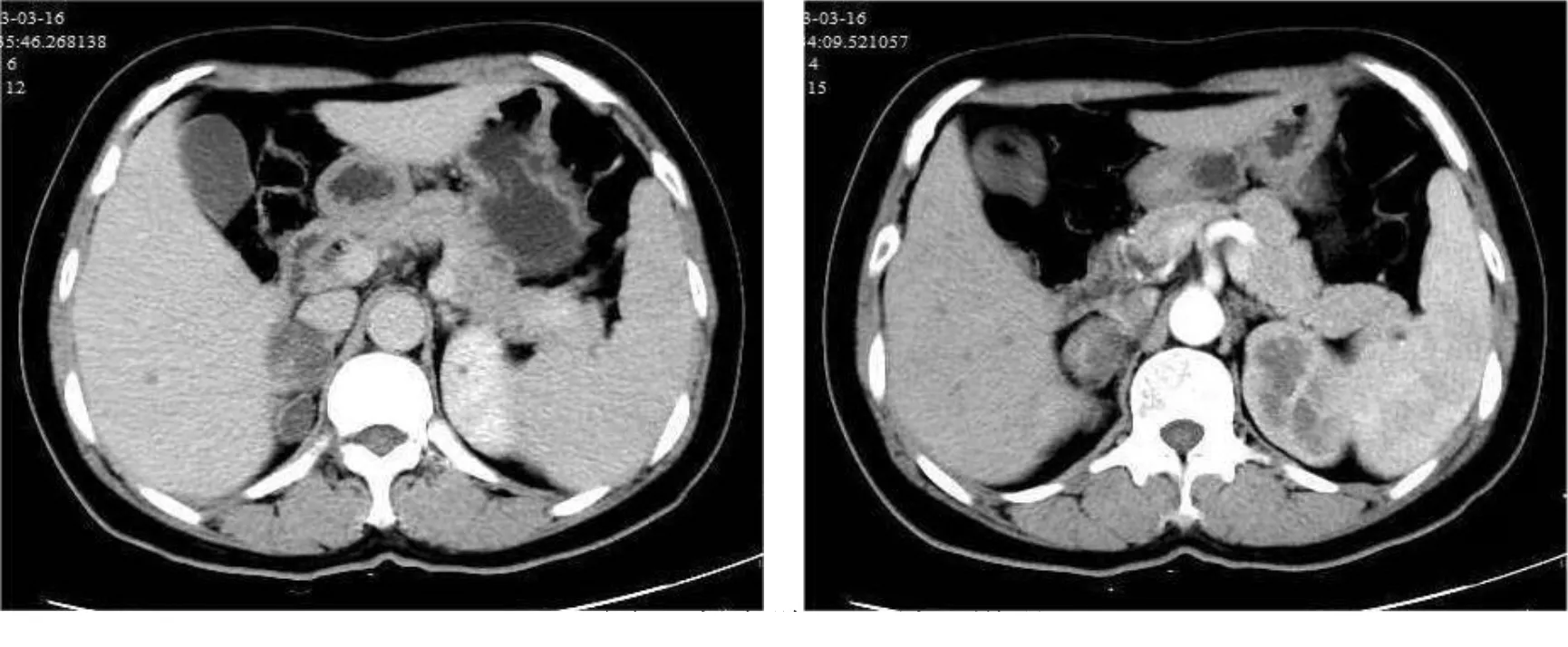
图1 肾上腺CT平扫+增强
病例2病人,女,47岁,因“颜面部水肿3年余”入院。否认糖尿病、冠心病等重大内科疾病。入院查体:血压167/106 mmHg,体质指数(BMI)25.2 kg/m2,面色红润,颜面部水肿,结膜水肿,双上肢及胸前部可见散在瘀斑,无出血点。入院后监测血压为(162~167)/(79~103)mmHg。血常规:中性粒细胞比率82.00%,淋巴细胞比率10.10%,糖化血红蛋白6.87%。血生化:总胆固醇8.77 mmol/L,低密度脂蛋白胆固醇6.39 mmol/L,血糖6.67 mmol/L,餐后1 h血糖13.28 mmol/L,餐后2 h血糖11.91 mmol/L。皮质醇测定:08:00时检测结果为231.5 μg/L,16:00时检测结果为225.9 μg/L,00:00时检测结果为191.3 μg/L,促肾上腺皮质激素测定:08:00时检测结果为1.04 pg/mL,16:00与00:00时检测结果均为<1.00 pg/mL。磁共振成像(MRI)垂体平扫+增强:未见异常,必要时复查。肾上腺CT平扫+增强:左侧肾上腺区占位(见图2)。术后病理提示:根据改良版Weiss评分系统标准,符合皮质腺癌(普通型),低级别,肿块大小:6.5 cm×6.0 cm×2.5 cm。
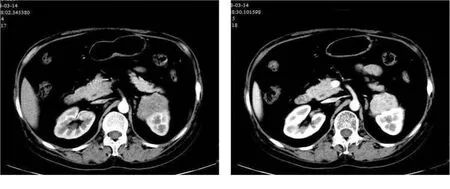
图2 肾上腺CT平扫+增强
2 讨 论
2例病人的共同病例特点为肾上腺疾病合并顽固性高血压。近年来,随着常规体检的逐渐普及,高血压作为发生心脑血管疾病及肾脏疾病的重要危险因素[4],受到了大众的广泛关注。高血压按照病因分成原发性高血压及继发性高血压。目前继发性高血压的病因谱在逐渐扩大[5-6],最常见的是肾脏相关疾病[7],包括肾实质性高血压和肾血管性高血压,甲状腺功能异常[8]、库欣综合征[9]、原发性醛固酮增多症[10]等内分泌因素也是引起继发性高血压的重要因素,有研究表明,高血压与焦虑及抑郁状态也有一定联系[11-12]。继发性高血压除了本身造成的危害,常伴随电解质紊乱、内分泌异常等[13],心、脑、肾等靶器官损伤的可能性较大,而顽固性高血压又因其难治性加重了其对人体的危险程度,故早期筛查、治疗更加重要。
原发性醛固酮增多症是指肾上腺皮质自主性醛固酮分泌过多,最常见的病因是特发性醛固酮增多症及肾上腺瘤,除一部分病人无症状外,大多数病人表现为高血压、神经及肌肉的功能障碍,夜尿增多及心电图改变等[14]。病人应先进行初步筛查,即检测血浆醛固酮含量及血浆肾素活性的比值,并完善盐负荷试验或卡托普利试验以确认诊断,这两者的诊断效能相当[15],临床可根据病人病情选择合适的检查,后续可完善肾上腺影像学检查以进一步明确病因,醛固酮腺瘤在CT上常表现为直径小于2 cm的低密度小结节,而特发性醛固酮增多症的CT表现多为无异常或结节性改变,但大量的数据表明,肾上腺CT或MRI无异常并不能完全排除诊断,肾上腺静脉采血检查才是诊断及分型的金标准[16-17]。病人确诊后可根据不同的临床类型及特征选择合适的手术及药物治疗[18-20],手术方式可分为肾上腺全切手术及部分切除术,目前最推荐的术式是腹腔镜下肾上腺切除术,而药物治疗中最基础的药物是醛固酮受体拮抗剂,临床上常用螺内酯治疗,当血压控制欠佳时可联合使用钙通道阻滞剂、利尿剂、血管紧张素Ⅱ受体阻断药及血管紧张素转换酶抑制剂等降压药物。
病例1有高血压及反复低血钾病史,查血浆醛固酮升高,该病人的血浆醛固酮及肾素活性的比值未达诊断标准,可能与病人不规律服用琥珀酸美托洛尔缓释片、氯沙坦钾氢氯噻嗪片影响检验结果相关,治疗过程中,该病人服用螺内酯后血压及血钾情况有明显改善,则原发性醛固酮增多症不能排除。完善动态实验提示病人站立后血浆醛固酮值以下降为主,符合醛固酮瘤的特点,肾上腺增强CT提示:腺瘤首先考虑。结合实验室及影像学检查,建议病人纠正高血压及低血钾后进行手术治疗,但病人因工作原因拒绝手术,要求以药物治疗为主,目前血压及血钾控制情况尚可,定期随访。
库欣综合征即皮质醇增多症,发生库欣综合征的原因可分为外源性及内源性,外源性多因过量使用糖皮质激素造成,内源性可分为促肾上腺皮质激素依赖性及非依赖性两种,最常见的临床表现为体重增加、高血压、皮肤改变,乏力及近端肌病、抑郁情绪状态、血糖异常及月经不规律等。库欣综合征诊断的主要实验室方法[21]包括24 h游离皮质醇、午夜唾液皮质醇测定、血清皮质醇昼夜节律检测、1 mg过夜地塞米松抑制试验、经典小剂量地塞米松抑制试验、血浆促肾上腺皮质激素、促肾上腺皮质激素释放激素兴奋试验、去氨加压素兴奋试验,这些诊断方法都具有高度的敏感度和特异度,其中1 mg过夜地塞米松抑制试验的敏感度最高。确诊库欣综合征的金标准是双侧岩下窦插管取血[22],但因其有创性及对医师的要求较高,临床上开展检查较少,目前临床上常用的影像学检查为鞍区磁共振显像、肾上腺B超、CT及MRI检查,影像技术可以降低假阳性率,进一步明确病灶来源,为后续的疾病治疗及预后提供依据。库欣综合征的一线治疗方法是经蝶垂体腺瘤摘除术,二线治疗包括第2次垂体手术、垂体放射治疗、双侧肾上腺切除术和药物治疗,其中药物治疗包括垂体靶向药物、类固醇合成抑制剂及糖皮质激素受体拮抗剂。异位促肾上腺皮质激素综合征的病原学治疗是手术切除异位分泌促肾上腺皮质激素的肿瘤,若病人症状严重或手术困难时常使用酮康唑等阻断皮质醇合成的药物。单侧肾上腺腺瘤的手术术式多选腹腔镜手术,原发性色素结节性肾上腺病的治疗方式是手术切除双侧肾上腺[23]。为了更好地提高疗效,减少药物副作用,有很多新型药物也在试验中,如奥西卓司他[24]、左旋酮康唑、瑞拉可兰,但目前相关的资料较少,仍需要进一步的实验和临床研究。
病例2入院时查体有颜面部水肿,向心性肥胖,面色红润,双上肢及胸前部可见散在瘀斑等表现,入院后查血压升高,血糖控制欠佳,符合库欣综合征的典型症状,予完善相关检查,实验室检查提示血皮质醇节律消失,进一步判断病因发现病人属于促肾上腺皮质激素非依赖性库欣综合征,影像学检查提示左侧肾上腺区占位,因占位较大,建议病人行手术治疗,后外院术后病理提示该肿块为皮质腺癌。肾上腺皮质腺瘤[25]是相对少见的一种来源于肾上腺皮质的恶性肿瘤,进展较迅速,好发于40~50岁的成年人,女性多见,与该病人的年龄及性别相符,其中功能性肿瘤约占60%,多表现为激素增多相关症状,如皮质醇增多相关的高血压、向心性肥胖及糖代谢异常等,无功能性肿瘤以压迫症状为主,占比为40%,影像学的首选检查为CT平扫及增强[26-27],结合MRI可进一步提高诊断的敏感度和准确度,皮质腺癌的瘤体较大,形态不规则,边缘不光滑,其内部密度不均,这与瘤内的坏死、出血及钙化相关。肾上腺皮质腺瘤的首选治疗方式是手术,但根治性切除术后仍有高达75%~85%的复发率,生存率及术后复发率与病人年龄、手术方式、肿瘤的分期分级及并发症相关,而远处转移则是影响死亡风险的独立危险因素[28-29],目前常用米托坦、依托泊苷、阿霉素和顺铂作为一线治疗方法,但这种治疗方案疗效有限,且有高毒性,目前较新的疗法包括免疫检查点抑制剂,多酪氨酸激酶抑制剂,但其疗效、局限性及不良反应仍需要进一步开展研究。
3 小 结
肾上腺疾病并发高血压临床常见,需根据病情决定治疗方案。病例1病人高血压病史2年,已多次更换降压药物,血压仍控制欠佳,无症状低血钾病史1年,间歇补钾治疗仍血钾偏低。病例2病人因颜面部水肿3年就诊于多家医院,临床表现为典型库欣综合征,但病人从未重视血压情况。住院后发现血压高并且难以控制。2例病人均有难以控制的高血压,但既往就诊时未完善醛固酮、皮质醇及肾上腺影像学等相关检查,导致漏诊误诊,延误病情诊治。提示临床对于高血压病人,除单纯降压治疗外,应明确高血压发病病因,在排除继发性高血压后才能诊断原发性高血压。应对所有的高血压病人进行详细问诊,仔细查体,尤其是与高血压病程及程度不相符的靶器官损伤,多分析各临床表现及辅助检查的相关性,以提高诊断及治疗的效率,尤其注意排查肾上腺疾病并发顽固性高血压,必要时采取手术治疗,以提高临床疗效。

