补肾疏肝汤联合调卵助孕电针治疗卵巢储备功能减退的研究*
任杏杏,卫爱武,宋艳丽,万彦荣,肖惠冬子,何东杰
(河南中医药大学第一附属医院,河南 郑州 450000)
卵巢储备功能减退(diminished ovarian reserve,DOR)是临床常见的妇产科疾病之一[1-2],是导致育龄期女性不孕的主要原因之一。该病临床表现为40岁前月经稀发,月经量减少,性欲减退,腰膝酸软,逐渐闭经,卵巢产卵能力逐渐下降,卵母细胞质量有所降低[3-4]。若病情不断进展而未进行有效治疗则很可能发展成卵巢早衰[5],使患者的生活质量明显下降,同时也会对患者的妊娠结局造成严重影响[6-7]。目前,临床主要进行激素[8]治疗、心理状态调节、改善生活方式等干预。激素疗法对于改善患者临床症状具有一定作用,但容易引起并发症,尤其是长期使用可能会增加患者罹患卵巢癌、乳腺癌及子宫内膜癌的风险[9-10]。中医疗法能够调节内分泌水平,提高获卵率,且不良反应发生风险低[11-12]。2019年7月—2021年10月,笔者观察补肾疏肝汤联合调卵助孕电针治疗卵巢储备功能减退(diminished ovarian reserve,DOR)的临床疗效及对卵泡刺激素(follicle-stimulating hormone,FSH)、雌二醇(estradiol,E2)、抗米勒管激素(anti-Müllerian hormone,AMH)的影响,总结报道如下。
1 一般资料
选择河南中医药大学第一附属医院生殖中心DOR患者84例,随机分为治疗组和对照组。治疗组42例,年龄22~40岁,平均(30.70±6.97)岁;病程1~6年,平均(3.25±1.08)年。对照组42例,年龄22~40岁,平均(29.02±7.50)岁;病程1~5年,平均(3.14±1.25)年。两组患者一般资料对比,差异无统计学意义(P>0.05),具有可比性。本研究方案经河南中医药大学第一附属医院伦理委员会审核通过(编号AF/SC-08/03.2)。
2 病例选择标准
2.1 西医诊断标准
按照《卵巢储备功能减退临床诊治专家共识》[13]中相关标准。月经第2~3天双侧卵巢窦卵泡计数(antral follicle count,AFC)≤5~7枚,FSH>10 U/L 或 FSH/黄体生成素(luteinizing hormone,LH)≥2.0~3.6,血清 AMH≤1.1 μg/L。以上3项符合1项。
2.2 中医辨证标准
按照《中医妇科学》[14]及《针灸学》[15],辨证属肾虚血瘀型。主症:①月经量少;②月经稀发;③闭经。次症:①性欲减退,潮热盗汗,头晕耳鸣,腰膝酸软,阴道干涩,烦恼易怒,失眠多梦;②胸闷胁痛,口唇紫暗,小腹疼痛(临经尤甚),经暗、夹有血块。舌脉:舌质淡暗,边有瘀点或瘀斑,苔薄白,脉沉涩无力。具备主症1项以上,次症①或②,结合舌脉即可诊断。
3 试验病例标准
3.1 纳入病例标准
①符合上述西医诊断标准和中医辨证标准;②年龄22~40岁;③患者及其家属知情并签署知情同意书。
3.2 排除病例标准
①肾、肝等严重器质性疾病者;②精神、意识等障碍性疾病者;③近3个月接受激素类药物治疗者;④原发性闭经或由于器质性疾病导致的闭经者;⑤免疫因素、遗传因素导致的卵巢储备功能不降者。
4 治疗方法
对照组给予调卵助孕电针治疗。取穴:腹部及下肢取关元、中脘、气海,双侧子宫、天枢、三阴交、太冲及足三里;背部取双肾俞、肝俞、次髎。对皮肤进行局部消毒后使用直径0.30 mm、长度50 mm 毫针进行电针(接 SDZ-Ⅱ型电针仪)治疗,电流强度1 mA,留针30 min,采用2 Hz疏密波,腹部与背部交替针刺。除月经前4天外,隔日1次。治疗组在对照组治疗基础上给予补肾疏肝汤,药物组成:熟地黄10 g,淫羊藿10 g,菟丝子15 g,山茱萸10 g,川芎10 g,柴胡10 g,香附10 g,紫河车3 g,丹参10 g,当归15 g,赤芍10 g,白芍10 g,生地黄10 g。1 d 1剂,水煎200 mL,分早晚各温服100 mL。除月经前4天外,连续服用至下次月经开始。
两组均连续治疗3个月经周期判定疗效。
5 观测指标及方法
5.1 中医症状评分
治疗前后,参照《针灸学》[15]中不孕和《中药新药临床研究指导原则(试行)》[16]相关标准进行中医症状评分。包括性欲减退、腰膝酸软、潮热汗出及月经紊乱。
5.2 卵巢储备功能指标
治疗前后,于月经周期第2~3天采集静脉血3 mL,以离心半径15.07 cm、转速3 000 r/min离心15 min,取血清,采用血清激素测量仪检测FSH、E2及AMH。
5.3 卵巢指标状况
治疗结束,采用彩色多普勒超声仪检测卵巢体积、卵泡数量、优势卵泡直径、阻力指数及搏动指数。
5.4 受孕情况
治疗后,每月随访1次,连续随访12个月,统计受孕率。
6 疗效判定标准
按照《中药新药临床研究指导原则(试行)》[16]。显效:月经周期基本恢复正常规律,临床症状基本消失,FSH水平已经恢复正常,或者已受孕。有效:月经情况改善,临床症状有所好转,FSH水平有所改善。无效:月经情况等较治疗前无明显变化,甚至加重。
7 统计学方法
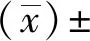
8 结 果
8.1 两组疗效对比
两组对比,经Ridit分析,u=2.02,P<0.05,差异有统计学意义。见表1。

表1 两组DOR患者疗效对比 例
8.2 两组治疗前后中医症状评分对比
治疗后,两组性欲减退、腰膝酸软、潮热汗出及月经紊乱评分降低,差异有统计学意义(P<0.05或P<0.01),且治疗组性欲减退、腰膝酸软及月经紊乱评分低于对照组(P<0.01)。见表2。

表2 两组DOR患者治疗前后中医症状评分对比 分,
8.3 两组治疗前后卵巢储备功能指标对比
治疗后,两组FSH较治疗前均降低(P<0.01),且治疗组低于对照组(P<0.01);E2和AMH较治疗前均升高(P<0.01),且治疗组高于对照组(P<0.05或P<0.01)。见表3。

表3 两组DOR患者治疗前后卵巢储备功能指标对比
8.4 两组治疗后卵巢指标状况对比
治疗组卵巢体积、卵泡数量、优势卵泡直径及搏动指数高于对照组(P<0.01),阻力指数低于对照组(P<0.01)。见表4。

表4 两组DOR患者治疗后卵巢指标状况对比
8.5 两组治疗后受孕情况对比
治疗后随访1年,治疗组受孕30例,受孕率为71.43%(30/42);对照组受孕18例,受孕率为42.86%(18/42)。两组对比,经χ2检验,χ2=7.00,P<0.01,差异有统计学意义(P<0.01)。
9 讨 论
卵巢储备功能减退在妇科疾病中较为常见,发病隐匿,疾病初期一般无明显的临床症状,常被患者忽视,甚至延误最佳治疗时机[17]。DOR可引发生殖系统的内分泌功能紊乱,出现闭经、月经稀发等症状,同时也严重影响生育功能,给患者的身心健康带来伤害,影响生活质量[18-19]。目前,DOR的发病机制尚不明确,发病因素主要分为内在和外在因素。内在因素[20]有免疫学因素、年龄、初潮年龄、体质量指数、遗传学因素及酶缺陷等,外在因素有心理因素、手术、环境及放化疗等[21-22]。卵巢储备功能与女性的生育能力密切相关,随着年龄的增长,尤其是37岁以后,卵巢功能减退趋势越明显,并且呈现不可逆的状态[23-24]。
中医学认为,不孕、月经后期的病机为肝郁气滞和肾虚,主要是血瘀和血虚。该病病机复杂多样、相互交错,涉及肝、冲任及胞宫等,瘀血等产物导致肾-天癸-冲任的调节功能出现异常,故治疗方案以补肾疏肝为主、活血通络为标[25-26]。补肾疏肝汤联合电针能够激发内分泌系统和神经系统活动,对下丘脑-垂体-卵巢轴的功能产生调节作用,从而促进卵母细胞质量的提升,刺激卵泡发育,有助于排卵功能的改善,提升女性内分泌系统功能[27-28]。气海、关元为任脉经穴,内藏真元之气,针之可调理阴经之气血,引气归元,补肾填精;具有培元固本、补益下焦之效,是任脉与足三阴经的交会穴;三阴交属足太阴脾经,为脾、肝及肾三经交会之穴,可调和阴血,益肝肾,调经带,健脾胃;天枢为足阳明胃经之穴,通调气机,健脾和胃;子宫穴为奇穴,可调经,理气和血,升提下陷[29];太冲为足厥阴肝经的原穴、输穴,有疏肝解郁之效,《难经·六十六难》言:“五脏六腑之有病者,皆取其原也。”[30]次髎疏导水液,健脾除湿,主治月经不调、痛经、带下等,为妇科要穴;肾俞穴固本培元,补肾;肝俞穴养肝,益血养精;中脘疏肝养胃;足三里健脾和胃,扶正培元。诸穴位共同发挥健脾、养肝、活血、通经之效[31]。
补肾疏肝汤中熟地黄滋阴养血,生精填髓,为培补肝肾要药;淫羊藿温补肾阳,平衡阴阳;菟丝子、山茱萸补益肝肾,涩精固脱;白芍养血调经,柔肝止痛,敛阴止汗,常与熟地黄同用,治疗血虚月经不调、痛经、崩漏等证;当归补血活血,调经止痛;柴胡、川芎、香附疏肝解郁,行气活血;生地黄、赤芍滋阴清热,凉血补血,化瘀止痛;丹参有活血调经、祛瘀止痛、凉血消痈、除烦安神之效,善调经水,为妇科调经常用药;紫河车滋补肾阴,调养气血。诸药配伍,共奏滋补肝肾、疏肝解郁、调节气血之效,对卵巢局部血液的流动产生促进作用,有效帮助卵巢局部微环境改善,改善间质血流动力学指标,提高生育能力[32-33]。
综上所述,补肾疏肝汤联合调卵助孕电针能够改善患者内分泌情况,促进卵巢间质血流动力学,从而有效改善卵巢局部微环境,提升卵巢储备功能,提高受孕率。

