高频超声结合CT诊断甲状腺乳头状癌及其颈部淋巴结转移的临床意义
晏样娥


【摘要】 目的 探讨应用高频超声结合CT诊断甲状腺乳头状癌(papillary thyroid carcinoma,PTC)及其颈部淋巴结转移的诊断价值。方法 在余江区人民医院肿瘤科2017年8月—2019年6月收治的疑似PTC患者中随机选择40例,所有患者均采用单纯CT检查、CT结合高频超声进行检查,对比2种检查方案对疾病诊断的准确性。结果 联合应用高频超声与CT对PTC诊断的诊断准确率(82.5%)高于单一CT检查(62.50%)(P<0.05)。联合检查对有颈部淋巴结转移的特异度、诊断准确率(80.00%、92.00%、87.50%)高于单一CT检查(13.33%、64.00%、52.50%)(P<0.05)。结论 对PTC及颈部淋巴结转移患者采用高频超声与CT的联合诊断方法有较高的准确率,有利于患者尽早进行治疗。
【关键词】 高频超声;甲状腺乳头状癌;CT
中图分类号:R730.41 736.1 文献标识码:A
文章编号:1672-1721(2023)29-0105-03
DOI:10.19435/j.1672-1721.2023.29.035
甲状腺乳头状癌(PTC)是内分泌系统常见恶性肿瘤之一,多发于女性,发病人群多数在20~50岁。PTC的临床症状不明显,只有少数患者在日常生活中会出现疼痛、声音嘶哑、咳嗽、频繁吞咽等不适,不易与其他疾病进行鉴别[1-2]。经体检可发现患者甲状腺有无痛性肿块(放射性碘扫描呈现冷结节),其中部分患者常以颈部淋巴结转移为首发症状,在同侧甲状腺内常存在隐匿性原发肿瘤,故尽早明确诊断并判断是否出现颈部淋巴结转移对改善患者预后具有重要意义。目前,病理学检测为诊断PTC的金标准,虽可取得理想诊断效果,但病理学检查存在一定创伤性,不适用于早期筛查,患者接受度低。影像学检查为临床对PTC的常用诊断手段,如超声、CT等,两者均为无创检测技术。超声诊断在此疾病中具有显著特异性,结果常显示为实性、低回声、浸润性结节,对结节的性质、淋巴结肿大程度、中央血管血流信号等都可获得比较明确的检查结果[3],在PTC的诊断中具有重要的意义。CT在PTC检测中也具有良好应用价值,不仅扫描速度快,成像也非常清晰,能为临床诊断提供充分信息[4]。长期应用发现,单纯超声或CT检查均存在一定漏诊或误诊风险,会延误患者最佳治疗时机,影响预后。若将两者联合应用于PCT及其颈部淋巴结转移诊断中是否能进一步提高诊断效能仍需深入研究。鉴于此,本次研究选择余江区人民医院既往收治的40例PTC疑似患者,进行高频超声、CT检查,探讨联合检查的诊断价值,具体内容如下。
1 资料与方法
1.1 一般资料 经医学伦理委员会批准,在余江区人民医院肿瘤科2017年8月—2019年6月收治的疑似PTC患者中随机选择40例作为本次研究对象。入选患者中男性28例,女性12例;年龄34~75岁,平均年龄(53.51±10.23)岁;体质量指数18~28 kg/m2,平均(24.18±2.04)kg/m2;文化程度,高中及以上10例,初中19例,小学11例。
纳入标准:有PTC的临床症状或有淋巴结转移典型症状者;临床资料完整,有可分析性;患者及其家属知情并同意参与本次研究。排除标准:合并其他部位肿瘤患者;伴有心肝肾原发疾病者;伴有精神、意识障碍者;已行手术或放化疗治疗者;妊娠或哺乳期女性。
1.2 方法 入组后患者均接受病理学检查,结果确诊为PTC的有36例,其中发生颈部淋巴结转移者有25例。所有患者均进行高频超声、CT检查,对比单纯CT诊断结果、单纯高频超声诊断结果与二者联合诊断结果。
CT检查(西门子SOMATOM Force)嘱患者取仰卧位,充分暴露上半身及颈部,颈部尽力伸直吸气后屏息,嘱患者在检查过程中尽量避免吞咽及咳嗽,采用单能模式进行平扫,对患者纵膈上部至颅底范围进行扫描,平扫完成后,经肘静脉注射造影剂碘海醇(nycomed imaging AS,lindesnes plant,国药准字X19990273)后进行增强扫描,1.5~2.0 mL/kg,速度3 mm/s,动脉期延迟20 s,静脉期延迟60 s,检查完成后经后期技术进行图像保存。参数设置为电压130 kV,电流50 mA,层厚5 mm,间隔5 mm。
高频超声检查(飞利浦)嘱患者取仰卧位,颈部垫高,充分后仰,涂抹耦合剂于颈部范围,设置探头频率为6.0~14.0 Hz,对颈部中央区、侧区等部位进行扫描,观察结节大小、部位、形态、内部回声、边界、病灶及周围组织关系等,记录可疑结节的部位、数量及形态、血流信号等,扫描完成后保存图像,与上述CT结果进行统一分析。
病理检查在超声引导下细针穿刺活检,颈部淋巴结转移则由术中经清扫标本整块切除后,依据解剖标志划分为5个区域(Ⅰ区、Ⅱ区、Ⅲ区、Ⅳ区、Ⅴ区),分别做出标记,待病理科医生取材识别标本,获得淋巴结后进行统计分析,报告标本内检测的淋巴结数量、转移淋巴结分布区域。
颈部淋巴结转移诊断标准:CT检查可见淋巴结囊性变化,可见细小颗粒性钙化,边缘出现强化,若与上述不符合,则观察淋巴结横径最大值,当颌下、颏下淋巴结>10 mm,其他区域>8 mm,且气或食管沟淋巴结>5 mm,也可判定为颈部淋巴结转移;高频超声检查可见淋巴结髓质结构消失,淋巴门结构遭破坏,边界无规则性,包膜较为模糊或切迹,纵横比<2,内部回声不均匀,淋巴结内存在微小钙化或液化,淋巴结内部血流较为丰富,多普勒血流速度等高于正常或增生淋巴結。
所有影像学治疗均由2名5年以上工作经验的医师双盲阅片,若出现不同意见则需两者共同商讨确定,最终统一结果。
1.3 评价标准 (1)PTC诊断效能。比较高频超声、CT检查及联合检查在PTC中的诊断效能。特异度=真阴性/(假阳性+真阴性)×100%。灵敏度=真阳性/(真阳性+假阴性)×100%。准确度=(真阳性+真阴性)/(真阳性+真阴性+假阳性+假阴性)×100%。(2)颈部淋巴结转移诊断效能。比较高频超声、CT检查及联合检查在颈部淋巴转移中的诊断效能。
1.4 统计学方法 采用SPSS 20.0统计学软件分析数据,计量资料以x±s表示,采用t检验,计数资料以百分比表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 PTC及其颈部淋巴结转移检出情况 40例疑似患者中病理学检出36例PTC、25例颈部淋巴结转移;CT检查检出25例PTC、26例颈部淋巴结转移;高频超声检出24例PTC、23例颈部淋巴结转移;联合检测检出31例PTC、26例颈部淋巴结转移。
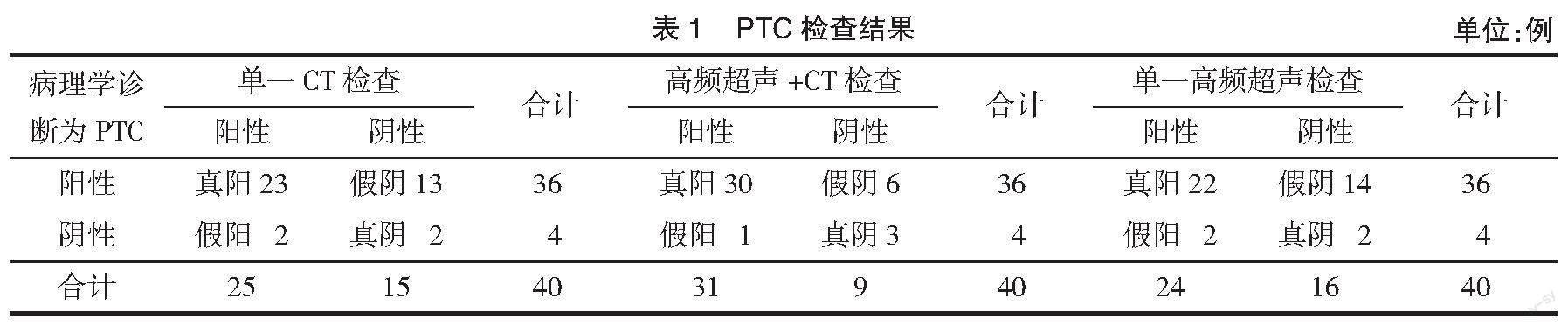
2.2 PTC诊断效能 经高频超声、CT检查并由科室统一分析后得出检查结果,见表1。
经计算,联合检查诊断PTC准确度为82.50%,高于单一CT检查的62.50%、高频超声检查的60.00%;灵敏度为83.33%,高于单一高频超声检查的61.11%,差异有统计学意义(P<0.05),见表2。
2.3 颈部淋巴结转移诊断效能 经高频超声、CT检查并由该科室统一分析后,诊断为PTC颈部淋巴转移,检查结果见表3。
经计算,联合检查的灵敏度、诊断准确率分别为92.00%、87.50%,高于单一CT检查的64.00%、52.50%,高于高频超声检查的60.00%、55.00%;特异度为80.00%,高于单一CT检查的33.33%,差异有统计学意义(P<0.05)。
3 讨论
甲状腺癌是内分泌系统常见的恶性肿瘤之一,主要包括乳头状癌、滤泡癌、髓样癌以及未分化癌四大类,其中乳头状癌比较多见,占甲状腺癌的90%以上,且易发生颈部淋巴结转移[5-6]。临床诊断最标准的检测方式是实验室病理学诊断。典型的PTC主要特征为乳头结构和核型改变,癌细胞具有纤维血管轴心,被覆单层或复方立方细胞,间质可能有水肿、玻璃样变,可以含有淋巴细胞、泡沫样巨噬细胞、含铁血黄素,极少见脂肪细胞,一半患者的肿瘤组织或周围甲状腺组织中可出现砂砾体,病理特点明确,对患者病情的诊断具有重要的意义[7-8]。病理检查存在一定创伤性,在早期疑似患者筛查中患者接受度低,存在一定局限性。通常,考虑影像学检测具有操作简单、可重复性强等优势,临床上对于早期疑似PTC患者常先经影像学检查,常用的有超声及CT。CT检查是临床疾病诊断最常用的检查手段,通过X射线束对人体一定厚度的层面进行扫描,再由探测器接收透过人体的X射线,经技术处理转变为可见光再转化为电信号,最后经模拟数字转化器转化为数据进行分析。此项检查具有无创性、高密度分辨力等优势,检查过程方便快捷,结果可提供清晰无组织重叠的横断面图像,并可进行冠状、矢状面图像重建,结合造影剂进行增强扫描可提高对病变部位的发现率,进而帮助临床定性诊断,不足之处是对人体有一定的辐射性,对软组织肿瘤的诊断有一定的局限性[9-10]。临床常采用超声进行联合诊断,高频超声可通过回声强弱、肿瘤边缘清晰程度、钙化情况以及三体图像情况提高PTC的诊断率。本次研究结果显示,联合检查诊断PTC准确度为82.50%,高于单一CT检查的62.50%、高频超声检查的60.00%,敏感度为83.33%,高于单一高频超声检查的61.11%,差异有统计学意义(P<0.05);联合检测诊断颈部淋巴结转移的敏感度、诊断准确率分别为92.00%、87.50%,高于单一CT检查的64.00%、52.50%,高于高频超声检查的60.00%、55.00%,特异度为80.00%,高于单一CT检查的33.33%,差异有统计学意义(P<0.05)。由此说明,联合2种检查方案对PTC及其颈部淋巴结转移的诊断价值更高。PTC患者肿瘤组织中的恶性结节与正常甲状腺组织相比有更多的新生血管,恶性结节血流灌注量较大,进而血流信号明显,在超声检查中会出现不均匀增强的情况。高频超声可清晰地观察到甲状腺组织的血流信号,可明确区别正常组织与癌变组织。高频超声还可以清晰显示甲状腺结节的大小、数量、位置及活动性,在检查过程中,通过检验医师的操作可灵活掌握颈部的情况,照顾到颈部中央区及侧区淋巴结,使诊断结果更为完整确切,降低误诊、漏诊的概率。
综上所述,在PTC的诊断过程中,运用高频超声及CT两种检查手段,可准确地检测到PTC的发生发展,临床价值显著。
参考文献
[1] 杨璐,李强,赵博文,等.甲状腺乳头状癌的超声及临床特征与跳跃性转移的相关性分析[J].中华普通外科杂志,2019,34(5):397-401.
[2] XU X F,GU J.The application of carbon nanoparticles in the lymph node biopsy of cN0 papillary thyroid carcinoma:a ran-domized controlled clinical trial[J].Asian J Surg,2017,40(5):345-349.
[3] 丁珂,严昆.超声对预测甲状腺乳头状癌颈部淋巴结转移的研究进展[J].中国临床医学影像杂志,2016,27(9):663-666.
[4] 汝琦,王清,潘林华,等.超声检查和PET/CT检查诊断甲状腺乳头状癌中央区淋巴结转移的对比研究[J].医学影像学杂志,2020,30(4):552-555.
[5] 黄云霞,常才,周瑾,等.超声影像组学与传统影像模式对甲状腺乳头状癌颈部中央区淋巴结转移的诊断价值比较[J].中华超声影像学杂志,2019,28(10):882-887.
[6] ZHANG Y,LUO Y K,ZHANG M B,et al.Values of ultrasound features and MMP-9 of papillary thyroid carcinoma in predicting cervical lymph node metastases[J].Sci Rep,2017,7(1):6670.
[7] 周艷珂,李潜,田婧,等.超声血流参数及高频超声诊断甲状腺癌颈部淋巴结转移的临床价值[J].医学影像学杂志,2020,30(10):199-201.
[8] 祝桂新,吴宇,余小情,等.超声引导下细针穿刺细胞学检查联合FNA-Tg测定评估甲状腺乳头状癌颈部转移性淋巴结的价值研究[J].临床超声医学杂志,2018,20(9):625-628.
[9] LI J W,CHANG C,CHEN J Y,et al.Nodule size effect on diagnostic performance of ultrasonography and computed tomo-graphy for papillary thyroid carcinoma[J].Curr Med Imaging Rev,2019,15(5):489-495.
[10] 王伟镇,李颖嘉.影像组学预测甲状腺乳头状癌中央区淋巴结转移[J].南方医科大学学报,2019,39(9):98-102.

