柴胡加龙骨牡蛎汤加减联合利培酮治疗对精神分裂症患者临床症状、生活质量及神经营养因子的影响*
刘小军 陈彦 涂小芳 唐斯伟
精神分裂症是发病率较高的一种重型精神疾病,该病病因目前尚未阐明,患者主要表现为个性改变、思维情感与行为认知分裂等特征,若治疗不及时,病情会持续进展导致精神衰退或残疾[1]。药物是改善精神分裂症患者病情与症状的常用手段,西医为患者治疗时广泛应用的抗精神病药物为利培酮,虽然该药物具有抗精神病的作用,但单一用药在病程较长或病情复杂患者中难以取得预期疗效[2]。中医将精神分裂症纳入“痴呆”“癫狂”范畴,同时认为思虑不遂、悲喜交接致使脏阴阳失衡、脏腑失和是本病病因病机,患者中医证候以忧虑少语、怒而无力为主要表现,治宜和解少阳、重镇安神等[3]。柴胡加龙骨牡蛎汤出自张仲景的《伤寒论》,作为具有代表性的经典方之一,原用于治“伤寒八九日,下之,胸满,烦惊,小便不利,谵语,一身尽重,不可转侧”等阳明热盛、少阳热郁,大阳不利之证,因其有烦惊,谵语等突出的精神症状,后世每用本方治疗精神神志失常的病证[4]。本研究采用柴胡加龙骨牡蛎汤加减联合利培酮治疗精神分裂症患者40 例取得显著疗效,现报道如下。
1 资料与方法
1.1 一般资料
选取2021 年1 月—2022 年5 月赣州市第三人民医院收治的精神分裂症患者80 例。(1)西医诊断标准:参照文献[5]《ICD-10 精神与行为障碍分类》拟定,以下症状标准至少存在2 项,①言语性幻听反复出现;②思维破裂、思维松弛与言语不连贯;③思维被撤走、插入、播散,强制性思维或思维中断;④被控制或被洞悉体验;⑤存在原发性妄想或其他荒谬妄想;⑥思维逻辑错误;⑦情感倒错或情感淡漠;⑧存在紧张综合征或怪异行为;⑨意志显著减退或缺乏。(2)中医诊断标准:参照文献[6]《中医内科学》拟定,①平素性格内向,近日情感不遂,或突遭变故后惊恐造成心绪不宁;②沉默痴呆,神情抑郁,或语无伦次,或喧扰不宁。(3)纳入标准:①符合西医、中医诊断标准;②患者存在情绪与意志行为异常等症状;③年龄18~70 岁;④入组前4 周未接受相关治疗;⑤服药依从性较好。(4)排除标准:①因精神活性物质或脑器质性病变造成精神障碍;②合并躯体器质性病变;③精神发育迟缓;④合并恶性肿瘤、其他精神类疾病;⑤合并严重肝肾障碍、心脑血管疾病;⑥对研究治疗药物过敏;⑦妊娠期、哺乳期妇女。通过随机数字表法分组,各40 例。本研究内容患者与家属均知晓同意且已获本院医学伦理委员会审批。
1.2 方法
对照组仅应用利培酮(生产厂家:浙江华海药业股份有限公司,批准文号:国药准字H20130050,规格:1 mg)进行治疗,每日2 次,每次2 mg,分别于午餐后20 min、20:00 服用。研究组在对照组治疗的基础上加用柴胡加龙骨牡蛎汤加减治疗,药方组成:柴胡、茯苓、生姜、红枣各15 g,姜半夏、党参、黄芩、桂枝、龙骨、牡蛎、制大黄各10 g;加减配伍:舌紫、面暗红、烦躁失眠者加桃仁、牡丹皮、赤芍各15 g,胸闷腹胀、焦虑不安者加厚朴、栀子、枳壳各15 g,消瘦、腹泻、食欲不振者去大黄后加5 g 炙甘草。每日取水煎煮至1 剂,分别于早、晚服用。两组患者均连续治疗12 周。
1.3 观察指标及判定标准
(1)临床疗效。参照文献[7]《中药新药临床研究指导原则》结合简明精神病评定量表(brief psychiatric rating scale,BPRS)评分评估疗效,观察两组治疗12 周后临床疗效,评估标准,①痊愈:患者治疗后BPRS 评分减分率≥75%,临床症状基本消除;②显效:患者治疗后BPRS 评分减分率为50%~74%,临床症状好转明显;③有效:患者治疗后BPRS 减分率为25%~49%,临床症状有改善;④无效:患者治疗后BPRS 评分减分率<24%,临床症状无变化。(痊愈例数+显效例数+有效例数)/总例数×100%=总有效率。(2)观察两组精神病性症状严重程度,应用BPRS 评分进行评估,该量表包含思维障碍、焦虑抑郁等项目,各项目均采用7 级评分法,评分为18~126 分,患者得分越高表明精神病性症状越严重。(3)观察两组生活质量,评估工具为世界卫生组织生存质量测定量表简表(WHO quality of life scale-brief,WHOQOL-BREF)评分,其中包括4 个维度,即生理领域、心理领域、社会关系领域、环境领域,各维度总分为100 分,患者得分越高表明生活质量越高。(4)观察两组神经营养因子指标[脑源性神经营养因子(brain derived neurotrophic factor,BDNF)、 神 经 生 长 因子(nerve growth factor,NGF)、神 经 营 养 因 子3(neurotrophic factor,NT-3)],通过酶联免疫吸附试验检测。(5)记录两组患者不良反应发生率,包括失眠、便秘、锥体外系反应。(6)对患者进行为期6 个月的随访,记录复发率。
1.4 统计学处理
2 结果
2.1 两组一般资料比较
对照组40 例,男21 例,女19 例;年龄24~67 岁,平均(40.15±5.61)岁;病程3~29 个月,平均(15.24±6.71)个月。研究组40 例,男20 例,女20 例;年龄23~65 岁,平均(40.23±5.48)岁;病程3~29 个月,平均(15.46±6.50)个月。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组临床疗效比较
研究组较对照组总有效率显著更高(χ2=6.646,P=0.010),见表1。

表1 两组临床疗效比较[例(%)]
2.3 两组BPRS 评分比较
治疗前,两组患者BPRS 评分比较,差异均无统计学意义(P>0.05);治疗4、8、12 周后,两组患者BPRS 评分较治疗前均降低,且研究组均低于对照组,差异均有统计学意义(P<0.05)。见表2。
表2 两组BPRS评分比较[分,(±s)]
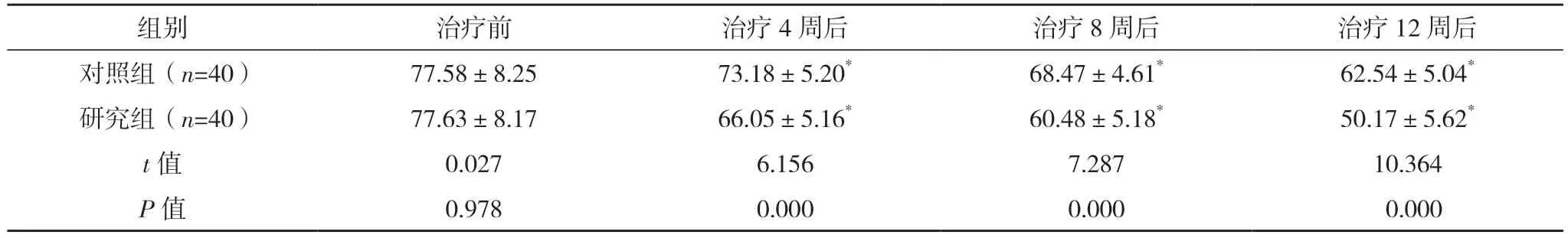
表2 两组BPRS评分比较[分,(±s)]
*与本组治疗前比较,P<0.05。
组别 治疗前 治疗4 周后 治疗8 周后 治疗12 周后对照组(n=40) 77.58±8.25 73.18±5.20* 68.47±4.61* 62.54±5.04*研究组(n=40) 77.63±8.17 66.05±5.16* 60.48±5.18* 50.17±5.62*t 值 0.027 6.156 7.287 10.364 P 值 0.978 0.000 0.000 0.000
2.4 两组WHOQOL-BREF 评分比较
治疗前,两组患者WHOQOL-BREF 各维度评分比较,差异均无统计学意义(P>0.05);治疗4、8、12 周后,两组患者WHOQOL-BREF 各维度评分均较治疗前提高,且研究组均高于对照组(P<0.05)。见表3。
表3 两组WHOQOL-BREF评分比较[分,(±s)]

表3 两组WHOQOL-BREF评分比较[分,(±s)]
组别 生理领域心理领域治疗前 治疗4 周后 治疗8 周后 治疗12 周后 治疗前 治疗4 周后 治疗8 周后 治疗12 周后对照组(n=40) 50.14±5.30 55.75±5.12* 62.54±5.26* 68.92±4.05* 50.37±5.19 54.18±3.55* 64.38±5.02* 69.71±4.13*研究组(n=40) 50.35±5.21 65.67±5.18* 72.54±5.61* 80.18±3.09* 50.49±5.08 66.91±5.34* 75.68±5.40* 82.47±3.81*t 值 0.179 8.614 8.224 13.980 0.105 12.556 9.693 14.362 P 值 0.859 0.000 0.000 0.000 0.917 0.000 0.000 0.000
表3(续)
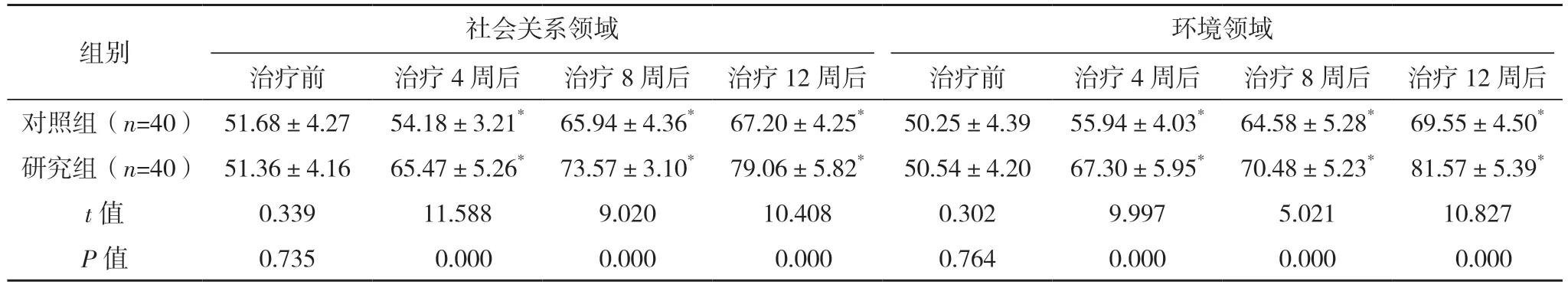
表3 两组WHOQOL-BREF评分比较[分,(±s)]
*与本组治疗前比较,P<0.05。
组别 社会关系领域环境领域治疗前 治疗4 周后 治疗8 周后 治疗12 周后 治疗前 治疗4 周后 治疗8 周后 治疗12 周后对照组(n=40) 51.68±4.27 54.18±3.21* 65.94±4.36* 67.20±4.25* 50.25±4.39 55.94±4.03* 64.58±5.28* 69.55±4.50*研究组(n=40) 51.36±4.16 65.47±5.26* 73.57±3.10* 79.06±5.82* 50.54±4.20 67.30±5.95* 70.48±5.23* 81.57±5.39*t 值 0.339 11.588 9.020 10.408 0.302 9.997 5.021 10.827 P 值 0.735 0.000 0.000 0.000 0.764 0.000 0.000 0.000
2.5 两组BDNF、NGF、NT-3 水平比较
治疗前,两组患者BDNF、NGF、NT-3 水平比较,差异均无统计学意义(P>0.05);治疗后,两组患者BDNF、NGF、NT-3 水平均较治疗前提升,且研究组均高于对照组(P<0.05)。见表4。
表4 两组BDNF、NGF、NT-3水平比较[pg/mL,(±s)]
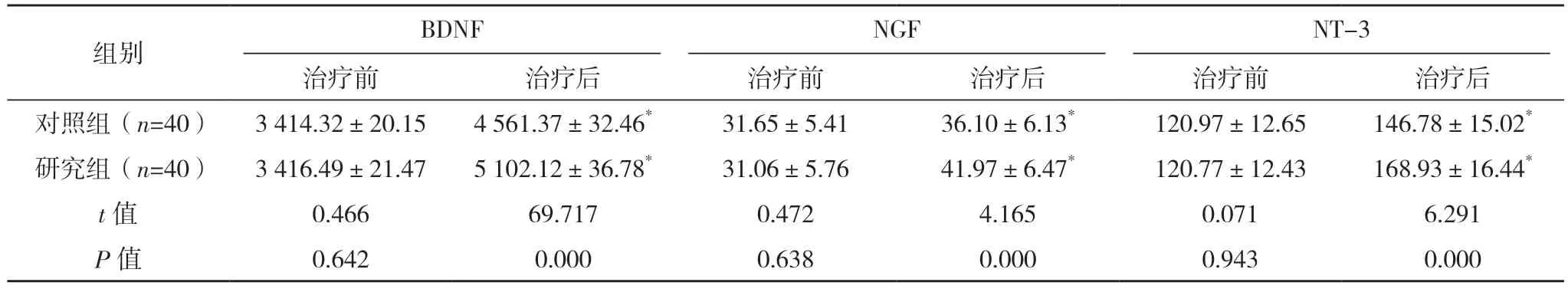
表4 两组BDNF、NGF、NT-3水平比较[pg/mL,(±s)]
*与本组治疗前比较,P<0.05。
组别 BDNF NGF NT-3治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组(n=40) 3 414.32±20.15 4 561.37±32.46* 31.65±5.41 36.10±6.13* 120.97±12.65 146.78±15.02*研究组(n=40) 3 416.49±21.47 5 102.12±36.78* 31.06±5.76 41.97±6.47* 120.77±12.43 168.93±16.44*t 值 0.466 69.717 0.472 4.165 0.071 6.291 P 值 0.642 0.000 0.638 0.000 0.943 0.000
2.6 两组不良反应发生率比较
两组患者不良反应发生率比较,差异无统计学意义(χ2=0.125,P=0.723),见表5。

表5 两组不良反应发生率比较[例(%)]
2.7 两组复发率比较
研究组复发率(12.00%)显著低于对照组(30.00%)(χ2=5.000,P=0.025)。
3 讨论
精神分裂症是青壮年群体多发且常见的精神疾病,大部分患者起病隐匿,并且病程具有缓慢进展的特点,患者在早期以入睡困难与人格异常为主要表现,待病情持续发展后,将出现情感、认知与行为方面上的异常,严重者甚至产生攻击他人的行为[8]。目前,精神分裂症患者的治疗难度仍相对较高,加之该病可反复发作、迁延不愈,导致大部分患者精神病性症状呈进行性加重趋势,最终造成机体功能衰退[9]。关于精神分裂症的具体发病机制还未完全阐明,但有研究认为与神经发育存在一定联系,尤其表现为大脑进行性发育障碍[10]。郭军等[11]研究指出,精神分裂症患者BDNF、NGF 等神经营养因子表达低于正常人群,存在信息传递功能缺损表现。神经营养因子具有维持正常生理功能及神经元生长、分化等作用,其表达水平下降可能造成神经元修复及重塑的损害,导致神经元凋亡,增加精神分裂症发病风险或加重病情[12]。可见提升神经营养因子对于延缓精神分裂症病情进展有着重要意义。
在中医理论中,精神分裂症归属于“癫狂”范畴,《难经·十二难》提出“重阴者癫,重阳者狂”,而《素问·玄机原病式·火类》也有相关记载,即“多喜为癫,多怒为狂”,表明七情内伤、阴阳失衡为本病病因。同时,精神分裂症也可划分为中医神志病范畴,而《内经》根据:“五神”“五志”对神志病进行表述,再加上中医精神病学理论体系将“五志”作为核心概念,说明五神、五志与人体脏腑具有密切关系,情志失和、阴阳失调将影响与损害脑神经功能,导致精神活动异常或障碍,最终引发神志病[13]。柴胡加龙骨牡蛎汤源于《伤寒论》,方中包含柴胡、茯苓、生姜等多味中药,不仅适用于治疗上伤寒引起的烦惊谵语,而且在癫狂症治疗上也能发挥理想成效。曹宇等[14]研究表明,老年女性精神分裂症患者经柴胡龙骨牡蛎汤治疗后精神症状已显著减轻。本研究结果显示,研究组总有效率达到92.50%,远高于对照组的70.00%(P<0.05)。说明,柴胡龙骨牡蛎汤加减与利培酮联合治疗效果较为理想。原因在于,利培酮是改善精神分裂症患者阳性症状效果较为理想的第二代抗精神病药物,对多巴胺、5-羟色胺(5-HT)A2受体的亲和力较强,但部分患者长期单一用药的远期疗效欠佳[15]。而柴胡加龙骨牡蛎汤中柴胡具有疏肝解郁、疏散退热等功效,功能主治情志抑郁易怒、胁肋疼痛等症;茯苓养心安神、健脾益胃,生姜散寒发汗、温中止痛,红枣养阴安神、健脾益气,姜半夏宽胸散结,党参益气健脾,黄芩与大黄泻火解毒,桂枝温经通脉与发汗解肌,龙骨平肝潜阳、镇心安神,牡蛎潜阳补阴与重镇安神,二者常配伍应用治疗心悸怔忡与烦躁不安等症[16-17]。诸药合用使柴胡加龙骨牡蛎汤共奏重镇安神、和解少阳的功效,改善单一应用利培酮治疗造成的神经系统耐药现象,显著提高临床治疗效果。
相关研究表明,精神分裂症的发生、病情进展与神经营养因子存在密切关系[18]。BDNF、NGF、NT-3 作为神经营养因子家族的重要成员,可调节突触可塑性,维持5-HT、多巴胺能神经元的存活与生长,在精神分裂症病理过程中有着重要作用。本研究结果显示,研究组治疗后BPRS 评分均低于对照组,WHOQOL-BREF 各维度评分、BDNF、NGF、NT-3 水平均高于对照组(P<0.05),这与曾奕彬等[19]研究结果相符合,提示精神分裂症患者应用柴胡龙骨牡蛎汤加减与利培酮联合治疗有助于调节神经营养因子表达,改善临床症状,提升生活质量。分析原因为,利培酮具有抗精神病的作用,服用后主要可以拮抗单胺能相关受体,同时抑制多种受体,如去甲肾上腺素、多巴胺等,通过降低神经递质水平控制患者的亢奋性精神症状[20]。在此基础上,柴胡加龙骨牡蛎汤通过加减疗法,如桃仁、赤芍、牡丹皮活血化瘀,适用于治疗舌紫与面暗红患者,促进其血液循环;厚朴燥湿消痰,栀子泻火除烦,枳壳行气宽中,三者配伍应用共奏泻下行气之功,可宽胸膈、除腹胀,改善患者气机;炙甘草益气复脉、补脾和胃,且补中和虚之力强,适用于治疗脾胃气虚所致的食欲不振[21-22]。此外,柴胡加龙骨牡蛎汤可双向调节中枢神经系统,尤其是龙骨、牡蛎二者相互促进,可使阴液得补、阳气得潜,心神安定,故有助于减轻患者的精神病性症状严重程度,在一定程度上提高患者的生活质量[23]。现代药理学研究指出,柴胡加龙骨牡蛎汤中,柴胡含有的柴胡皂苷、黄酮类成分,桃仁含有的苦杏仁甙,可使大脑皮质二羟苯乙胺、尿高香草酸、纹状体5-羟基吲哚乙酸、多巴胺等增加,丘脑下部去甲肾上腺素减少,改善5-HT 代谢,促进神经营养因子分泌,保护神经系统,改善脑功能损伤程度[24-25]。本研究中,两组不良反应发生率差异较小(P>0.05),但研究组治疗后复发率低于对照组(P<0.05)。这说明柴胡加龙骨牡蛎汤加减联合利培酮治疗安全性较高,并且可减少患者复发。这主要是通过利培酮缓解患者的阳性症状,再利用柴胡加龙骨牡蛎汤协调阴阳、定志摄神,对中枢神经系统兴奋性进行抑制,多重控制患者病情,避免复发。
综上所述,应用柴胡加龙骨牡蛎汤加减联合利培酮治疗精神分裂症患者效果良好,可有效促进精神病性症状严重程度减轻、生活质量提升及神经营养因子调节,减少病情复发。

