胃充盈状态下经腹超声检查对胃癌的诊断价值研究
熊 英
(成都西区医院超声科 四川 成都 610036)
胃癌作为我国常见恶性肿瘤,胃癌发病及死亡率位列全部恶性肿瘤第2、3 位[1]。对此,于早期诊断并及时采取外科手术治疗是患者延长生存期的关键。临床胃癌诊断金标准为胃镜胃黏膜活检,因属侵入性创伤检查,且操作难度系数相对较高,在无麻醉处理下患者耐受性及依从性均不高,是以临床应用有一定制约[2]。既往超声被国内外指南推荐作为胃癌筛查诊断常规手段,且随技术日臻成熟以及口服超声造影剂的研发,胃充盈状态下经腹超声检查在超声造影剂充盈胃腔后,不仅可使胃壁结构层次充分显露,且可探查病灶及淋巴结转移情况,更有助于胃癌检出乃至胃癌TNM 分期评估,进而为胃癌早期诊治、手术风险评估及手术方案制定提供重要信息[3-4]。基于此,本文回顾性分析2022 年1 月—2023 年1 月成都西区医院超声科收治的50 例胃癌患者的临床资料,旨在探讨胃充盈状态下经腹超声检查对胃癌的诊断价值,报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2022 年1 月—2023 年1 月成都西区医院超声科收治的50例胃癌患者的临床资料。其中男31例,女19 例;年龄25~81 岁,平均(54.26±10.17)岁。
纳入标准:①符合《CACA 胃癌整合诊治指南》中诊断标准[5];②临床资料完整;③均在胃充盈状态下经腹超声检查;④患者均签署知情同意书。排除标准:①有超声检查禁忌证;②合并其他恶性肿瘤;③伴发免疫系统疾患。
1.2 方法
仪器采用Reasona 7 型彩色多普勒超声诊断仪(深圳迈瑞生物医疗股份有限公司),探头频率为(3~5)MHz,试剂采用胃肠充盈造影剂(延边峻屹医疗科技有限公司)。
患者术前禁饮禁食8 h,将50 g 胃肠充盈造影剂与500 mL 开水混匀后口服,取卧位进行检查,对胃、十二指肠各切面(包括贲门、胃底、胃大小弯、胃壁、胃窦及十二指肠球部)进行扫查,观察并记录病灶部位、大小、形态、数目、回声、是否浸润、淋巴结是否转移等,将获取超声图像由两位高年资影像医师(工作年限分别为10 年、16 年)在双盲下进行判读,统一影像学特征及诊断意见,当意见不一时,会同第三方统一意见。
1.3 观察指标及诊断标准
分析超声特征,以术后病理结果为金标准评估诊断价值,且按病灶大小、部位及形态进行分层分析漏诊原因,参考国际抗癌联盟/美国癌症联合委员会(UICC/AJCC)发布的《胃癌TNM 分期标准(第8 版)》[6],分析胃充盈状态下经腹超声检查对胃癌TNM 分期的评估价值。
术后病理胃癌标准[7]:①黏膜内腺体结构及细胞学形态呈轻度异质性,与周围腺体比较,腺体细胞排列密集且假复层消失,黏液无或极少,细胞核染色重,核分裂相消失;②黏膜内腺体结构及细胞学形态呈重度异质性,与周围腺体比较,腺管排列密集且极向紊乱,假复层、共壁、筛状结构消失,黏液缺乏,核分裂相活跃,可见灶样坏死,未见间质浸润;③不规则腺上皮细胞团巢或孤立腺上皮细胞浸润黏膜固有层间质,局限于黏膜肌层;④黏膜内病灶向深层浸润,可达黏膜下层,固有肌层未侵及。
超声胃癌诊断依据[8]:胃壁增厚≥5 mm,层次结构显示不清、胃壁黏膜隆起或凹陷、病灶累及范围大时可形成胃腔包绕,呈“假肾征”、胃周脂肪呈高回声等。胃癌TNM 分期标准:①T 分期,分T1(浸润局限于黏膜固有或下层)、T2(浸润侵及固有层但<1/2 区)、T3(浸润侵及浆膜下层,或未对浆膜层形成侵犯但浸润范围>1/2 区但<1 个分区),反之为T4;②N 分期,分N0(无淋巴结转移)、N1(1~2 个淋巴结转移)、N2(3~6 个淋巴结转移)、N3(>4 个淋巴结转移);③M 分期,分M0(无远处转移)、M1(存在远处转移)。
1.4 统计学方法
采用SPSS 22.0 统计软件分析数据,符合正态分布的计量资料以均数±标准差()表示,采用t检验;计数资料以频数(n)、百分率(%)表示,采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 术后病理结果
50 例胃癌患者中共确诊57 个病灶,胃窦20 个、胃体16 个、胃角11 个、胃底6 个、贲门4 个,病灶直径0.5~4.1 cm,<1 cm 的19 个,平均(0.72±0.15)cm;≥1 cm 的38 个,平均(2.03±0.54)cm;病灶形态平坦型15 个,隆起型18 个、凹陷型24 个。参照TNM 分期标准,T1 期、T2 期、T3 期、T4 期依次为10、16、20、11 个;N0 期、N1 期、N2 期、N3 期 依 次 为11、15、22、9 个;M0 期、M1 期依次为45、12 个。
2.2 胃充盈状态下经腹超声病灶检出结果
胃充盈状态下经腹超声检出病灶50 个,检出率为87.72%(50/57)。且按病灶大小、部位及形态进行分层,病灶大小≥1 cm 检出率高于病灶大小<1 cm,胃窦、胃体检出率高于胃底,病灶形态隆起型、凹陷型检出率高于平坦型,差异有统计学意义(P<0.05),见表1~表3。

表1 不同病灶大小胃充盈状态下经腹超声检出结果

表2 不同病灶部位胃充盈状态下经腹超声检出结果

表3 不同病灶形态胃充盈状态下经腹超声检出结果
2.3 胃充盈状态下经腹超声检查对胃癌TNM 分期的评估价值
经腹超声检出病灶分期显示T1 分期7 个,T2 分期14 个,T3 分期18 个,T4 分期11 个;N0 分期8 个,N1分期12 个,N2 分期17 个,N3 分期13 个;M0 分期40 个,M1 分期10 个。以病理TNM 分期为金标准,胃充盈状态下经腹超声检查在胃癌T、N 及M 期诊断准确性依次为68.42%(39/57)、61.40%(35/57)及87.72%(50/57),见表4~表6。
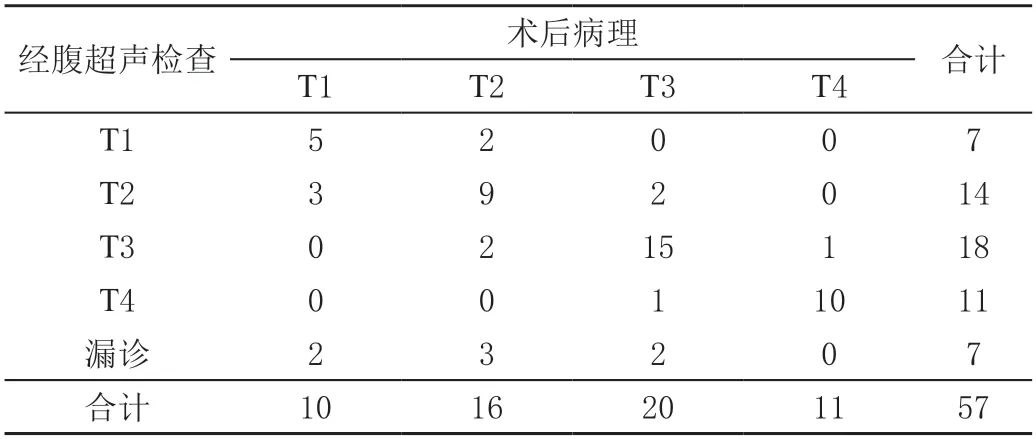
表4 胃充盈状态下经腹超声检查对胃癌T 分期的评估结果 单位:个
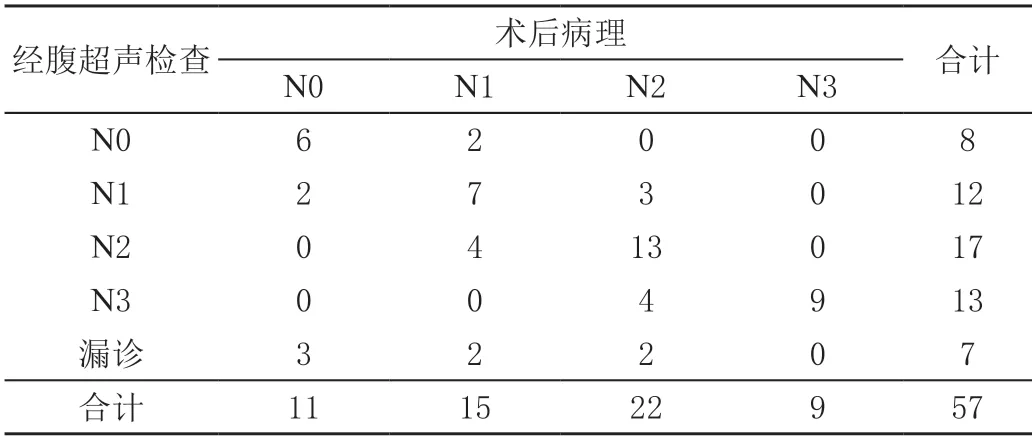
表5 胃充盈状态下经腹超声检查对胃癌N 分期的评估结果 单位:个

表6 胃充盈状态下经腹超声检查对胃癌M 分期的评估结果 单位:个
3 讨论
既往腹部常规超声受胃部气体及内容物等因素干扰,可影响声波穿透性,进而导致患者在空腹状态下仍无法清楚显示胃壁,进而导致胃癌诊断出现漏诊、误诊[9]。而随胃肠超声造影剂研发及广泛应用,在胃充盈状态下经腹超声检查可清晰显示胃壁结构、病灶部位、大小、胃壁侵及程度,且可对淋巴结、组织及脏器转移做出较好判断,进一步提高了超声对胃癌的诊断价值。
本文结果显示:术后病理确诊的57 处病灶在胃充盈状态下经腹超声检查中可检出50 处,检出率为87.72%。与蔡志清等[10]研究的81.70%(58/71)相当。表明胃充盈状态下经腹超声检查有助于提高胃癌病灶检出率。不过仍有部分病灶未经检出,病灶相对较小、病灶形态平坦型(相较于隆起或凹陷型不易辨识)较易受到仪器分辨力及检查者经验的影响导致漏诊,且由于胃底病灶因胃液积聚,在口服胃肠超声造影剂后可能难以充分混合,由此导致病灶显示困难,而处于胃体或胃窦低回声病灶与腔内高回声造影剂比对较为鲜明,所以检出率亦存在一定差别。且由张显迪等[11]基于上海市杨浦区控江医院及上海健康医学院附属嘉定区中心医院129 例胃癌患者结果亦证实病灶部位不同,诊断准确率存在差异。本文通过病灶大小、部位乃至形态进行分层发现,病灶大小≥1 cm、病灶部位非胃底,且形态为隆起或凹陷型检出率较高,不易漏诊。由此表明胃充盈状态下经腹超声检查在胃癌病灶检出上具有一定价值,但在诊断过程中尤其需对小病灶、胃底病灶以及平坦型病灶重点关注,以便进一步提高检出准确率。此外,因胃充盈状态下经腹超声检查可帮助胃腔均匀充盈,不仅可消除常规腹部超声气体黏液对临床检查的干扰,且造影剂还可在腔内形成均匀回声区强化胃周围组织及胃壁组织对比,进而使病灶大小、形态及方位等信息得以充分显示,同时,在胃充盈状态下,亦可提升周围淋巴结及组织浸润识别情况,进而为评估胃癌患者是否出现浸润、转移提供重要信息[12-13]。由马生君等[14]研究证实胃充盈状态下经腹超声检查对于胃癌T 分期总体准确性为84.21%。由本文结果显示:比对术后病理TNM 分期标准,胃充盈状态下经腹超声检查在胃癌T、N 及M 期诊断准确性依次为68.42%、61.40%及87.72%。其中T 期准确率仅为68.42%,较上述研究稍低。归咎原因有以下几点[15]:①T1 期肿瘤病灶体积相对小、浸润深度相对浅,且形态变化不明显,且黏膜层菲薄,加之病灶周围炎症干扰,这均可干扰诊断;②因肿瘤病灶在超声下主要表现为低回声,与固有肌层的低回声难以进行准确区分,由此可导致判断过深;③晚期肿瘤病灶周缘可出现水肿、坏死以及远端病灶切面难以有效显示,可对边界判定形成干扰,进而影响T 分期准确性。至于本文中N 期诊断准确性亦不高,原因可能与胃底部深处病灶隐匿淋巴结难以经超声发现有关。而对于M 期诊断准确性较高,与查莉等[16]研究表明胃充盈状态下经腹超声检查在胃癌M期诊断准确性较高一致。
综上所述,胃充盈状态下经腹超声检查对于胃癌检出及TNM 分期评估均有一定参考价值,但对直径较小、胃底或平坦型胃癌较易漏诊,应引起高度重视。

