188例肾移植受者术后体重变化现状分析
林圣美,储爱琴▲,张海玲,钱荣,张甜,方跃艳,石珂
(1.蚌埠医学院护理学院,安徽蚌埠 233000;2.中国科学技术大学附属第一医院[安徽省立医院] a.护理部,b.胸外科,c.神经内科,安徽合肥 230001)
近年来,随着器官移植技术的发展和术后免疫治疗方案的不断完善,肾移植已逐渐成为终末期肾病受者延续及提高生活质量的有效治疗手段[1]。而肾移植术后受者在进行各种免疫抑制治疗的同时仍面临着高血压、高脂血症、糖尿病、心血管疾病以及移植肾功能丧失等多种并发症的威胁[2-5]。研究表明,其并发症的发生与发展和术后的体重增加密切相关[6-10]。因此,早期识别肾移植受者术后体重增长高危人群,及早进行临床宣教与指导对术后体重控制及延缓并发症的发生尤为重要。国外多项研究报道,肾移植术后体重增加与治疗、术后生活方式改变及人口学因素相关,且不同国家间体重变化情况有所差异[11-12],而目前我国对该群体体重变化现状关注较少。因此本研究旨在分析肾移植术后受者体重变化现况,探究体重增加与受者人口学特征是否存在关系,以便进一步识别高危人群,从而为这一群体进行个性化宣教提供依据。
1 对象与方法
1.1 对象采用便利抽样法,选取2020年1—4月中国科学技术大学附属第一医院(安徽省立医院)肾移植术后门诊复诊的肾移植受者进行调查。纳入标准:①年龄≥18岁;②肾移植术后1个月以上的受者;③意识清楚,有一定的沟通和理解配合能力;④知情同意,自愿参与本研究。排除标准:①多器官联合移植;②接受两次或两次以上肾移植。本研究符合《赫尔辛基宣言》的伦理要求并经本院伦理委员会审查通过。
1.2 调查工具采用由研究者自行设计的调查表进行资料收集,内容包括一般人口学资料、疾病相关资料及体格检查资料。一般人口学资料包括:年龄、性别、文化程度、居住地、医疗费用支付方式、婚姻状况、工作状态、家庭人均月收入;疾病相关资料包括:移植时间、移植肾来源、术前透析方式、有无感染、有无排斥反应、再入院情况以及免疫抑制剂种类;体格检查资料包括身高、术前体重及目前体重,身高测量方法如下:采用定期校对的身高尺进行测量,受者脱鞋摘帽,双腿并拢,两肩平齐,紧贴且背对身高尺,双眼目视前方,头顶最高点与身高尺刻度垂直直线的交叉点即为身高读数,以米(m)表示。体重测量方法如下:术前体重取移植手术前一日患者于病房所称体重记录为准(透析后),患者目前体重采用门诊体重测量仪进行测量,受者脱去鞋、帽及外衣,自然站立于测量仪中央,记录显示屏读数,以公斤(kg)表示。体重指数(BMI)的计算方法为体重(kg)/身高(m)2。
1.3 调查方法由两名经过统一专业培训的调查人员对门诊复查的肾移植受者进行评估,筛选符合纳入排除标准的受者,使用统一指导语向研究对象解释本次调查的目的、意义及填写注意事项,并签署知情同意书。测量体重时,评估受者是否剧烈活动或大量饮水,避免出现误差,体重秤应放置在水平地面上,受者保持身体平稳,由两名调查人员辅助称量并做好安全防护措施,身高测量时刻度尺应面向光源,达到“三点靠柱、两点水平”的测量要求。根据调查问卷要求由研究对象自行填写,填写后当场收回并检查所填内容完整性,若有遗漏,要求研究对象及时填补。本次调查共发放问卷193份,回收有效问卷188份,问卷回收有效率为97.41%。
1.4 统计学方法由两人核对、确认无误后将数据资料录入数据库。采用Excel 2019和SPSS 25.0软件对数据进行录入和分析。计数资料用频数(n)、百分比(%)描述,计量资料采用中位数和四分位数间距描述。采用非参数检验进行组间比较,二分类变量采用 MannWhitney检验,多分类变量采用Kruskal-Wallis检验,影响因素分析采用多元线性回归分析,检验水准:α=0.05。
2 结 果
2.1 肾移植受者一般资料本研究共纳入肾移植受者188人,其中男性126人,女性62人;年龄19~66岁(中位数36岁);移植时间1~187个月(中位数28.5个月);尸体供肾48例,亲属活体供肾140例。
2.2 不同特征肾移植受者术后体重增长情况比较将肾移植受者的一般资料作为自变量,体重变化率[(目前体重-术前体重)/术前体重×100%)]作为因变量比较组间差异,结果显示不同术前BMI、移植时间、医疗保险支付方式和移植肾来源影响受者的体重增长,差异有统计学意义(P<0.05)。不同年龄、性别、透析方式等情况不同的受者体重变化水平差异无统计学意义(P>0.05)。见表1。
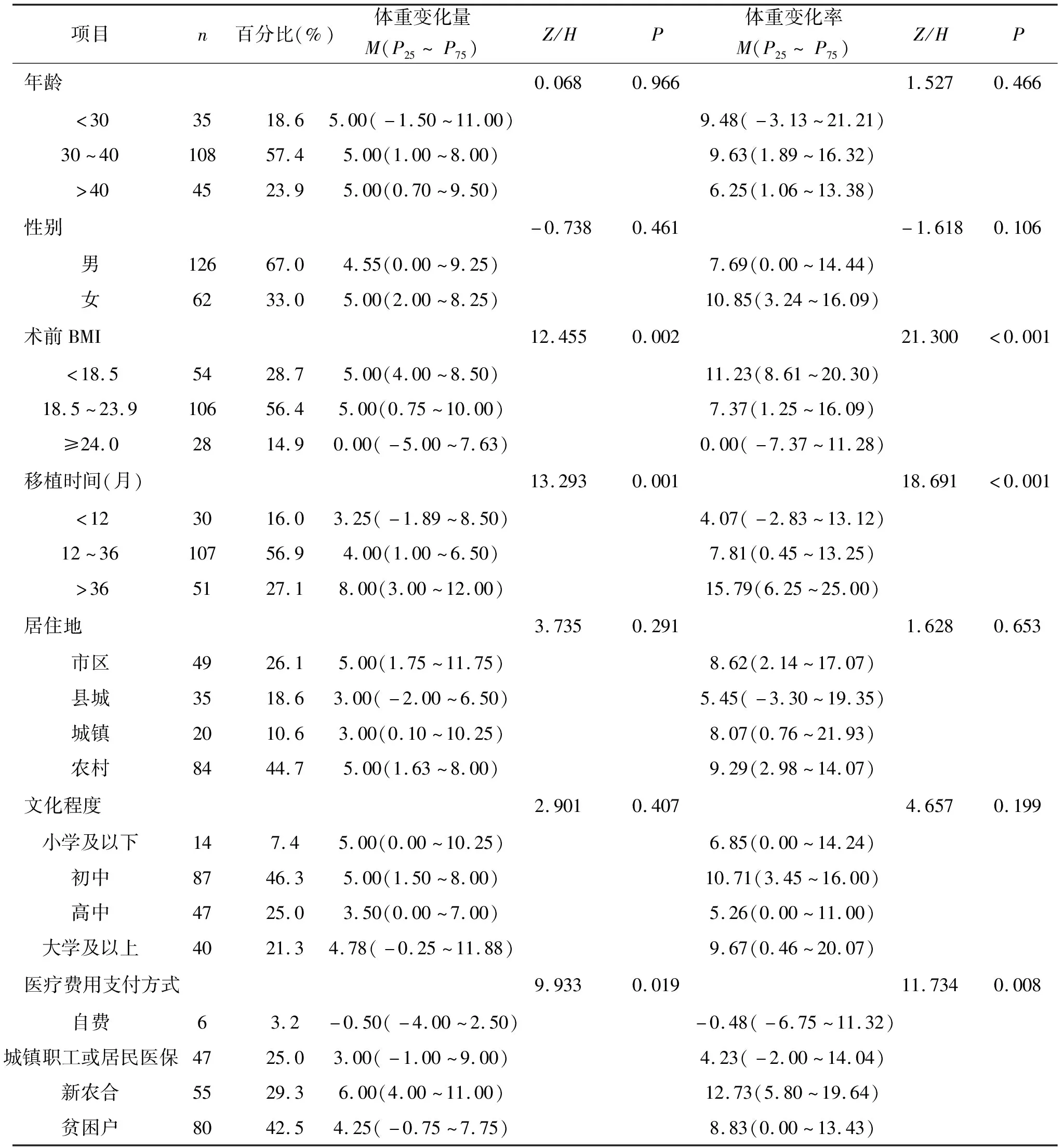
表1 肾移植受者的社会人口学特征比较
2.3 肾移植受者术后体重变化情况在所纳入的188例肾移植受者中,术后体重减轻者占比24.47%,体重增加者占比75.53%,最高增长百分比37.10%,最高增重23 kg。见表2。

表2 体重变化分布表

表3 肾移植受者术后体重变化情况影响因素的多元线性回归分析结果
2.4 肾移植受者术后体重变化影响因素的多元回归分析以肾移植受者术后体重变化率作为因变量,以组间比较中有统计学意义的项目(术前BMI、移植时间、医疗费用支付方式、移植肾来源)纳入作为自变量,行多元线性回归分析(α入=0.05,α出=0.10)。自变量赋值情况如下。术前BMI:<18.5=1,18.5~23.9=2,≥24.0=3;移植时间:<12=1,12~36=2,>36=3;移植肾来源:医院=0,亲属=1。哑变量赋值如下。医疗费用支付方式:自费=00000,公费=01000,医保=00100,新农合=00010,贫困户=00001。结果显示术前BMI、移植时间2个变量为肾移植受者术后体重变化的主要影响因素。见表 3。
3 讨 论
本研究显示肾移植术后1年内的受者体重平均增加4.61 kg,增长百分比为8.66%,高于巴西一项研究中所报道的术后1年内平均增长4.3%以及DAZ等所报道平均增长6.2%的比例[13-14]。这表明,术后体重增加在中国肾移植受者人群中也是较为常见的现象。系列研究表明超重或肥胖已成为影响移植肾功能、排斥反应发生及代谢类疾病等多种术后并发症的重要危险因素,其中多种并发症发生率远高于BMI正常人群,因此肾移植受者术后BMI值与手术预后关系密切,临床医务人员应重视肾移植受者术后体重变化情况,及时对肾移植受者及其健康照护者普及术后体重管理相关知识;针对肾移植术后体重增长幅度较大的受者,了解其术后体重管理困扰,并建立个性化随访方案,必要时辅助受者进行术后居家体重管理。
3.1 肾移植受者术前BMI越低其术后体重增长越明显本研究结果显示,移植术前较低的BMI是受者术后体重增长的危险因素。与FORTE以及BAUM等[15-16]学者的研究结果一致。在本研究中,术前消瘦受者占比28.72%,该类受者术后体重增长较明显,平均增长百分比为13.52%。目前对于术前BMI影响肾移植术后体重增长的相关机制尚不明确,研究表明接近理想体重的受者,自身存在脂肪肌肉消耗,移植前处于中度营养不良状态[17],以及国外学者 KIM等推测该体重变化可能与潜在疾病、营养状况改善以及存在新的共患病有关[18]。该结果提示医护人员应重视术前BMI较低受者的术后营养指导[19],加强受者及照护者体重控制相关知识宣教,指导其定期监测受者体重,并根据体重变化及时调整饮食运动方案。
3.2 肾移植受者术后移植时间越长其术后体重增长风险越高在本研究中,肾移植术后12个月内、12~36个月及36个月以上的受者体重平均增长8.66%、8.73%、8.87%,增长量与移植时间呈正比例关系;与移植3年以上(49.0%)相比,移植后一年内(23.3%)与两年(20.5%)的超重(BMI≥25.0)发生率较低。在DE OLIVEIRA等[13]学者的研究中,203例受者的移植前期超重和肥胖的发生率为22.5%和2.9%,而移植后3年分别增长至38.1%和5.4%。且WORKENEH等[20]学者的研究中亦出现移植后3个月和12个月体重显著增加的情况,并解释可能与受者的胰岛素抵抗及激素用药量相关。而DAZ等[14]学者认为,移植后5年BMI的增长与受体年龄有关。在本研究中不排除随着移植时间延长,年轻受者生长发育及身体成分改变等生理因素对自身体重的影响。因此,临床医护人员对于移植时间较长的受者应指导其定期监测体重,树立长期体重管理观念,连续强化照护者及受者自身体重管理意识,坚持随访督促,增强受者术后体重管理依从性。此外,本研究显示性别、年龄及收入水平与肾移植术后体重变化的发生无关,与国外类似研究体重变化的研究结果有所差异[19-21],这可能与研究对象所处时期改变、女性社会地位变化、不同国家间饮食文化差异及所应用调查方法等不同有关。建议临床护理工作者进一步探究我国肾移植受者术后体重管理行为现状,为维持受者术后体重稳定提供个性化指导。本研究采用便利抽样法进行临床数据收集,样本例数有限且存在地域局限,建议后期研究纳入多中心数据,提供样本代表性。基于国外研究结果,肾移植人群术后体重变化可能与营养及运动水平有关联,在本次研究中未进行该方面的数据收集,后续研究可进一步探索我国肾移植人群术后营养及运动现状对于体重变化的影响,并关注移植后受者体重的阶段性变化情况,探索该群体不同时间节点的体重变化规律。
综上所述,本研究发现我国肾移植受者术后体重增长情况仍需给予关注,术前BMI较低与移植时间为术后体重增长的危险因素。由此提示对术前的BMI正常及较低受者进行合理术后相关体重管理宣教的重要性,以及针对移植时间较长受者定期随访及制订体重管理监督指导方案的必要性。

