局部晚期宫颈癌患者新辅助化疗疗效的影响因素及预测模型研究*
吴侠,宋红娟,刘晴晴,刘源,武宸宇
(1.徐州医科大学 研究生学院,江苏 徐州 221004;2.徐州医科大学附属徐州市妇幼保健院 妇科,江苏 徐州 221009)
宫颈癌发病率较高,居妇科恶性肿瘤的第2位,多发于35~55岁女性,近年来有年轻化趋势[1]。早期宫颈癌微小浸润癌症状不明显,不易被发现,误诊率和漏诊率较高[2]。早期宫颈癌可以通过手术或放疗获得较高的生存率,但发展至中晚期后癌灶较难控制,无法通过手术根除,术后转移和复发的风险也较高[3-4]。近年来术前接受全身化疗的新辅助化疗方式在临床获得了广泛应用,其化疗药物的细胞毒作用对肿瘤细胞具有直接杀伤作用,可影响细胞增殖,达到缩小肿瘤体积、清除肿瘤细胞的目的,还能增加放疗敏感性,减少肿瘤负荷,方便患者进行后续治疗[5-6]。但仍有部分患者新辅助化疗疗效不佳,因此本研究旨在探讨局部晚期宫颈癌患者新辅助化疗疗效的影响因素,并建立预测模型,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2021年8月—2023年6月在徐州医科大学附属徐州市妇幼保健院接受治疗的136例局部晚期宫颈癌患者的临床资料,根据新辅助化疗疗效分为有效组(96例)和无效组(40例)。两组患者年龄、体质量指数、妊娠次数、生产次数比较,差异均无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准(No:2021-17号),患者及家属签署知情同意书。
1.2 纳入与排除标准
1.2.1 纳入标准 ①符合《子宫颈癌诊断与治疗指南(2021年版)》[7]中相关诊断标准;②经组织病理学确诊为原发宫颈癌;③临床分期ⅠB3、ⅡA2期;④病灶大小> 4 cm;⑤初次入院治疗;⑥年龄18~70岁;⑦临床资料完整。
1.2.2 排除标准 ①有恶病质表现;②合并其他严重脏器并发症;③不能耐受手术、化疗;④其他恶性肿瘤放化疗病史;⑤重度营养不良;⑥对化疗药物过敏;⑦生命体征不稳定。
1.3 方法
患者入院后完善相关检查,经静脉滴注进行新辅助化疗。化疗方案:第1~5天静脉滴注5-氟尿嘧啶(天津金耀药业有限公司,国药准字H12020959)750 mg/m2+ 0.9%氯化钠溶液(石家庄四药有限公司,国药准字H13023202)100 mL;第1~3天静脉滴注顺铂(南京制药厂有限公司,国药准字H20103216)75~100 mg/m2+ 0.9%氯化钠溶液100 mL,时间均为30 min,21 d为1个周期,治疗4个周期。化疗结束后3周行广泛性子宫切除术、盆腔淋巴结清除术。收集患者年龄、妊娠次数、生产次数、流产次数、病理类型、病灶大小、分化程度、临床分期、病灶类型、化疗疗程、化疗方案、手术时间、术中出血量、是否绝经、有无贫血、淋巴结转移、血流情况(超声测量宫颈肿块组织内血流分级0、1级为不丰富,2、3级为丰富)、脉管癌栓等临床资料。
1.4 疗效评估
根据RECIST 1.1实体瘤疗效评价标准[8]:目标病灶消失,病理淋巴结短直径降低至< 10 mm为完全缓解;靶病灶长径之和比基线水平减少≥ 30%为部分缓解;基线病灶长径总和缩小< 30%或增加为疾病稳定;出现新病灶为疾病进展。完全缓解和部分缓解为新辅助化疗有效,疾病稳定和疾病进展为新辅助化疗无效。
1.5 统计学方法
数据分析采用SPSS 22.0统计软件。计量资料以均数±标准差(±s)表示,比较用t检验;计数资料以构成比或率(%)表示,比较用χ2检验;多因素分析用逐步Logistic回归模型;绘制受试者工作特征(receiver operating characteristic curve,ROC)曲线。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床资料比较
有效组与无效组患者年龄、妊娠次数、生产次数、流产次数、分化程度、临床分期、病灶类型、化疗方案、手术时间、术中出血量、绝经、脉管癌栓比较,差异均无统计学意义(P>0.05)。两组患者病理类型、病灶大小、化疗疗程、贫血、淋巴结转移、血流情况比较,差异均有统计学意义(P<0.05),有效组鳞癌、病灶大小≤6 cm、化疗疗程2~3周期、无贫血、淋巴结转移阴性、血流丰富占比高于无效组。见表1。
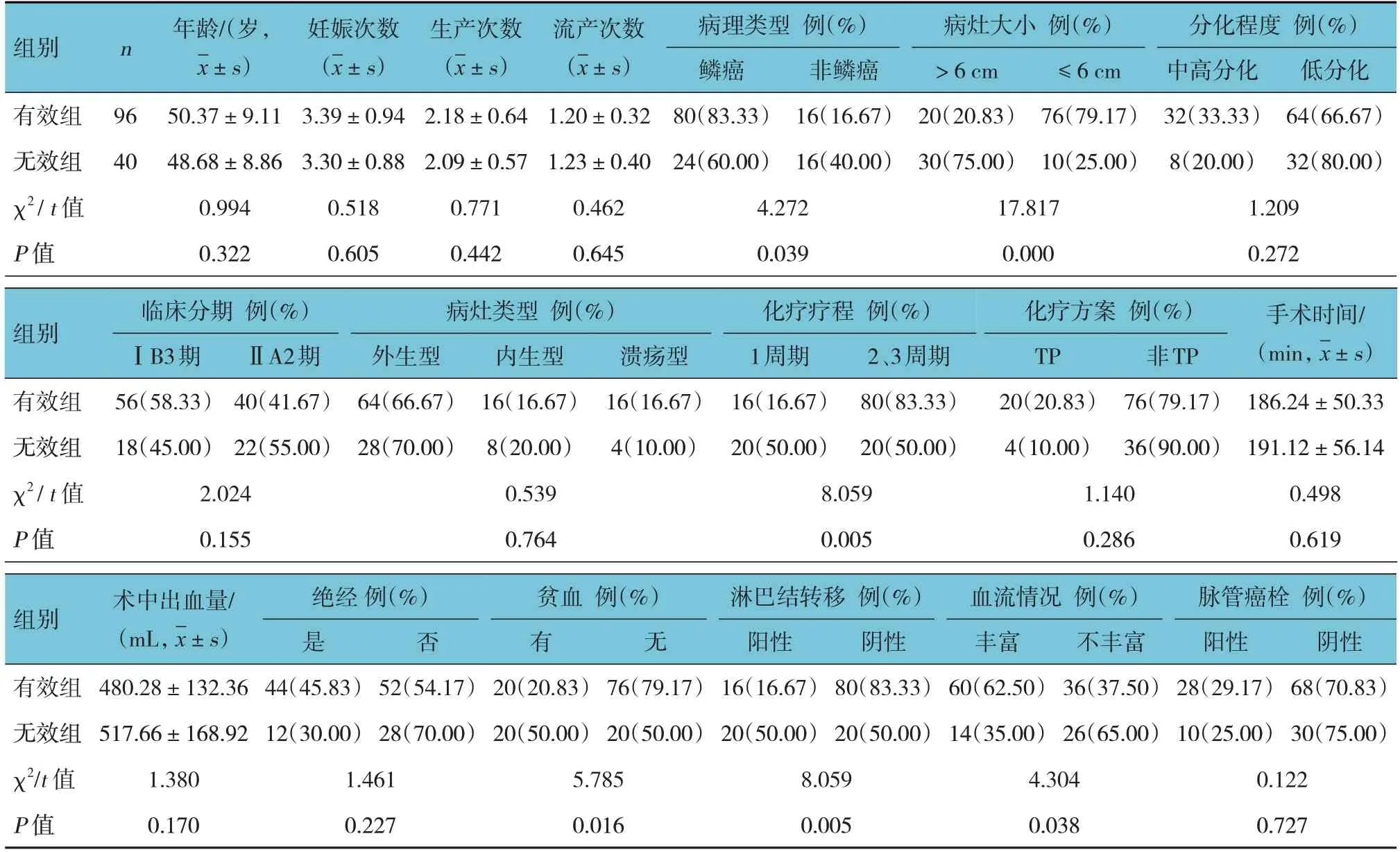
表1 两组患者临床资料比较
2.2 局部晚期宫颈癌患者新辅助化疗疗效的多因素逐步Logistic回归分析
以新辅助化疗疗效为因变量,将单因素分析中差异有统计学意义的变量:病理类型、病灶大小、化疗疗程、贫血、淋巴结转移、血流情况为自变量(赋值见表2),进行多因素逐步Logistic回归分析(α入=0.05,α出=0.10),结果显示:鳞癌[=2.044(95% CI:1.211,3.450)]、病灶大小≤6 cm [=2.563(95% CI:1.305,5.034)]、化疗疗程2~3周期[=1.845(95%CI:1.118,3.045)]、无贫血[=1.229(95% CI:1.003,1.506)]、淋巴结转移阴性[=3.174(95% CI:1.678,6.004)]、血流丰富[=2.306(95% CI:1.242,4.282)]均是局部晚期宫颈癌患者新辅助化疗有效的影响因素(P<0.05)。见表3。

表2 赋值表
2.3 局部晚期宫颈癌患者新辅助化疗疗效的预测模型
根据多因素逐步Logistic回归分析结果,将上述危险因素纳入局部晚期宫颈癌患者新辅助化疗疗效的预测模型,Logit(P)=-32.167 + 0.715×病理类型+ 0.941×病灶大小+ 0.612×化疗疗程+ 0.206×贫血+ 1.155×淋巴结转移+ 0.836×血流情况。ROC曲线分析结果表明,局部晚期宫颈癌患者新辅助化疗疗效预测模型预测新辅助化疗疗效的曲线下面积为0.952(95% CI:0.906,0.997),敏感性为89.6%(95% CI:0.843,0.956),特异性为85.0%(95% CI:0.812,0.906)。见图1。
3 讨论
早期宫颈癌患者经手术或放疗后生存率较高,但宫颈癌起病隐匿,不易被早期诊断,容易错过最佳治疗时间,复发和转移是影响疗效和预后的主要原因[9-10]。宫颈癌的治疗方法较多,根除性手术是早期宫颈癌的首选治疗方法,但局部晚期宫颈癌手术治疗效果不佳[11]。近年来大量研究证实,宫颈癌患者术前给予新辅助化疗有降低肿瘤分期的作用,能使更多患者获得手术治疗的机会,提高手术切除率,减少淋巴结转移及复发风险,改善生活质量及预后[12-13]。
本研究结果显示,136例局部晚期宫颈癌患者接受新辅助化疗后96例有效,40例无效;有效组鳞癌、病灶大小≤ 6 cm、化疗疗程2~3周期、无贫血、淋巴结转移阴性、血流丰富占比高于无效组,提示上述因素可能影响局部晚期宫颈癌患者新辅助化疗的疗效。分析其原因为:①宫颈癌病理类型较为复杂,包括腺鳞癌、腺癌、鳞癌、小细胞癌、透明细胞癌等,其中最主要和常见的类型为鳞癌和腺癌[14]。鳞癌患者新辅助化疗疗效优于非鳞癌患者可能是因为鳞癌对化疗最敏感,非鳞癌患者早期有发生血行转移的风险,同时腺癌患者容易发生化疗抵抗[15]。②通常肿瘤对化疗药物的敏感性与病灶周围化疗药物浓度有关,肿瘤病灶越大,包含的血管越多,血管密度较大,微血管生成较活跃,其化疗药物浓度也越高,可提升化疗的有效率[16]。但有研究认为,病灶增大后血管密度会相应减小,化疗药物浓度相对降低,缺氧导致病灶的化疗敏感性下降,化疗有效率随着病灶直径的增加而降低[17]。两者研究结果不同可能是由于疗效评估方式及研究对象选择范围不同导致,关于病灶大小与局部晚期宫颈癌患者新辅助化疗疗效的具体关系,还需进一步行前瞻性研究来探讨。③有研究报道,宫颈癌患者2个疗程新辅助化疗有效率高于1个疗程,化疗相关毒副作用无显著差异[18]。与单周期相比,≥3个化疗周期的新辅助化疗能更好地控制远处微转移,患者可获得更好的反应率和预后。但较长化疗时间和化疗疗程会导致患者焦虑情绪的产生及加剧,也会增加化疗相关毒副反应,甚至增加肿瘤细胞的耐药性,影响后续治疗[19]。宫颈癌患者进行新辅助化疗也并非追求完全缓解,目的是降低手术难度、提高手术切除率,当达到手术时机时首选根治性手术[20]。因此综合考虑,患者应避免单周期新辅助化疗,同时根据其不良反应情况、对化疗的敏感性选择2~3周期的化疗治疗。④肿瘤性失血、铁代谢障碍、放化疗产生的骨髓抑制、内源性促红细胞素生成不足等是导致肿瘤患者贫血的重要原因[21]。有较多研究探讨了贫血与宫颈癌预后的关系,且研究多集中在放疗和同步放化疗方面,其证实贫血是宫颈癌患者预后不良的影响因素,纠正贫血可以改善预后[22-23]。但关于贫血对局部晚期宫颈癌患者新辅助化疗疗效影响的报道不多,仍有一定争议,本研究中贫血患者有效率较低,分析其原因可能与贫血可促进肿瘤组织血管生成、导致肿瘤组织缺氧及对化疗药物产生抵抗作用等有关。⑤肿瘤细胞侵入组织内,穿过淋巴管壁,淋巴液将脱落后的肿瘤细胞带到汇流区淋巴结,在此生长出同样肿瘤即为淋巴结转移[24]。对淋巴结状态进行评估在后续治疗方案的选择、预后的判断、生育功能能否保留等方面具有重要作用[25]。根据其侵袭范围不同,患者可产生不同的症状,如下肢肿痛、输尿管梗阻、活动受限、排便异常等,对生活质量产生严重影响。宫颈癌患者手术前行新辅助化疗可显著减少淋巴结转移,改善生活质量评分及预后。也有多项研究证实,盆腔淋巴结转移会影响新辅助化疗疗效[26-27]。⑥肿瘤组织内的血流情况与微血管密度(microvessel density,MVD)相关。有研究表明,新辅助化疗可降低MVD,化疗有效者MVD显著下降,而化疗无效者MVD变化不显著[28]。宫颈癌组织MVD与临床分期、组织学分级也有一定关系,临床分期越高,MVD越大。对于血管壁完整、MVD大的患者而言,其血运更丰富,化疗时肿瘤局部化疗药物浓度较高,疗效较好[29]。化疗药物杀伤肿瘤部位的肿瘤细胞,破坏微血管,抑制肿瘤血管形成,降低MVD,这可能是新辅助化疗的作用机制之一。
本研究中多因素逐步Logistic回归分析结果表明,鳞癌、病灶大小≤ 6 cm、化疗疗程2~3周期、无贫血、淋巴结转移阴性、血流丰富均是局部晚期宫颈癌患者新辅助化疗疗效的影响因素。将各影响因素纳入预测模型,代入公式Logit(P)=-32.167+0.715×病理类型+0.941×病灶大小+0.612×化疗疗程+0.206×贫血+1.155×淋巴结转移+0.836×血流情况,经ROC曲线分析结果证实该模型有较高的曲线下面积、敏感性及特异性,预测价值较高。
另外也有研究发现,临床分期、病理分级、宫颈浸润程度等也是导致宫颈癌患者新辅助化疗疗效降低的重要因素,随着上述指标的升高,肿瘤恶化程度随之升高,化疗敏感性降低,化疗有效率也降低[30],但本研究中未能将其他潜在影响因素全部纳入;且部分因素两组未见显著差异,出现这种差别的原因可能与样本量大小、数据分析采用的标准不同及因素间相互影响等有关,因此在后续研究中还可扩大样本、增加指标完善本研究。
综上所述,病理类型、病灶大小、化疗疗程、贫血、淋巴结转移、血流情况与局部晚期宫颈癌患者新辅助化疗疗效有关,联合上述因素建立的预测模型可更好地判断新辅助化疗疗效。

