维持性血液透析患者致颈动脉粥样硬化相关影响因素分析*
赵 洋,黄 永,唐丽寒,刘兴钊
(重庆大学附属江津医院/重庆市江津区中心医院超声科,重庆 402260)
终末期肾脏疾病(end-stage renal disease,ESRD)血液透析患者常出现严重心血管功能障碍,包括左心室肥大、心肌纤维化、微血管疾病、动脉粥样硬化等[1-2]。动脉粥样硬化是接受血液透析治疗的终末期肾病患者死亡的主要原因[3]。颈动脉内-中膜厚度(carotid intima media thickness,CIMT)增厚被认为是动脉粥样硬化的早期征兆,是血液透析患者心血管疾病死亡率的独立预测因子,可直接反映颈动脉粥样硬化程度。有研究证实颈动脉粥样硬化与冠状动脉及脑动脉粥样硬化有着密切关系,其可预测发生心脑血管疾病的危险性及严重程度[3]。维持性血液透析(maintenance hemodialysis,MHD)患者的颈动脉粥样硬化与微炎症状态、营养不良存在密切关系,而高敏C反应蛋白(high sensitive-C reactive protein,hs-CRP)是反映亚临床炎症的较好指标,白蛋白是反映营养不良的敏感指标[4]。因此,本研究旨在分析MHD患者致颈动脉粥样硬化相关影响因素,重点分析hs-CRP、白蛋白水平与颈动脉粥样硬化的相关性,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2019年1月至2022年2月本院收治的行MHD的98例ESRD患者临床资料。纳入标准:(1)年龄35~80岁;(2)临床资料完整;(3)临床症状稳定;(4)肾小球滤过率<15 mL·min-1·1.73 m-2),规律透析时间>3个月。排除标准:(1)患有活动性感染性疾病;(2)肝脏疾病;(3)多囊肾病或肾细胞癌;(4)服用免疫抑制药物;(5)自身免疫性疾病;(6)恶性肿瘤;(7)艾滋病病毒携带者;(8)心力衰竭标准按照美国纽约心脏病学会(New York heart association,NYHA)为Ⅲ或Ⅳ级;(9)妊娠或哺乳期妇女。98例患者中男69例,女29例;年龄36~78岁,平均(54.3±8.3)岁。本研究获医院医学伦理委员会批准。
1.2 方法
1.2.1生化指标检测
收集基本病史,如年龄、性别、吸烟史、高血压病史和糖尿病病史。患者禁食12 h后于次日上午空腹采血进行血液检查,评估因素包括血尿素氮(blood urea nitrogen,BUN)、血肌酐(serum creatinine,Scr)、血红蛋白、总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)、高密度脂蛋白胆固醇(high density lipoprotein-cholesterol,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein-cholesterol,LDL-C)、hs-CRP和白蛋白。本研究将hs-CRP≥8 mg/L定义为阳性,<8 mg/L定义为阴性;白蛋白<40 g/L定义为阳性,白蛋白≥40 g/L定义为阴性。
1.2.2颈动脉彩色多普勒超声检查
所有患者进行颈动脉彩色多普勒超声检查:操作由本院超声科具有丰富临床经验的医生进行。检查仪器为Philips-IE33型彩色多普勒超声诊断仪,线阵探头,探头频率为11 MHz。CIMT为颈动脉血管内膜面至中层与外膜交界处的距离,患者取去枕仰卧位,头偏向检查者对侧,充分暴露颈部,取长轴切面,局部放大图像,于心室舒张末期冻结图像,分别测量左、右两侧颈动脉窦部、颈动脉窦部近心端1 cm处、颈内动脉起始端1 cm处内-中膜厚度,两侧共取6点进行测量,然后计算平均值。按照血管超声检查指南,以CIMT局部厚度≥1.5 mm或较相邻部位增加50%定义为颈动脉粥样硬化斑块。彩色多普勒超声观察颈动脉血流充盈状况。脉冲多普勒测量双侧颈动脉血流频谱,分别测量左右颈总动脉收缩期峰值流速(peak systolic velocity,PSV)、舒张末期流速(end-diastolic velocity,EDV)、搏动指数(pulsation index,PI)、阻力指数(resistance index,RI),计算平均值,见图1。根据颈动脉彩色多普勒超声检查结果,将CIMT增厚伴有颈动脉斑块形成的患者作为颈动脉粥样硬化组(硬化组),将CIMT厚度正常无斑块形成者作为颈动脉血管正常组(对照组)。

A:对照组二维超声显示颈动脉长轴切面;B:对照组二维超声显示颈动脉短轴切面;C:对照组彩色多普勒超声显示颈动脉长轴切面;D:对照组频谱多普勒超声测量颈动脉血流参数;E:硬化组二维超声显示颈动脉长轴切面;F:硬化组二维超声显示颈动脉短轴切面;G:硬化组彩色多普勒超声显示颈动脉长轴切面;H:硬化组频普多普勒超声测量颈动脉血流参数。
1.3 统计学处理
2 结 果
2.1 两组一般资料比较
98例患者中硬化组72例(73.5%),对照组26例(26.5%)。两组一般资料比较,差异无统计学意义(P>0.05),见表1。
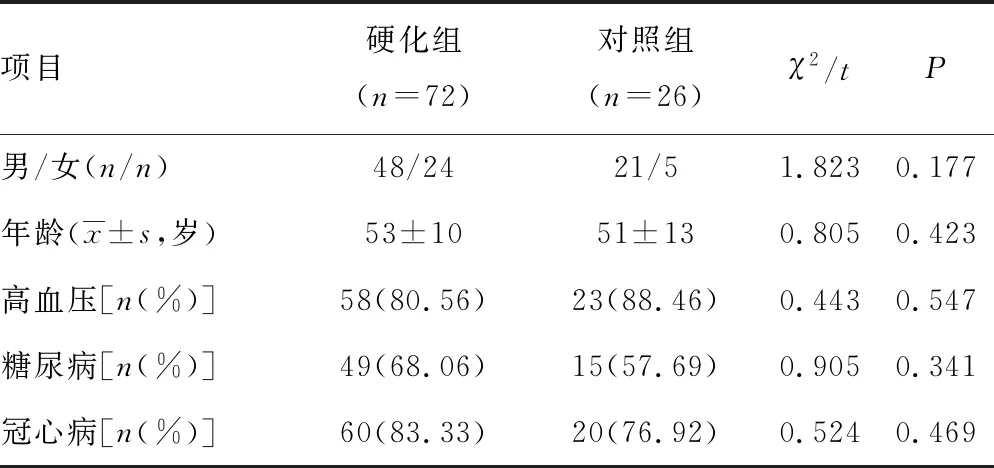
表1 两组一般资料比较
2.2 两组生化指标比较
与对照组比较,硬化组TG、LDL-C、hs-CRP水平更高,HDL-C、白蛋白水平更低,差异有统计学意义(P<0.05),见表2。
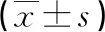
表2 两组生化指标比较
2.3 两组超声检查指标比较
与对照组比较,硬化组CIMT更厚,PSV、EDV更慢,PI、RI更高,差异有统计学意义(P<0.05),见表3。
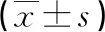
表3 两组超声检查指标比较
2.4 相关性分析
相关性分析结果显示,硬化组CIMT与hs-CRP呈正相关(r=0.811,P<0.001),CIMT与白蛋白呈负相关(r=—0.864,P<0.001),hs-CRP与白蛋白呈负相关(r=—0.756,P<0.001),见图2。
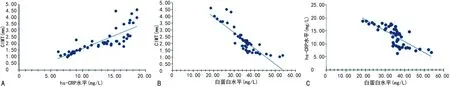
A:CIMT与hs-CRP相关性;B:CIMT与白蛋白相关性;C:hs-CRP与白蛋白相关性。
3 讨 论
MHD是目前临床治疗ESRD最有效的常见手段[5]。但MHD患者常伴发不同程度心肌梗死、心力衰竭、脑出血及脑梗死等心脑血管并发症[6-7],其中动脉粥样硬化导致的心血管疾病是导致MHD患者死亡的主要原因。因此,早期发现高危因素并采取针对性干预措施对减少MHD患者心血管疾病并发症的发生和提高预后具有重要意义。
CIMT是一种反映早期动脉粥样硬化的无创性检测指标[8]。本研究显示,动脉粥样硬化在ESRD患者中很常见。ESRD因内皮修复障碍和再生受损及多因素内皮损伤引起内皮功能障碍,而内皮功能障碍可引起动脉粥样硬化[9]。研究表明外周动脉粥样硬化性疾病是ESRD患者死亡的危险因素[10]。ESRD和心血管死亡率之间的联系似乎是通过血管改变,特别是动脉粥样硬化和血管钙化来影响的[11]。本研究显示,与对照组比较,硬化组CIMT更厚,PSV、EDV更慢,PI、RI更高,反映了硬化组颈动脉弹性明显降低,扩张性降低,僵硬度增加,易出现脑血管灌注不足等临床症状[12]。
此外,CIMT的增加及颈动脉斑块性质的变化能够有效反映全身动脉粥样硬化的变化情况[13-14],且与冠状动脉粥样硬化的发生及严重程度有较强的关联性[15]。因此,应用高频超声检查技术对行MHD的ESRD患者的CIMT变化进行动态监测,可以对心血管事件的风险进行评价,并对心脑血管事件的发生起到较好的预警作用[16]。
最近的研究主要集中在炎症标志物作为心血管疾病和肾脏疾病之间的桥梁作用。慢性肾脏疾病的病理生理学特征为慢性炎症反应,而炎症反应的发病机制是多因素的,其中包括炎症因子产生增加(如氧化应激、酸中毒、合并症,特别是感染、遗传、表观遗传影响及透析过程)和促炎细胞因子的清除不充分(由于肾小球滤过率降低或在ESRD患者中,透析清除不充分)。然而,慢性炎症反应和心血管疾病间的关联也可能是间接的,因为慢性炎症反应已被证明与内皮功能障碍,胰岛素抵抗和氧化应激有密切关系,而后者都被认为会引起动脉粥样硬化[17]。正常的内皮功能对维持心血管稳态至关重要,内皮损伤可能导致脂质沉积,平滑肌细胞增生和血管痉挛[18],且炎症反应在加速动脉粥样硬化进程中起到不可或缺的作用[19]。全身性微炎症决定了血管内皮的损伤程度,这是心血管疾病及慢性肾脏疾病进展的关键危险因素。高hs-CRP水平与冠状动脉、外周动脉和颅外颈动脉中的动脉粥样硬化程度相关[20]。hs-CRP也被认为是慢性疾病、全身性炎症反应及动脉粥样硬化的预测因子[21-22]。此外,hs-CRP被用于ESRD患者中感染或炎症疾病持续存在的标志物。最近的流行病学数据显示,hs-CRP与ESRD患者中心血管疾病及其并发症之间存在关联[23]。现有证据表明,hs-CRP是炎症活动的精确客观指标,可准确反映炎症因子的产生,如白细胞介素-6(interleukin-6,IL-6)和肿瘤坏死因子-α[24],并能刺激中性粒细胞聚集。hs-CRP被广泛认为是ESRD潜在的炎症标志物。本研究发现,hs-CRP水平随着肾功能障碍严重程度的增加而增加,且其水平与动脉粥样硬化的严重程度相关,表明hs-CRP能快速精确地反映炎症反应的程度,并作为炎症介质在肾功能障碍和动脉粥样硬化之间起到了联系作用。
白蛋白是ESRD患者中最常用的营养标志物,低白蛋白水平反映患者营养状况较差,在透析患者中其与心血管疾病的发病率密切相关。白蛋白是自由基的潜在清除剂,降低血清白蛋白水平会导致机体抗氧化能力下降,从而引起氧化应激对包括动脉血管壁在内的各种组织的损伤。低血清白蛋白水平及潜在的炎症标志物已成为ESRD患者死亡率的有力预测指标,也是该人群中罹患心血管事件的重要预测指标。存在颈动脉粥样硬化的ESRD患者中血清hs-CRP和白蛋白呈负相关,这是由于高hs-CRP能通过抑制蛋白质的合成并诱导其分解来影响患者的营养状态。
有研究显示,促炎细胞因子如IL-6可对心脏和外周循环产生直接的炎症作用[25]。在预测心血管疾病风险方面IL-6比hs-CRP具有更大的优势。其中一种可能性在于IL-6位于导致许多急性期反应物合成的炎症级联事件的上游,是影响心血管疾病发展的炎症负荷的更好标志物。另一种可能性是IL-6的变化水平小于hs-CRP,从而可对风险患者进行更准确的分析。同时,IL-6对心脏和外周血管系统的毒性作用可能强于hs-CRP。因此,在后续的研究中,本课题组建议对ESRD患者的心血管事件进行前瞻性研究,且在条件具备的情况下,于随访过程中反复测量IL-6水平以确定其预测ESRD患者心血管事件的准确性。
综上所述,高hs-CRP及低血清白蛋白水平与ESRD患者中颈动脉粥样硬化的发生存在密切关联,可作为预测颈动脉粥样硬化的重要标志物,这也为肾脏病学医生管理、预防ESRD患者的心血管疾病提供了重要依据。本研究不足之处:样本量偏小,且研究数据的收集节点未考虑病程因素。在后续的研究中会增大样本量,将患者病程因素研究在内,从而更好地确定透析患者的心血管预后情况。

