脑卒中恢复期患者计时起立步行测试的视频运动学分析
蔡童欣,雷敏聪,周逸钧,孟殿怀
1 南京医科大学康复医学院,江苏 南京 210029;
2 西安交通大学第一附属医院,陕西 西安 710061;
3 南京医科大学第一附属医院,江苏 南京 210029
脑卒中是一个全球性的健康问题,也是致残的主要原因之一。据2021年《中国心血管健康与疾病报告》[1]统计,中国约有1 300万例脑卒中患者,脑血管意外已成为我国国民死亡的主要原因之一,占全球脑卒中相关死亡人数的1/3[2]。脑卒中个体在转弯时跌倒的概率是健康人群的4 倍,且常出现股骨颈骨折等严重后果[3]。同时,运动功能障碍会增加患者对跌倒的恐惧,进一步限制其日常活动,延缓康复进程,给家庭和社会带来较重负担[4]。因此,对脑卒中患者进行简便快捷的运动功能评估十分必要[5]。
计时起立步行(timed up and go,TUG)测试临床上常用于评估肌骨神经系统损伤、老年退行性改变和疼痛等相关疾病患者的功能状态评估[6-7]。美国疾病预防和控制中心(Centers for Disease Control and Prevention,CDC)制定“阻止老年人事故、死亡和伤害的倡议(stopping elderly accidents,deaths and injuries,STEADI)”,主要目的是加强老年人跌倒的风险筛查和管理。STEADI 筛查平衡、力量和步态功能的主要测试方法包括30 s 坐站试验、4阶段平衡测试(four-stage balance test,FSBT)和TUG测试[8]。
TUG 测试不足之处在于它是一个综合人体多个运动动作的测试,其评估结果融合被测人员多种功能状态,如肌力、步行能力、平衡能力等,因此在临床实际应用时,往往还要有5 次坐站时间测试(five-times-sit-to-stand test,5STS)、FSBT 或10 m 最大步行速度(10 m maximum walking speed,10 mMWS)等同时进行,以综合评估被测人员的肌力、平衡、稳定性和跌倒风险等。那么是否可以对TUG 测试进行进一步的阶段分析,以获取更多的运动功能信息呢?目前临床上运动学数据采集的设备已经比较精准和成熟,并且在大型医疗机构得到广泛的应用,包括足底压力平台、近红外三维成像系统、三轴陀螺仪传感器系统和体表肌电等。BURASCHI 等[7]首次使用可穿戴设备对31 例腰痛患者细化分析了TUG 测试的时间、空间参数,发现这种分析方式可以提供更多有价值的信息,更好地服务临床。但这些设备相对比较昂贵,评测需要一定的场地和空间,且穿戴各种标记设备可能会对患者的临床表现产生一定的影响,不利于基层和社区应用推广。近年来基于智能手机视频分析技术的出现为基层社区等单位细化TUG 测试参数进行步态分析提供了可能[9-10]。
本研究对脑卒中恢复期患者TUG 测试结果进行运动学分析,并与5 次坐站时间、单腿支撑时间、10 m 最大步行速度等结果进行关联比较,以获得脑卒中患者TUG 测试的运动学特征,为临床进一步诊疗提供科学依据。
1 临床资料
1.1 病例选择标准
1.1.1 诊断标准 参照《中国脑血管病一级预防指南2019》[11]中有关脑卒中的诊断标准,并经头颅CT或MRI证实。
1.1.2 纳入标准
1.1.2.1 观察组纳入标准 ① 年龄20~85岁;② 首次诊断为脑卒中,限于单侧大脑半球损伤所致病变;③ 病程1~6 个月;④ 认知功能正常,采用简易智力状态检查量表(mini-mental state examination,MMSE)得分>24分;⑤ 偏瘫侧下肢Brunnstrom 分期≥Ⅲ期,能够连续完成至少3 次TUG 测试;⑥ 右利手;⑦ 自愿参加本试验并签署知情同意书。
1.1.2.2 对照组纳入标准 ① 年龄20~85岁;② 认知功能正常,MMSE得分>24分;③ 右利手;④ 自愿参加本试验并签署知情同意书。
1.1.3 排除标准 ① 生命体征不稳定;② 聋哑且无法配合检查;③ 视空间障碍如偏侧忽略、偏盲等;④ 患有严重心脏、大脑、肾脏疾病和其他急性疾病;⑤ 影响肢体运动的其他神经、肌肉、骨骼系统疾病,如帕金森病、骨折等;⑥ 妊娠或哺乳期妇女。
1.1.4 中止及脱落标准 ① 无法按本研究方案完成评估;② 评估过程中发生跌倒无法完成评估;③ 评估过程中发生某些突发性严重疾病、严重并发症等不宜继续进行;④ 评估过程中主动要求退出。
1.2 一般资料
选择2022 年6—9 月在南京医科大学第一附属医院康复中心、南京市栖霞区医院康复科和东南大学附属中大医院康复科住院的患者41 例作为观察组,同时在病区住院患者家属群体中招募健康人群35 例为对照组。对照组要求平素身体健康,没有服用影响运动的相关药物,没有视觉障碍或其他任何神经系统、骨关节系统疾病病史。2 组性别、年龄、身高、体质量等一般资料比较,差异无统计学意义(P>0.05)。见表1。本研究方案经过江苏省人民医院伦理委员会批准(审批号:2022-SR-553),并在中国临床试验注册中心(http://www.chictr.org.cn/)注册(注册号ChiCTR2200065803)。
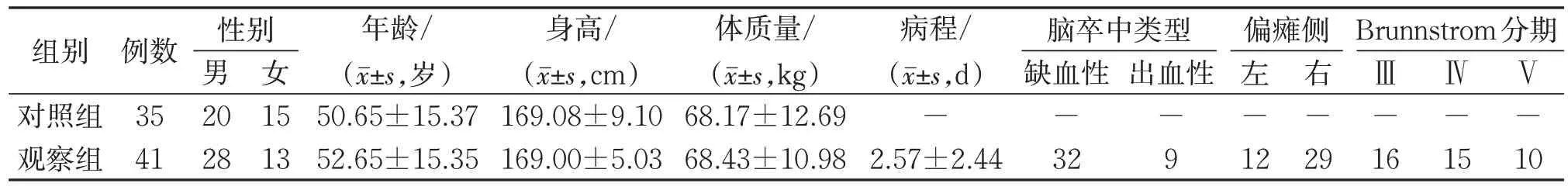
表1 2组一般资料比较Table 1 Comparison of general data between two groups
2 方 法
2.1 检验效能及样本量设置
使用GPower 3.1.9.7 软件计算样本量及统计效能。选择非参数检验,双尾,检验水平α 取0.05,检验效能(1-β)设置为0.80,按照1∶1 分配,计算出2 组各自所需样本量为28 例。考虑到样本20%脱落、缺失确实等情况,2组各纳入例数不少于34例。
2.2 受试者筛选流程及结果
据纳入与排除标准对2 组进行筛选,具体筛选流程与结果参见图1。
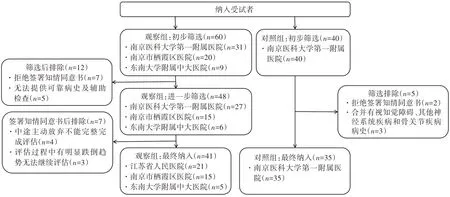
图1 受试者筛选流程图Figure 1 Subject screening flow chart
2.3 观察指标
由1 名高级职称康复医师带领3 名研究生经过专业培训,组成研究团队,进行项目评估。在评估过程中,要求家属回避,由评估人员进行独立评估,并保障患者的安全。2组受试者均进行TUG 测试视频分析,观察组同时进行5STS、单腿支撑时间和10 mMWS等相关测试。
2.3.1 TUG 测试 TUG 测试程序要求所有受试者都使用同一标准座椅进行5STS 和TUG 测试[12],座椅需满足以下要求:① 有坚固的椅座和靠背;② 没有扶手或轮子;③ 座椅高度和深度约45 cm,宽度约50 cm。要求受试者穿着宽松衣物和合脚运动鞋,端坐在椅子上,双足平放在地面上,上半身可与椅背接触。椅子正前方放置手机支架固定手机或由1 名研究人员手持手机,通过手机记录视频,二者距离约8~10 m,调整手机高度,以便受试者端坐在椅子上和站立时可以看到其整个身体。在测试过程中,不准使用步行辅助器具,不准佩戴矫形器具,不准进行给身体接触的帮助。正式测试前进行适当练习,保证受试者充分理解测试内容。共进行并记录2 次测试结果,最终取均值进行统计处理。2 次测试中间让受试者休息3 min。当研究人员发出“开始”指令时,受试者开始测试,同时通过手机记录方式保存TUG 测试过程信息。所有视频数据均为同一研究人员采集,使用手机为Redmi Note 7 Pro,图像记录参数:分辨率1 920×1 080;每秒30帧。使用VirtualDube 2®剪辑软件对拍摄的视频进行逐帧分析,记录TUG 测试的运动学参数,包括TUG 总时间和5个子阶段时间。TUG 测试子阶段划分示意图参见图2,具体的划分标准如下:① 子阶段1-由坐到站:从躯干前倾开始,到上身垂直移动(肩膀达最高位置)结束。② 子阶段2-前向行走:坐到站和首次转身之间的时间。③ 子阶段3-首次转身:足尖向转身侧偏移的前一步开始,至双足均摆动至新方向的第一步足跟着地间的时间。④ 子阶段4-返回行走:从首次转身到末次转身之间的时间。⑤ 子阶段5-末次转身与坐下:出现足尖向转身侧偏移的前一步开始,至下降到椅面,以上身垂直移动结束为止。其中子阶段5 包含了2 个过程,即末次转身和由站到坐。这2 个过程不再区分的原因是,往往大部分受试者在末次转身的同时就开始坐下动作,不会等到完成末次转身再由站到坐,所以二者间难以划分清楚。
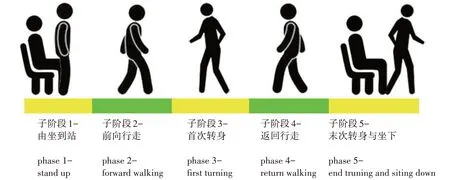
图2 TUG测试子阶段划分示意图Figure 2 Division of TUG test subphase
2.3.2 5STS 受试者从椅子上坐位开始,手臂交叉放置在胸前,尽可能快地完成5 次起立、坐下动作。从最初离开椅子到第5 次重复后落座为止,以“s”为单位记录相应时间[13-14]。
2.3.3 单腿支撑时间 测量观察组偏瘫侧下肢单腿支撑时间。告知受试者使用偏瘫侧下肢为支撑腿,当研究人员喊出口令“抬起健侧腿”时,要求受试者健侧下肢抬离地面(要求不与地面接触即可),采用单腿站立姿势,记录保持的时间。若超过10 s,则停止测试,并记录为10 s。连续测量进行了2 次,将受试者最好的一次测试结果纳入统计分析[15]。
2.3.4 10 mMWS 测量工具为手机秒表计时;要求受试者在16 m(前后3 m用以加速和减速过程)的平地上以尽可能快的速度行走,测量经过中间10 m 距离的速度或时间[16]。连续测量2次,使用时间短(速度快)的那次结果纳入统计分析[9]。
2.4 统计学方法
采用SPSS 20.0 统计软件进行数据分析。使用Kolmogorov-Smirnov 检验进行正态性检验。计量资料符合正态分布,数据以(±s)表示,组内比较采用配对样本t检验,组间比较采用两独立样本t检验;偏态分布数据以[M(P25,P75)]表示,组内比较采用Wilcoxon 符号秩检验,组间比较采用Mann-WhitneyU检验。计数资料以n(%)表示,组间比较采用χ2检验。相关性分析采用Spearman 相关性分析。P<0.05为差异具有统计学意义。
3 结 果
3.1 2组受试者TUG测试运动学特征及比较
与对照组相比,观察组TUG 测试总时间和各子阶段时间均显著增加(P<0.01)。见表2。对照组TUG 测试各子阶段占比中,子阶段3-首次转身和阶段5-末次转身与坐下相对占比较高,均超过25%;而观察组TUG 测试各子阶段中,子阶段2-前向行走和子阶段4-返回行走占比相对较高,均接近或超过25%。2 组各子阶段时相百分比分布差异有统计学意义(P<0.05)。见图3。
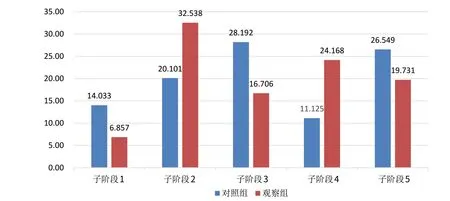
图3 TUG测试各子阶段时相占比图(%)Figure 3 Time proportion of each TUG test subphase (%)
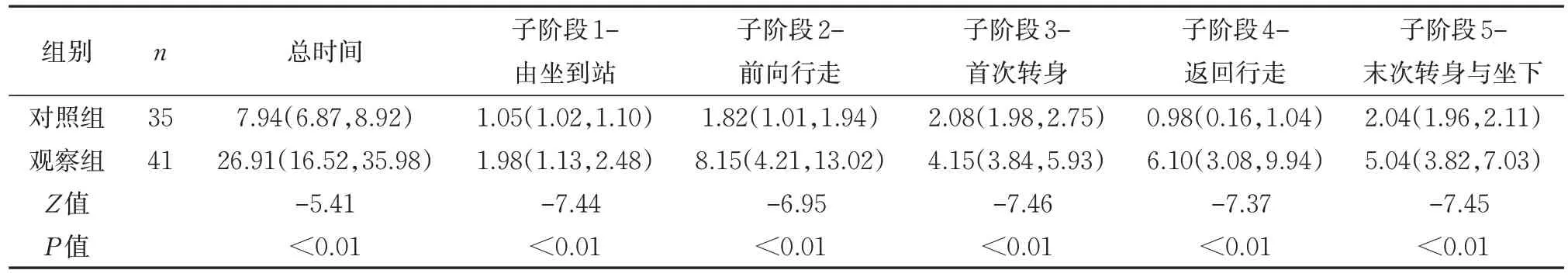
表2 2组TUG测试运动学特征[M(P25,P75)]sTable 2 Kinematic characteristics of TUG test between two groups [M(P25,P75)]s
3.2 观察组5STS与TUG运动学特征相关性
观察组患者5STS结果为(23.02±10.46)s,Spearman相关结果显示,观察组5 次坐站时间与TUG 测试总时间及各子阶段均呈显著正相关(P<0.01)。见表3。
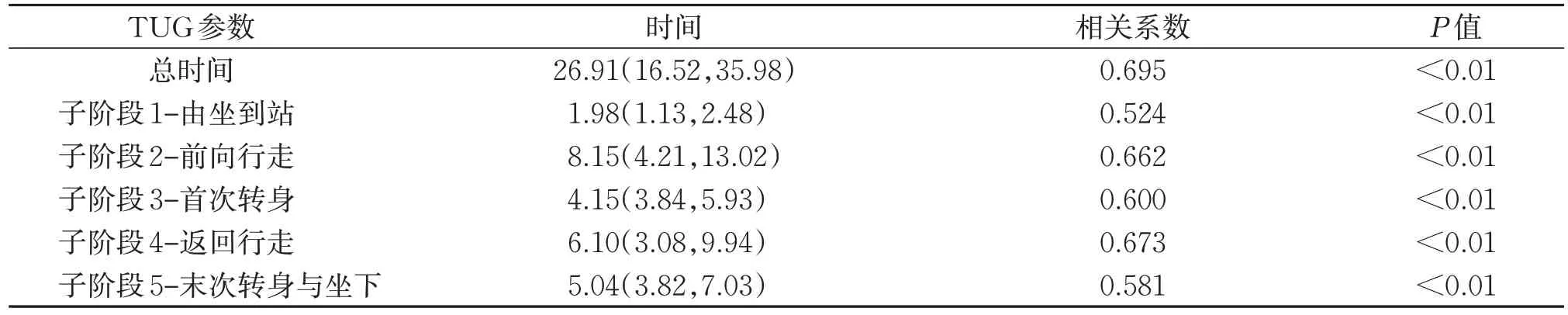
表3 观察组5STS结果与TUG测试运动学特征相关性分析结果[M(P25,P75)]sTable 3 Correlation analysis between five sit-stand tests and kinematic parameter of TUG test in the observation group [M(P25,P75)]s
3.3 观察组偏瘫侧单腿支撑时间与TUG 运动学特征相关性
观察组患者偏瘫侧单腿支撑时间结果为(3.12±3.87)s,Spearman 相关结果显示,观察组患者偏瘫侧单腿支撑时间与TUG 测试总时间及各子阶段时间,尤其是子阶段2、3、4 均呈显著负相关(P<0.05)。见表4。
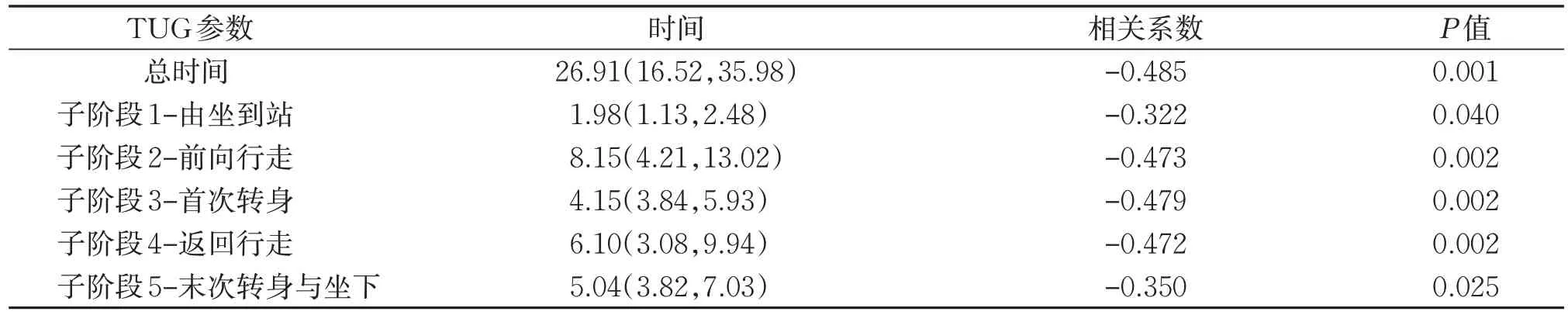
表4 观察组偏瘫侧单腿支撑时间与TUG测试运动学特征相关性分析结果[M(P25,P75)]sTable 4 Correlation analysis between hemiplegic leg support time and kinematic parameter of TUG test in the observation group [M(P25,P75)]s
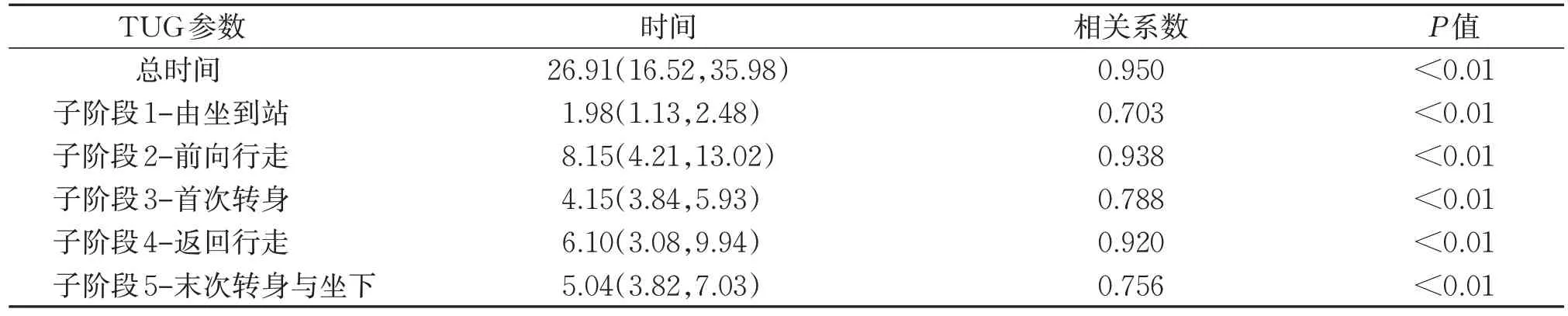
表 5 观察组10 m最大步行速度与TUG运动学特征相关性分析结果[M(P25,P75)]sTable 5 Correlation analysis between 10 m maximum walking speed and kinematic parameter of TUG test in the observation group [M(P25,P75)]s
3.4 观察组10 mMWS与TUG运动学特征相关性
观察组患者10 mMWS 结果为(31.31±18.01)s,Spearman 相关结果显示,观察组10 mMWS 与TUG测试总时间及各子阶段均呈显著正相关(P<0.01)。见表5。
4 讨 论
4.1 观察组TUG测试运动学特征
本研究结果显示,观察组患者TUG 测试总时间大于健康对照者(P<0.01),提示脑卒中偏瘫患者总体步行运动能力较正常人群差,其步行、转身、坐站等功能均显著降低,这与先前多数研究结果一致[17-20]。同时,观察组患者TUG 测试各子阶段时间参数高于对照组(P<0.01),视频运动学分析显示,对照组阶段3-首次转身和阶段5-末次转身与坐下时间占比相对较高(超过25%),而观察组阶段2-前向行走和阶段4-返回行走占比相对较高(接近或超过25%)。这些结果提示,健康人群TUG 测试总时间影响因素较大的是转身能力,而脑卒中偏瘫患者TUG 测试结果影响较大的是直线步行速度。LAM 和LVTTMANN[16]认为,脑卒中偏瘫人群常见功能问题是肢体肌力下降、肌张力升高、深浅感觉异常等,影响平衡与步行能力;POLESE 等[21]也认为脑卒中患者步态的典型特征是步长缩短、步行速度减慢。结合本研究结果,可以认为脑卒中偏瘫患者直线步行速度、转身能力等均会出现显著下降,但步行速度降低更加明显,这个结果提示在临床康复诊疗中,要关注脑卒中患者步行速度评价,并积极进行干预训练。
4.2 TUG 试验子阶段1、5 参数反映脑卒中患者下肢肌力
日常活动需要具备一定的下肢力量,下肢肌群尤其是伸膝肌群力量与5 次坐站时间、TUG 试验总时间等显著相关[22]。本研究结果显示,观察组患者5次坐站时间与TUG 试验总时间及各子阶段参数均有显著相关性(P<0.01)。CHAN 等[23]关于慢性脑卒中患者TUG 测试的研究中也发现了类似的结果,但其仅仅关联了TUG 总时间,没有深入进行各子阶段研究。从TUG 测试5 个子阶段本身特征来看,子阶段1-由坐到站和子阶段5-末次转身和坐下,其动作姿势与坐站动作较为接近,二者间可能具有某种关联,本研究结果也证实了这一点,即TUG 试验子阶段1 和子阶段5 时间与5 次坐站时间应该有较强的相关性。因此,临床上可以考虑用TUG 试验子阶段1-由坐到站和子阶段5-末次转身与坐下作为下肢肌力评估的一种方式。
4.3 TUG 试验阶段2、3、4 参数反映脑卒中患者平衡状况
评价平衡功能的方法较多,Berg 平衡量表是较常用的方法之一。单腿支撑时间与Berg 平衡量表密切相关,可用作独立测试来测量脑卒中后的直立姿势控制情况[24]。本研究结果显示,观察组单腿支撑时间与TUG 测试的子阶段1 和子阶段5 时间具有相关性(P<0.05),同时与TUG 测试的子阶段2、子阶段3 和子阶段4 间的相关性更加显著(P<0.01)。这提示在临床中工作中,可以使用TUG 测试子阶段2-前向行走、子阶段3-首次转身和子阶段4-返回行走时间作为间接评价脑卒中患者平衡功能(尤其是动态平衡功能)的对应指标。
4.4 TUG 试验子阶段2、4 参数反映脑卒中患者步行效率
10 mMWS 可反应步行能力及效率,受到神经肌肉力量受损和小腿三头肌肌群激活状态的限制[25]。本研究结果显示,观察组10 m步行时间与TUG测试总时间有显著相关性(P<0.01),这与FARIA 等[18]既往的研究结果一致。同时,本研究结果显示,观察组10 m 步行时间与TUG 测试各子阶段结果均有显著相关性(P<0.01)。TUG 测试的5 个子阶段中,子阶段2-前向行走和子阶段4-返回行走的运动特征比较接近10 mMWS,且主要是对应步行的加速和减速阶段,更能代表实际的步行能力与步行效率,因此,临床上可考虑使用TUG 测试的子阶段2-前向行走和子阶段4-返回行走作为脑卒中患者步行速度和步行效率的评价指标。
5 小 结
本研究首次对脑卒中患者TUG 测试子阶段的时相特征进行了视频运动学分析,阐述了其各个子阶段对临床脑卒中患者平衡和步行评价的代表意义,结果显示脑卒中患者TUG 测试结果各子阶段有自己特征性的表现,子阶段1、5 可以反映脑卒中患者的下肢肌力,子阶段2、3、4 可以反映脑卒中患者的平衡能力,子阶段2、4 则可以反映脑卒中患者的步行效率。
当然,本研究也有不足之处,主要表现为:① 本研究纳入的受试者为发病6 个月以内的脑卒中患者,且年龄跨度较大,因此只能体现初步研究结果,也不能直接代表6个月以上的脑卒中患者的功能状况;② 本研究没有进一步分析影响TUG测试结果的一些其他因素,如转弯方向、脑卒中严重程度及轻度认知功能障碍等;③ 本研究只进行了运动学分析,没有进行深入进行动力学和表面肌电等分析。这些都是我们未来研究的方向。