下肢康复机器人临床应用专家共识
张立新,白定群,白玉龙,陈文华,陈 艳,杜 青,范茂华,何红晨,黄丽萍,贾 杰,李建华,李 磊,潘 钰,苏 敏1,王宏图1,尹 勇1,张 弼1
1 中国医科大学附属盛京医院,辽宁 沈阳 110004;
2 重庆医科大学附属第一医院,重庆 400042;
3 复旦大学附属华山医院,上海 200040;
4 上海交通大学医学院附属第一人民医院,上海 200080;
5 广州医科大学附属第二医院,广东 广州 510260;
6 上海交通大学医学院附属新华医院,上海 200092;
7 四川大学华西医院,四川 成都 610044;
8 解放军总医院第一医学中心,北京 100853;
9 浙江大学附属邵逸夫医院,浙江 杭州 310016;
10 广东中新智能康复研究院,广东 佛山 528200;
11 清华大学附属北京清华长庚医院,北京 102218;
12 苏州大学康复研究所/苏州大学附属独墅湖医院,江苏 苏州 215128;
13 天津市环湖医院,天津 300350;
14 云南大学附属医院,云南 昆明 650021;
15 中国科学院沈阳自动化研究所,辽宁 沈阳 110017
下肢康复机器人分为康复训练机器人和辅助机器人,可为偏瘫、截瘫等下肢功能障碍者、平衡障碍者及体弱老年人提供智能化、自动化康复训练和助行服务,对降低老年人跌倒的比例、帮助瘫痪患者树立重新行走的信心、提高老年人独立生活的质量、减轻社会负担具有重要的研究意义,并可在一定程度上满足康复治疗人员短缺的需求。偏瘫、截瘫、脑瘫以及由于各种原因导致不能行走等是康复科常见的功能障碍,给患者、家庭及社会带来沉重负担。近年来,下肢康复机器人的技术逐渐成熟,多种模式组合及个性化的参数不仅能实现评价与训练相结合,还能给予康复早期患者正确的运动感觉刺激,进而促进中枢神经的重组和代偿。随着下肢康复机器人在运动功能康复中的应用逐渐增多,有必要对我国下肢康复机器人的临床应用进行规范或建议。本共识由国内康复医学及机械电子工程等相关领域专家在循证医学方法指导下,通过系统检索临床研究数据、评价临床证据及判断证据质量,再经讨论后制订,以期为更好地临床应用下肢康复机器人提供可参考的指导意见。
1 范 围
本共识主要用于偏瘫、截瘫、脑瘫及其他原因引起的下肢功能障碍患者的下肢康复机器人治疗,为下肢瘫痪、平衡障碍等患者应用下肢康复机器人进行康复治疗提供临床循证医学证据。
2 共识制定方法
首先由国内康复医学及机械电子工程领域专家共同讨论并确定本共识的相关问题,再由从事下肢康复机器人研发的机械工程、智能医学工程领域专家6 名,以及从事下肢康复机器人临床应用的成人脑卒中、脊髓损伤、骨关节疾病、其他神经肌肉系统疾病领域以及儿童康复领域专家共17 名进行系统检索临床研究证据、评估临床证据等级,最后通过讨论,共同确定临床证据等级及推荐级别。4名秘书组成员负责协调、组织会议,收集专家意见。在检索临床研究数据时遵照循证医学的方法,结合我国下肢康复机器人在偏瘫、截瘫、脑瘫及其他下肢功能障碍患者康复治疗领域的应用特点,参考最新研究进展,对下肢康复机器人作用原理、分类介绍、临床应用及临床应用推荐等方面进行阐述,提出了适合我国的下肢康复机器人在康复治疗中应用的建议。检索数据库包括中国知网、万方、维普、Embase、PubMed、Web of Science、Center for Reviewers Dissemination Database。
2.1 入选文献标准
① 以偏瘫、截瘫、脑瘫及其他下肢功能障碍患者为研究对象;② 研究设计为随机对照临床研究/病例对照/观察性研究;③ 干预措施为下肢康复机器人治疗技术;④ 对照组中包括空白对照组/自身对照;⑤ 治疗过程中的安全性问题及处理等。根据证据推荐分级的评估、制订与评价(Grading of Recommendations Assessment, Development and Evaluation,GRADE)方法,对检索入选文献证据进行分级及等级推荐。
2.2 证据等级
① 高——非常确信真实的效应值接近效应估计值;② 中——对效应估计值有中等程度的信心,真实值有可能接近估计值,但仍存在二者差异性较大的可能性;③ 低——对效应估计值的确信程度有限,真实值可能与估计值差异较大;④ 极低——对效应估计值几乎没有信心,真实值很可能与估计值差异较大。
2.3 推荐级别
① 强——明确显示干预措施利大于弊或弊大于利;② 弱——干预措施利弊不确定,或无论质量高低的证据均显示利弊相当。
3 作用原理及分类
根据患者在康复训练中的体位,下肢康复机器人大致分为坐卧式下肢机器人、直立式下肢机器人和辅助起立式下肢机器人[1],其主要由建模感知、结构设计、协同控制、交互优化等组成。作用原理见图1。
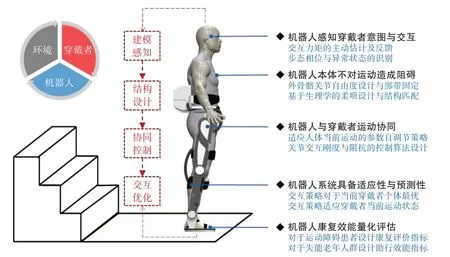
图1 下肢康复机器人作用原理Figure 1 Working principle of lower limb rehabilitation robot
3.1 坐卧式下肢机器人
坐卧式下肢机器人不需要对下肢站立提供支撑,临床上用于患者在仰卧或坐位下的下肢运动功能恢复。
3.1.1 坐卧式外骨骼机器人 坐卧式外骨骼机器人作用在患者双下肢,帮助没有站立能力的患者在坐位或仰卧状态下进行下肢康复训练[2]。该类机器人一般由2 条机械腿组成,在训练过程中将下肢与机械腿并列安放,除了脚踏板与双足相接触外,腿部也存在多处交互点,既能进行单关节运动,也能完成多关节协调训练。外骨骼尺寸可调,运动轨迹在工作空间内可自由编程,具备多种主被动康复训练策略,可以预测患者意图,如运动启停、速度快慢、左腿还是右腿等,并配备步态监测评估系统,治疗人员或患者家属可通过触摸屏实时监测患者的运动数据。
3.1.2 末端牵引式下肢机器人 末端牵引式下肢机器人作用在患者足部,通过足部关节运动带动患者的全身肌肉恢复运动,帮助缓解瘫痪带来的关节僵硬、肌肉萎缩等并发症[3]。末端牵引式下肢机器人通常采用一对脚踏板与患者的双足相接触,成本较低且易于操作,但此类设备临床上只能实现简单的末端运动轨迹,功能相对单一。
3.2 直立式下肢机器人
直立式下肢机器人临床上用于辅助下肢不同程度损伤的患者进行康复训练。
3.2.1 移动助行式下肢机器人 移动助行式下肢机器人通过帮助患者完成日常活动来实现下肢的康复训练,如直立行走、上下楼梯和上下坡等,既方便患者的日常生活,又能达到康复训练的目的[4-5]。下肢助行设备主要有助行杖、助行器、外骨骼等。其中,可穿戴式外骨骼机器人受到了广泛关注。该类型机器人的设计从人体仿生学角度出发,具备与人腿结构相类似的机械矫形器,穿戴于患者下肢,同时完成体质量支撑和康复训练。临床研究证明,在可穿戴机器人的髋、膝、踝关节各活动自由度处安装角度传感器,评估关节活动,是相对安全的康复设备,可以协助患者实现高效率的站立和步行运动。
3.2.2 固定减重式下肢机器人 固定减重式下肢机器人通常采用在跑步机上结合部分体质量支撑进行运动训练的方法,其结构由跑步机、体质量支撑系统和双侧外骨骼部件组成,能够为患者的臀部和膝关节提供动力[6]。步态训练主要由特定的平面与患者的双足相互作用,完成下肢的交替运动,作用平面主要分为脚踏板、跑步机和地面3 种。该类型机器人主要用于因颅脑损伤、脊髓损伤和肌肉骨骼系统疾病等原因造成步态异常的患者进行康复训练,是下肢运动功能障碍患者有效的康复运动手段,可以提高神经疾病患者的行动能力。
3.3 辅助起立式下肢机器人
辅助起立式下肢机器人主要在患者站起或坐下的过程中提供支撑并保持平衡[7]。辅助起立式下肢康复设备采用双绳索,通过提拉患者躯干,帮助其自然完成坐或站的运动过程。前后两根绳索由2 个独立的直流伺服电机进行驱动,分别控制训练过程中患者的体位以及对患者的提拉力度,能够根据力和运动传感器信号,识别出患者的主动运动意图,从而提供必要的支撑,通过相对集中地训练起立过程中最为薄弱的环节达到更好的康复效果。辅助起立式下肢康复机器人能够帮助患者以安全、舒适、自然的姿态轻松地完成起立运动,有效地提高了关节的运动能力。
4 临床应用
4.1 适应证和禁忌证
4.1.1 适应证 下肢康复机器人适用于步行功能障碍、长期卧床的患者,相关疾病包括① 神经系统疾病,如脑卒中[8]、小儿脑瘫[9]、颅脑外伤、脊髓损伤[10]、帕金森病[11]等。② 肌肉骨骼系统疾病:下肢骨折内固定术后[12]、髋/膝/踝关节置换[13]、半月板损伤术后稳定期[14];下肢关节退行性病变慢性期、运动损伤慢性期等。③ 心肺系统疾病:冠心病、肺炎、慢性阻塞性肺疾病等长期卧床后导致心肺功能下降而行走受限者。④ 其他:长期制动引起全身或局部生理功能减退而出现关节挛缩、肌肉萎缩、压疮、便秘、体位性低血压等。
4.1.2 禁忌证 脑卒中病情不稳定者,脊髓损伤急性期、不稳定骨折者,严重骨质疏松者,严重骨骼肌肉疾病者(如截肢),跟腱断裂术后不稳定期、关节退行性病变症状加重期、各类下肢关节/软组织运动损伤后急性期,神志不清、精神障碍、听理解障碍、严重认知障碍不配合治疗者,不稳定心绞痛、急性心肌梗死、控制不佳高血压者(收缩压≥180 mm Hg,舒张压≥110 mm Hg,1 mm Hg=0.133 kPa),下肢伤口感染者,出现心、肝、肾功能严重不全及严重感染者,下肢深静脉血栓限制活动者,各种出血倾向、生命体征不稳定、癫痫发作期、严重器质性疾病不能耐受训练者。
4.2 下肢康复机器人作用参数及操作流程
4.2.1 下肢康复机器人作用参数 在现有的康复外骨骼机器人研究中,根据其搭配的软硬件设备可以将训练模式分为被动、辅助主动和约束阻抗训练3 种。以脑卒中和脊髓损伤患者步行训练为例,早期适合被动的控制模式;在步行能力恢复后采用反馈模式实时调整驱动模式,协同控制步态[15]。机器人参数是基于对患者肢体长度、下肢活动范围、肌肉张力和体质量的测量来决定。在下肢康复机器人的治疗强度参数中,引导力、步速与减重装置的减重是重要调整参数。引导力的初始设置通常为100%,并根据患者运动情况进一步调整。通过对表面肌电协调模式的测定,发现步速应与减重成正比,减重越大,步速应当越快;当减重最小时,任何步速都可以观察到最大的肌肉活动。一般步行时应将减重控制在40%以内,而对步速无严格要求,速度的选择与年龄、损伤程度、训练时间相关[16]。常见的机器人辅助训练的持续时间分别为2、4、6、6~8、8、8~10、10、12 周。常见的机器人辅助训练的频数分为每周3次、5次和6次。常见的每次治疗训练时间分别为每次10~20、30、40、60 min[17]。一些常见的下肢康复机器人治疗方案推荐参数见表1。
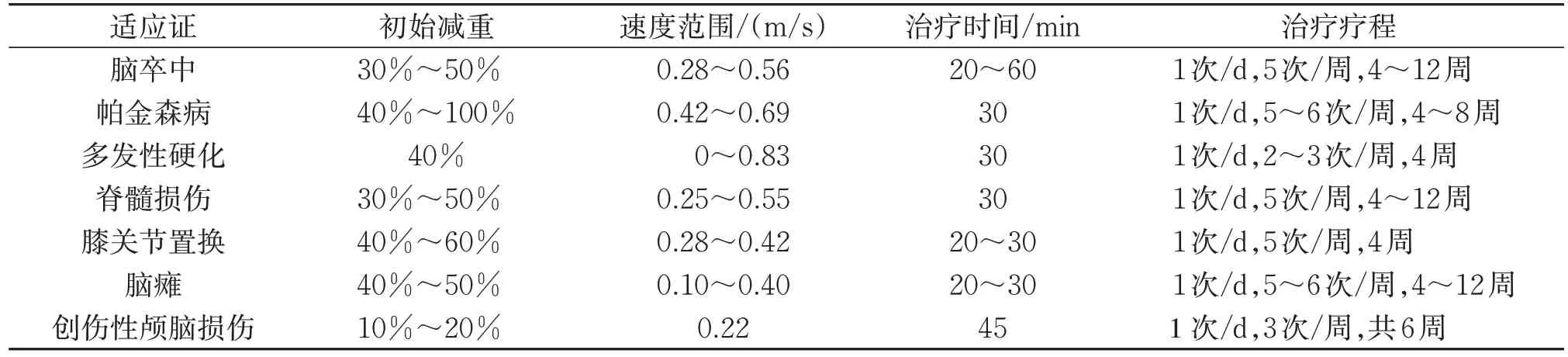
表1 下肢康复机器人治疗方案及参数推荐Table 1 Recommendations of training programme and parameters for lower limb rehabilitation robots
4.2.2 下肢康复机器人操作流程 不同种类的下肢康复机器人,其操作流程不完全相同,基本流程为治疗前建档;设置适当的治疗参数;根据选择的机器人的操作规范进行治疗;治疗结束后对治疗过程进行记录[18]。本共识以减重外骨骼机器人为例,详细介绍操作流程:① 记录患者基本信息(姓名、性别、年龄、身高、住院号)、诊断、病程、功能障碍等信息,在治疗数据库中建立患者个人档案。② 根据患者功能障碍程度选择合适体位,测量其双侧下肢长度、大腿长度和小腿长度,以及大腿围度和小腿围度,并记录在下肢康复机器人的患者个档中。③ 穿戴减重设备(减重支持背心及连接带),调节每个连接带的位置,必要时在支持带与患者皮肤之间使用软胶垫,避免减重带直接摩擦皮肤,并调节好所有连接带及减重背心,保持适当松紧度。④ 穿戴完毕后,通过轮椅等将患者运送至运动平板上。⑤ 将患者所穿戴的减重背心上的连接扣与减重支持系统的减重绳相连接,并再次检查连接是否紧密。⑥ 启动减重支持系统,将患者完全减重并悬吊于空中,嘱患者扶住运动平板两侧的扶手,治疗师根据之前双下肢的测量结果对外骨骼支架进行调节,后将患者下肢固定于外骨骼上。⑦ 开启机器人设备,进行适应性行走,让患者在减重状态进行1~2 min 的步行练习,同时,治疗师再次检查所有穿戴设备及其连接部位,确保下肢康复机器人能安全运行。⑧ 调节减重参数,使患者足部能与平板接触,直至可以顺利完成足廓清为止;同时让患者在无治疗任务状态下进行适应性行走,一般耗时2 min 左右。⑨ 开启训练任务,并设定治疗时间和步行速度,训练时间一般为20~45 min,根据患者耐受情况选择适当的训练时间。⑩ 治疗结束后,再次将患者完全减重,卸去外骨骼,将患者置于轮椅上,去除患者与减重系统的连接,通过轮椅将患者转移至地面,最后将所有穿戴设备从患者身上去除。
注意事项包括:① 所有训练都需要在治疗师的监督下完成,保证患者出现特殊情况时第一时间处理。患者训练中若出现心率>同龄最大心率的75%,血压>180/110 mm Hg,疼痛难以忍受和/或心前区不适等症状时,患者或治疗师可通过按压跑台两侧扶手上的紧急制动按钮,立即停止训练。如患者存在足下垂情况,使用机器人配备的足下垂纠正弹力带进行足部姿态调整[19]。② 训练过程中患者在下肢康复机器人引导下迈步,完成每个完整的步态周期,并尽可能让患者支撑体质量、控制躯干的伸展以及充分地屈伸髋和膝关节,治疗师在治疗过程中需要注意患者反馈,在治疗前对剂量的选择应进行评估,在治疗过程中应循序渐进。对于患者如果出现心慌、头晕等不适症状,需要立即停止训练,观察并调整训练参数。如果患者出现病情变化,如脑卒中复发、癫痫等严重并发症时,立即结束治疗。③ 使用下肢康复机器人可能需要注意压疮、皮肤擦伤,最常见的皮肤受压发生红斑的部位为胫骨前、股骨大转子、骶部、腹部和足背,这些主要与绑带固定有关。在重度骨质疏松患者中,不恰当的操作可能会导致骨折[20]。
4.3 下肢康复机器人的安全性
下肢康复机器人治疗时涉及设备、康复治疗师和患者的多方交互,在这“人-机器人-环境”复杂的人因系统中,首要任务仍然是保障患者的安全,提升人机交互的安全性。影响下肢康复机器人的使用安全性影响因素较多,如系统自身的稳定性、康复训练任务、运动和力的柔顺控制策略、设备类型、患者疾病种类及残存功能等因素[21]。通常需要通过监测使用过程中不良反应的发生来评估安全性。不良反应的严重程度分为轻、中和重度。① 轻度:事件明显,但容易容忍,无须进行医疗干预,治疗不必中断或只需短暂休息(如轻微不适、皮肤发红);② 中度:事件干扰活动或治疗,但可以通过简单的措施进行管理,无长期影响(如无并发症的皮肤损伤);③ 重度:事件导致能力丧失,需要医疗护理/治疗,无法继续正常治疗(如骨折、有并发症的皮肤损伤等)[22-23]。
在治疗过程中,文献报道的最常见不良反应为皮肤损伤,包括皮肤发红、损伤、青肿、皮肤擦伤、血疱、擦痛(保护带带来的不适)等,其他已有文献报道的不良反应还包括直立性低血压、疲劳(如上肢疲劳等)、疼痛(如腰背痛、关节疼痛、肌肉疼痛等)、跌倒,其他如恐惧、头晕、泌尿系感染、距骨骨折、跟骨骨折、严重膝过伸等[24-25]。
除器械相关性不良事件外,还需关注器械故障(未导致任何不良事件)。常见的故障类型与传感器连接、功能性织物柱和底层衬垫可用性有关,这些故障包括与设备错误消息和警报以及蓝牙连接相关的问题[26]。此外,还必须考虑旁观者和其他类型用户的风险。
共识建议:按照疾病种类及患者残存功能等,选择适宜的下肢康复机器人类型[27-29]。① 通过监测不良反应的发生来评估下肢康复机器人治疗的安全性;② 按照不良反应的严重程度进行分类处理;③ 由经过培训取得合格证的康复治疗师进行操作;④ 除了患者使用下肢康复机器人的风险外,必须考虑康复治疗师等其他类型用户和旁观者的风险。
5 下肢康复机器人临床应用推荐
5.1 偏 瘫
偏瘫是脑损伤患者常见后遗症之一,运动功能障碍尤其下肢运动障碍严重影响患者的生活质量和身心健康。因此采取有效措施恢复偏瘫患者下肢运动功能,对于改善患者的生活质量具有重要意义。随着康复医学技术不断提高,下肢康复机器人被广泛运用于偏瘫患者的临床康复治疗中。经研究证明,下肢康复机器人作为一种新型康复治疗手段,其核心治疗理念是可选择性地对运动功能低下的肌肉进行刺激,使得这类肌肉进行周期性的运动,增强其力量、耐力以及肌群运动的协调性,从而实现高水平的功能训练[30]。但移动助行式下肢康复机器人的康复训练效果是否优于常规康复训练,需进一步的临床试验加以验证。
5.1.1 下肢康复机器人与常规康复相结合进行康复训练 多项随机对照试验证实下肢康复机器人对偏瘫患者下肢运动功能、平衡功能、步行功能及转移能力有改善作用[31-43]。1项纳入50例慢性脑卒中患者的随机单盲对照试验表明,与功能性步态训练相比,使用外骨骼式下肢康复机器人辅助步态训练(持续6~8 周,累计治疗18 次)可提高慢性卒中患者的步行速度,改善步行耐力以及增加股直肌皮质运动兴奋性[44]。另1 项纳入60 例脑卒中偏瘫患者的随机对照试验同样显示,下肢外骨骼康复机器人辅助常规康复治疗(每天1次,每周5次,连续4周)比减重支持训练系统结合常规康复治疗能更有效地改善脑卒中偏瘫患者步行稳定性、步行速度及步行耐力[8]。1 项为期3 周的临床试验发现,与常规康复训练相比,下肢外骨骼康复机器人辅助治疗(每周3 次,连续3 周)更有利于亚急性脑卒中后偏瘫患者肌肉激活的时序协同作用[45]。而另1 项多中心、非劣效、随机对照试验表明,外骨骼式下肢康复机器人(每天2次,每周5 d,连续4周)可改善脑卒中后偏瘫患者的运动功能,但效果并不比传统康复训练好[46]。综合目前证据,下肢康复机器人与常规康复训练相结合进行康复训练可改善脑卒中后偏瘫患者的运动功能,但下肢康复机器人的康复训练效果是否优于常规康复训练,需进一步的临床试验验证。(证据等级:高级;推荐级别:强推荐)
5.1.2 下肢康复机器人结合多种治疗方式 1 项纳入192 例急性脑卒中患者的随机单盲对照试验表明,相较于训练强度相匹配的常规康复治疗或强化下肢运动训练,使用外骨骼式下肢康复机器人联合虚拟现实(virtual reality,VR)的综合辅助步态训练系统,进行每天1次、每周3次、连续4周的康复训练后,提高了急性脑卒中患者步行速度及步态时相对称性,并减少了步行周期持续时间[47]。1 项纳入了86 例卒中患者的临床随机对照试验表明,VR 结合固定减重式下肢外骨骼机器人(每天2次,持续28 d)可改善患者平衡能力,提升下肢运动功能和步行能力,其效果优于单纯下肢康复机器人康复训练[48]。COMINO-SUÁREZ 等[49]纳入了10 项随机对照试验进行荟萃分析表明,经颅直流电刺激(transcranial direct current stimulation,tDCS)与下肢康复机器人联合治疗在下肢运动功能中观察到辅助康复的潜在效果。另1 项纳入了28 例亚急性脑卒中患者的临床随机对照试验表明,与无脑机接口控制的对照组相比,使用脑机接口控制的下肢康复机器人(每天1 次,每周6 d,连续4 周)可减少运动诱发电位潜伏期,增强下肢运动功能[50]。下肢康复机器人结合多种治疗方式如VR、tDCS 等联合康复训练更有利于卒中患者的步态康复。(证据等级:高级;推荐级别:强推荐)
5.2 截 瘫
胸腰部脊髓损伤(spinal cord injury,SCI)通常会导致损伤平面以下躯干、下肢不可逆的运动和感觉障碍,即截瘫。截瘫患者损伤平面以下肌肉无力或瘫痪、萎缩、感觉功能障碍和自主神经障碍,严重影响其行走功能,此外,痉挛和疼痛也是SCI影响运动和生活质量的因素之一。改善疼痛、痉挛和行走能力的康复治疗一直是临床医生面临的挑战。针对截瘫患者的机器人辅助步态训练(robot assisted gait training,RAGT)在脊髓损伤康复领域的应用越来越广泛,可单独应用于下肢肌力0 级的患者进行步行训练,因为这种训练不受个人肌肉无力程度水平的限制。RAGT 提供重复性和功能导向性任务训练,可诱导感觉运动皮层(S1、S2)和小脑区域的更大激活。有研究显示,RAGT 可部分改善患者步行耐力、步行独立性、下肢肌肉力量并降低其痉挛程度[51]。除了针对特定任务的训练外,RAGT 还为下肢提供本体感受输入,根据闸门控制理论,大纤维激活能够阻断引起疼痛和痉挛的有害小纤维传入。
5.2.1 下肢康复机器人训练改善不完全性截瘫患者步行功能 1 项纳入10 项试验,涉及502 例非完全性脊髓损伤患者的Meta 分析显示,下肢康复机器人辅助步态训练组在步行距离、腿部力量、活动能力和独立性方面比传统训练组有显著改善[51]。1 项纳入15 例T10以下水平脊髓损伤受试者的观察研究显示,进行外骨骼机器人辅助下的平地步行及上下台阶训练(每周6 次,连续8 周),可改善脊髓损伤后亚急性期运动不完全性损伤患者的步态,同时可改善静息态脑网络间的功能连接[52]。1 项多中心前瞻性观察性队列研究纳入32例患者,使用动力外骨骼康复机器人进行每周3 次、共计8 周的步行训练,训练后患者的步行速度和独立性较前有改善[53]。另1 项随机对照研究显示,对于慢性期不完全性脊髓损伤患者,下肢外骨骼康复机器人步行训练(每周3 次,连续12 周,共计36 次)可改善其从家至社区间的步行速度[54]。有学者将ASIA 分级为C、D 级的脊髓损伤患者采用下肢步行康复机器人训练12周(每天1 次,每周5 d),患者步行速度及距离明显优于常规训练[55]。而另1 项随机对照研究却显示,该治疗对于改善患者下肢运动功能无益,这可能与患者的病程有关,病程越长,其治疗效果越差[56]。(证据等级:中-高级;推荐级别:强推荐)
5.2.2 下肢康复机器人训练提高截瘫患者心肺功能 1 项国内单中心单盲随机对照研究,纳入18例胸腰段脊髓损伤患者进行下肢外骨骼康复机器人训练,每周4 d,进行4周共16次训练,训练结束时患者用力肺活量(forced vital capacity,FVC)、用力肺活量占预计值比例(FVC%)及第1 秒呼气量(forced expiratory volume in the first second,FEV1)明显改善[57]。另1 项代谢性研究表明,完全性SCI 患者使用下肢外骨骼康复机器人辅助行走时的心肺和代谢需求与中等强度的活动一致[58]。(证据等级:低-中级;推荐级别:强推荐)
5.2.3 下肢痉挛性截瘫可进行下肢康复机器人训练 1 项纳入18 项随机对照研究的Meta 分析发现,RAGT 可改善患者下肢痉挛状态及由于疼痛所导致的下肢运动功能障碍[59]。(证据等级:中级;推荐级别:强推荐)
5.2.4 下肢康复机器人训练提高截瘫患者下尿路功能 1项纳入6例受试者的观察性研究发现,经每次45 min、每周3 次、连续12 周、共36 次的下肢外骨骼康复机器人治疗后,脊髓损伤患者盆底肌功能活性有所提高,而下尿路功能无明显改善[60]。(证据等级:低级;推荐级别:弱推荐)
5.2.5 下肢康复机器人训练提高截瘫患者平衡功能 1项Meta分析认为下肢康复机器人训练尚无充分证据证实其对于改善患者平衡功能有益[61]。仅有个案报道,在C7~T4的完全性脊髓损伤患者中,2 种不同类型下肢外骨骼康复机器人(平地上训练和平板上训练)在患者坐位平衡改善方面存在差异[62]。(证据等级:低-中级;推荐级别:弱推荐)
5.3 骨关节疾病
骨关节疾病的保守治疗和术后康复是骨科康复领域的热点问题之一。身体活动与肢体运动是针对骨关节疾病康复的核心,但骨关节疾病的患者往往难以维持较长足量的运动,因此需要更好的方法来维持这一人群的身体功能和健康状态,为延缓疾病进程、改善功能障碍打下基础。虽然传统的康复治疗手段能够在一定程度上改善患者的疼痛程度、关节活动度及步态障碍等,但也存在着耗时耗能和康复过程中的疼痛管理等问题。相关研究表明,下肢康复机器人训练能够缓解上述问题。目前,下肢康复机器人主要应用于骨关节疾病领域中的全膝关节置换术(total knee arthroplasty,TKA)后、全髋关节置换术后和骨关节炎等,其中以TKA 应用最为广泛。
5.3.1 全膝关节置换术 目前已有研究表明,TKA后患者可接受下肢康复机器人治疗,表现在有效改善患者的步行能力、关节活动范围、下肢肌肉力量以及康复进程中的疼痛程度等。FUKAYA 等[63]将18 例TKA 后患者(共19 膝)随机分为试验组和对照组,前者9 例(10 膝),后者9 例(9 膝),通过对比2 周(共计10 次)混合辅助下肢康复机器人与常规康复治疗,指出下肢康复机器人训练增加了术后早期行走时膝关节和髋关节的活动能力,并通过增加步长提高患者的行走能力。KOTANI 等[64]通过对比2 周(每天1 次,每周5 d)混合辅助下肢康复机器人训练与关节活动过度训练,指出下肢康复机器人训练可使患者能够进行无痛的主动运动,促进膝关节功能的恢复,改善关节活动度和疼痛。TANAKA 等[65]通过对比8周混合辅助下肢康复机器人与常规康复治疗,指出下肢康复机器人训练可提高TKA 后8 周的步行能力、关节活动度和肌肉力量。YOSHIOKA等[66]通过对比2周混合辅助下肢康复机器人与常规康复训练,指出下肢康复机器人训练可改善膝关节伸展活动度,避免疼痛。上述研究中,均未发现下肢康复机器人相关不良事件。LI等[67]通过对比2周的外骨骼机器人训练及常规一对一康复治疗(每天2次,每周5 d,连续2周),指出下肢康复机器人辅助康复训练可更有效地提高TKA 后患者的膝关节本体感觉和稳定性。研究表明下肢康复机器人可以改善患者的步态以及其他症状,提高其行走速度,延长步行距离。蔡立柏等[68]通过对比外骨骼康复机器人与常规人工辅助康复训练(每天1次,连续7 d),指出机器人训练可明显改善膝关节活动度、膝关节评分以及改良Barthel 指数评分,提示外骨骼机器人训练在改善膝关节功能障碍的同时提高了患者的日常生活活动能力。(证据等级:中级;推荐级别:强推荐)
5.3.2 全髋关节置换术 目前国内外应用外骨骼机器人治疗全髋关节置换术后研究较少。但部分研究证实外骨骼机器人应用于全髋关节置换术后,患者在改善髋关节功能性评分和活动范围方面呈现较好的效果。SETOGUCHI 等[69]将16例全髋关节置换术后的患者随机分为试验组和对照组,每组各8例。通过对比3周机器人训练与常规康复训练,指出外骨骼机器人训练可改善髋关节功能性评分和髋关节活动范围,证明了外骨骼机器人训练对全髋关节置换术后的患者具有积极的康复效果,但目前相关研究较为匮乏,还需更多的高质量研究进一步加以佐证。(证据等级:中-低级;推荐级别:弱推荐)5.3.3 膝关节骨关节炎保守治疗 对于高龄或手术条件欠佳的具有膝关节骨关节炎的人群,保守治疗是医生建议的首选方法。但可能因膝关节骨关节炎患者往往伴随骨质相关疾病,应用外骨骼机器人康复时损伤风险较高,到目前为止相关研究较少。MCGIBBON 等[70]将24 例膝关节骨关节炎患者随机分为试验组和对照组,前者11 例,后者13 例,分别给予康复机器人训练或常规康复治疗,从而比较外骨骼机器人训练对膝关节骨关节炎的治疗效果。研究结果指出机器人训练可显著减轻患者膝关节疼痛程度,并且提高患者对爬梯等运动的耐受能力。即便如此,由于相关临床研究的缺乏,目前针对外骨骼机器人应用于膝关节骨关节炎的康复效果还需进一步证实。(证据等级:中-低级;推荐级别:弱推荐)
5.4 儿童疾病
下肢康复机器人被用于多种儿童疾病的康复治疗。儿童身心发育尚未成熟,主动参与康复训练的意识较差,且过度依赖康复治疗师,难以充分调动其潜能,而下肢康复机器人的应用填补了儿童下肢康复治疗的缺口[71],也被证明有益于脑瘫、脊髓性肌萎缩症、脑损伤患儿的下肢功能、粗大运动、步态的改善[72-75]。
5.4.1 下肢康复机器人辅助步态训练 WU 等[76]的随机对照试验发现,每周3次、每次30~40 min、持续6 周的固定减重式下肢机器人(三维电缆驱动机器人步态训练系统,辅助力作用于骨盆和腿部)结合跑步机训练,与单纯跑步机训练相比,有益于改善4~16 岁粗大运动功能分级系统(gross motor function classification system,GMFCS)Ⅰ~Ⅳ级的脑瘫患儿的步行速度和6 min 步行距离。在干预过程中,三维电缆驱动机器人步态训练系统在摆动相初期、中期对患儿的腿部施加辅助力以促进腿部摆动,峰值力为体质量的4%~5%;在承重反应期和支撑相中期向骨盆内侧方向施加辅助力以促进体质量转移,峰值力为体质量的0%~9%。
WALLARD 等[77]的随机对照试验发现,与对照组(被动运动、平衡姿势训练)相比,每周5 次、每次10~15 min、持续4 周的固定减重式下肢康复机器人辅助下步态训练可显著改善矢状面、冠状面的全身运动学参数和粗大运动功能评定量表-66 项中D 区和E 区评分。固定减重式下肢康复机器人参数基于患儿肢体长度、下肢活动范围、肌张力和体质量进行设置。减重辅助力从体质量的70%逐渐减少到40%;步行速度设定从0.7 km/h 逐渐提高至1.4 km/h。(证据等级:中级;推荐级别:强推荐)
5.4.2 下肢康复机器人关节活动训练 SUKALMOULTON等[78]的1 项队列研究报道了28 名踝关节活动障碍的GMFCSⅠ~Ⅲ级的脑瘫患儿进行为期6 周、每周2 次、每次30 min 踝关节末端牵引式下肢机器人训练(30 min 踝关节末端牵引式下肢机器人训练包括10 min 被动牵伸、10 min 主动辅助运动和10 min主动或主动抗阻运动),结合45 min功能性运动活动训练后,ICF 的身体结构和功能维度得分显著增加,踝关节被动背屈活动范围显著改善,功能性活动能力提升。
LERNER 等[79]发现基于膝-踝-足矫形器的移动助行式动力下肢外骨骼机器人可在不减少骨骼肌活动的前提下改善脑瘫患儿膝关节的伸展、纠正尖足步态。LEE 等[80]使用为期6 周的智能踝/膝关节末端牵引式牵伸下肢机器人结合新型离轴椭圆机神经肌肉控制训练器对8 例14~18 岁痉挛型双瘫患儿进行训练,结果显示训练后患儿步态功能、膝关节活动度、肌张力有所改善。(证据等级:低级;推荐级别:弱推荐)
5.4.3 下肢康复机器人辅助步态训练联合运动疗法 BERETTA等[74]纳入23 例获得性脑损伤的患儿接受固定减重式下肢康复机器人辅助步态训练联合运动疗法,干预后GMFM 在站立和行走2 个维度上均有显著改善,步行速度和步幅显著增加,整个步态周期中髋关节活动度增加。BERETTA 等[81]的另1 项研究对获得性脑损伤导致偏瘫的患儿进行固定减重式下肢康复机器人辅助步态训练联合运动疗法,结果显示该方法能显著改善双侧髋、膝关节活动度。张会春等[82]选取60 名手足口病恢复期合并下肢瘫痪的患儿接受机器人辅助步行训练联合运动疗法,结果显示干预6 周后,髋、膝关节活动度较干预前显著提高,且显著高于常规康复训练组。YAZICI等[83]通过前瞻性对照研究发现,与持续12周、每周3 次的单纯常规物理治疗相比,常规物理治疗结合30 min 末端踏板式站立式下肢机器人训练更能显著改善5~12 岁GMFCS Ⅰ~Ⅱ级的脑瘫患儿的步行速度、耐力、外周氧饱和度、平衡能力和功能表现。末端踏板式站立式下肢机器人训练是一种有氧的主动步行训练,目标心率为最大心率的55%~75%,训练过程包括低强度的5 min 热身、缓和运动(最大心率的30%~40%)和快走20 min(最大心率的55%~75%)。(证据等级:中级;推荐级别:强推荐)
5.5 其他系统疾病
帕金森病、阿尔茨海默病、多发性硬化症、脊髓性肌萎缩症等神经系统退行性病变引起的活动受限、认知障碍、跌倒与步态失常对患者的日常生活能力产生的极大影响。国外已证明,对于平衡及运动功能障碍的帕金森病患者,需要给予特异性的物理治疗(A级证据,英国国家卫生与临床优化研究所指南)[84]。下肢康复机器人在步态训练期间的足趾离地阶段提供听觉提示,以提高步态节奏。此外,当扭矩超过预设的目标范围时,机器人通过在屏幕上显示警告消息来提供视觉反馈,从而引起主动髋关节屈曲等形式改善患者的异常步态、平衡能力等,进而提高患者的运动功能水平,延缓病情进展,增强社会参与能力,改善生活质量。Meta 分析表明,使用下肢康复机器人参与运动训练不仅可以有效地提高阿尔茨海默病患者的步长、步行速度、平衡能力、运动功能和生活质量,规律适当的运动还可改善阿尔茨海默病患者的认知功能,具有一定程度延缓病情进展的作用[85-89]。1 项临床随机对照试验提示,对于伴有痉挛的多发性硬化症患者,相比于常规康复训练组,在常规康复训练的基础上进行4 周的机器人辅助下步态训练,可显著改善患者的痉挛程度和残疾水平[90]。Meta分析表明,使用RAGT可明显改善多发性硬化症患者步态及平衡功能,提高患者步行能力,RAGT 在不增加疲劳的前提下,为患者提供了高强度的训练模式,可以作为一种安全有效的步行训练方式[91-92]。在脊髓性肌萎缩症的治疗方面,Meta 分析提示没有充足的证据表明RAGT治疗儿童脊髓性肌萎缩症的有效性[93],然而,CUMPLIDO 等[94]使用步态外骨骼机器人对脊髓性肌萎缩症患者进行9次治疗,每次60 min,患者的肌力及关节度得到明显改善。除此之外,各种慢性疾病如慢性阻塞性肺疾病、慢性心力衰竭、冠心病等导致患者心肺功能下降,从而致使患者运动能力下降、生活质量受损。运动训练对慢性阻塞性肺疾病的优势已得到充分证实,并且作为协调康复计划的一部分,已被证明可以改善运动耐力和生活质量[95]。然而当慢性病患者同时合并肌肉力量下降时可能会限制其进行足够强度和相对较长时间的治疗。1项系统综述表明,借助RAGT 行走时消耗的能量和心肺负荷会更少,因此对于慢性病所致的心肺功能下降的患者,在制定运动处方时可考虑将RAGT 作为一种辅助运动方式[96]。相比传统的跑步机训练,下肢康复机器人所提供的RAGT 可以更好地配合运动处方的制定,提供一种更加稳定和安全的康复训练方式[97-98]。(证据等级:中-高级;推荐等级:强推荐)
6 小结与展望
下肢康复机器人在节省人力资源、丰富训练内容和形式、功能评定量化等方面做出了有益的尝试,在脑卒中、脊髓损伤、骨科、儿科以及其他神经系统疾病等的下肢功能障碍中发挥着重要作用,弥补物理治疗师的缺口及体力需求。然而,新事物不会是完美的,即使再先进的机器人也可能存在硬件或软件缺陷,甚至在面对具体患者时,由康复机器人执行的训练水平也未必超过治疗师的训练水平。但随着康复医学的发展和相关技术的进步,医工结合的深入,下肢康复机器人技术将越来越多地造福于神经系统和肌肉骨骼系统以及老龄化社会所带来的多种疾病导致的下肢功能障碍及平衡障碍患者。未来,康复机器人将会向低成本、高效率、智能化与多功能化的方向继续推进,以贴近患者的日常生活状态,柔性、轻量化设计为主线,增加趣味性、互动性,提高患者生活及工作能力。同时,智能人机交互、个性化诊疗、虚拟现实、脑机接口等技术的应用也将成为康复机器人发展的新兴热点,开发智能化、家居化远程指导的康复机器人必然会带动我国康复产业发展实现质的飞跃。本次专家共识也会逐渐完善规范,适用范围标准等逐渐更新。
本共识专家组成员(按姓氏拼音顺序排列):
牵头专家:张立新(中国医科大学附属盛京医院)
执笔专家:白定群(重庆医科大学附属第一医院),白玉龙(复旦大学附属华山医院),陈文华(上海交通大学医学院附属第一人民医院),陈艳(广州医科大学附属第二医院),杜青(上海交通大学医学院附属新华医院),范茂华(广州医科大学附属第二医院),何红晨(四川大学华西医院),黄丽萍(解放军总医院第一医学中心),贾杰(复旦大学附属华山医院),李建华(浙江大学附属邵逸夫医院),李磊(广东中新智能康复研究院),潘钰(清华大学附属北京清华长庚医院),苏敏(苏州大学康复研究所/苏州大学附属独墅湖医院),王宏图(天津市环湖医院),尹勇(云南大学附属医院),张弼(中国科学院沈阳自动化研究所)
审稿专家:陈卓铭(暨南大学附属第一医院),陆志国(东北大学),王睦雄(国家辅助器具华南区域中心),王宁华(北京大学第一医院),王强(青岛大学附属医院),赵新刚(中国科学院沈阳自动化研究所),周鹏(天津大学)
编写秘书:赵利娜,韩璇,欧建林,孙师
利益冲突:所有作者均声明不存在利益冲突