结肠憩室合并结肠肿瘤临床特征分析
钱 雪, 董智瑀, 陈 莹, 孙会会, 姜元喜, 许树长
(1. 同济大学医学院,上海 200092; 2. 同济大学附属同济医院消化内科,上海 200065)
结肠肿瘤是一类严重危害人类健康的癌症[1-2],结肠憩室和结肠肿瘤之间具有某些共同的危险因素,如年龄增大[3-5]、饮食结构[6-7]、生活方式[6,8]、肥胖[5,9]和吸烟[10-11]等。然而,在不同地区和种族的研究中,结肠憩室与结直肠肿瘤之间的相关性存在争议。此外,针对结肠憩室对结肠息肉的不典型增生风险的影响的研究较少。
本研究旨在通过回顾性分析,探讨结肠憩室与结直肠肿瘤病变之间的关系,并进一步研究憩室的存在是否会增加位于相同结肠段的息肉的风险。
1 材料与方法
1.1 一般资料
回顾性分析2012年1月—2019年7月于同济大学附属同济医院首次接受结肠镜检查的63 417例患者。临床资料包括年龄、性别、镇静剂使用情况、肠道准备质量、息肉检出情况等。排除标准包括结肠切除史,不完全结肠镜检查者和肠道准备不良者。完整的结肠镜检查定义为盲肠插管并鉴别回盲瓣[12]。内镜医师进镜至回盲部,边退镜边观察,记录结直肠息肉的具体数量、大小、类型和解剖位置,切除并送病理科检验。在手术过程中,内镜医师使用波士顿肠道准备量表(BBPS)[13]评估每段结肠(右、横结肠和左结肠)的肠道准备质量。良好的肠道准备定义为总BBPS评分≥6,结肠各段BBPS评分≥2。结肠憩室被定义为在结肠的任何部位存在1个或多个憩室[14]。本研究已通过医院伦理审核(批件号: K-2021-022)。
1.2 观察指标
本研究观察指标是非肿瘤性息肉和肿瘤性病变,包括腺瘤,进展期腺瘤,锯齿状病变(无蒂锯齿状腺瘤/息肉和传统锯齿状腺瘤)和结肠癌。具体分型根据息肉病理组织学特征得出。进展期腺瘤定义为具有绒毛组织学、高度不典型增生或直径≥1 cm的腺瘤[15]。为研究不同结肠段的憩室对肿瘤病变的影响,根据结肠憩室位置将憩室患者分为以下3组: 近端结肠憩室患者;远端结肠憩室患者;同时存在近端和远端结肠憩室的患者。为进一步探讨憩室数量与肿瘤病变的关系,根据憩室数量(1-2和≥3)将患者分为2组,并以憩室数量作为变量进行趋势分析。根据息肉位置将息肉患者分为近端息肉组和远端息肉组,分别分析两组患者的不同位置的憩室对息肉不典型增生的影响。
1.3 统计学处理

2 结 果
2.1 基线特征
2012年1月—2019年7月的63 417例结肠镜检查中,首次结肠镜检查且肠道准备良好共46 859例,符合纳入标准,其中1 616例结肠镜检查发现结肠憩室。结肠憩室患者中男性比例高(55.7%vs48.5%,P<0.001)且年龄大[(60.94±12.87)岁vs(53.69±14.53)岁,P<0.001)]。憩室患者的息肉检出率,腺瘤检出率和进展期腺瘤检出率均显著高于无结肠憩室患者(息肉: 43.4%vs30.5%,P<0.001;腺瘤: 27.7%vs18.9%,P<0.001;进展期腺瘤: 11.9%vs8.6%,P<0.001)。然而,两组患者之间的锯齿状病变和结肠癌检出率差异无统计学意义(锯齿状病变: 1.6%vs1.1%,P=0.071;结肠癌: 3.0%vs2.9%,P=0.916),见图1、表1。

表1 憩室患者和无憩室患者一般资料比较

图1 流程图
2.2 结肠憩室与息肉、腺瘤、锯齿状病变及进展期腺瘤的关系
使用多因素Logistic回归分析结肠憩室与息肉、腺瘤、锯齿状病变和进展期腺瘤检出率之间的关系。其中,单因素Logistic回归分析显示结肠憩室与较高的息肉检出率、腺瘤检出率和进展期腺瘤检出率有关,与锯齿状病变检出率无显著相关(息肉: OR=1.75,95%CI为1.53-1.93,P<0.001;腺瘤: OR=1.65,95%CI为1.47-1.84,P<0.001;进展期腺瘤: OR=1.45,95%CI为1.24-1.69,P<0.001;锯齿状病变: OR=1.48,95%CI为0.97-2.15,P=0.055)。
在调整患者和内镜医生混杂因素后(患者因素: 年龄、性别、BBPS评分、是否麻醉;内镜医师: 是否资深(操作例数是否>200)、每日操作例数),多因素Logistic回归分析显示结肠憩室是息肉和腺瘤检出的独立危险因素,但不是锯齿状病变和进展期腺瘤检出的独立危险因素,见表2。
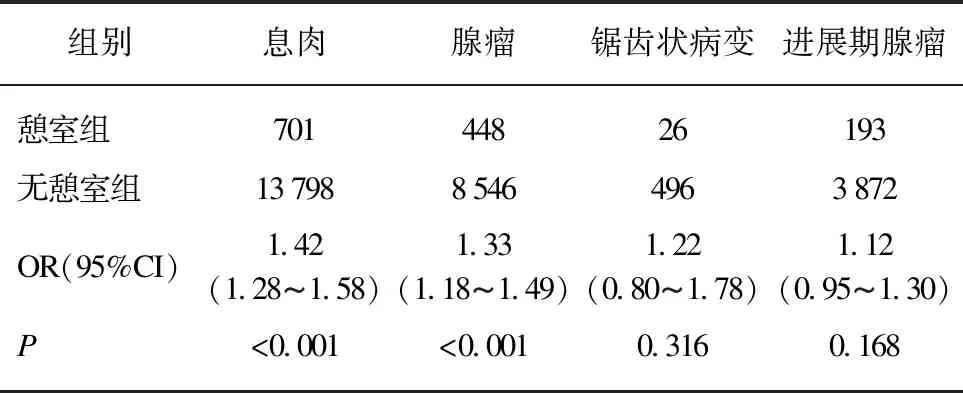
表2 憩室与息肉、腺瘤、锯齿状病变及进展期腺瘤的关系
2.3 结肠憩室的位置和数量与息肉、腺瘤、锯齿状病变及进展期腺瘤的关系
多因素Logistic回归分析显示近端、远端或双侧结肠憩室均为息肉检出(近端: OR=1.36,95%CI为1.20-1.53,P<0.001;远端: OR=1.37,95%CI为1.03-1.83,P=0.031;双侧: OR=1.79,95%CI为1.36-2.36,P<0.001)和腺瘤检出(近端: OR=1.26,95%CI为1.10-1.45,P=0.001;远端: OR=1.38,95%CI为1.01-1.86,P=0.041;双侧: OR=1.51,95%CI为1.13-2.01,P=0.005)的独立危险因素。然而,只有远端结肠憩室是进展期腺瘤检出的独立危险因素(OR=1.27,95%CI为1.04-1.54,P=0.018),见表3。
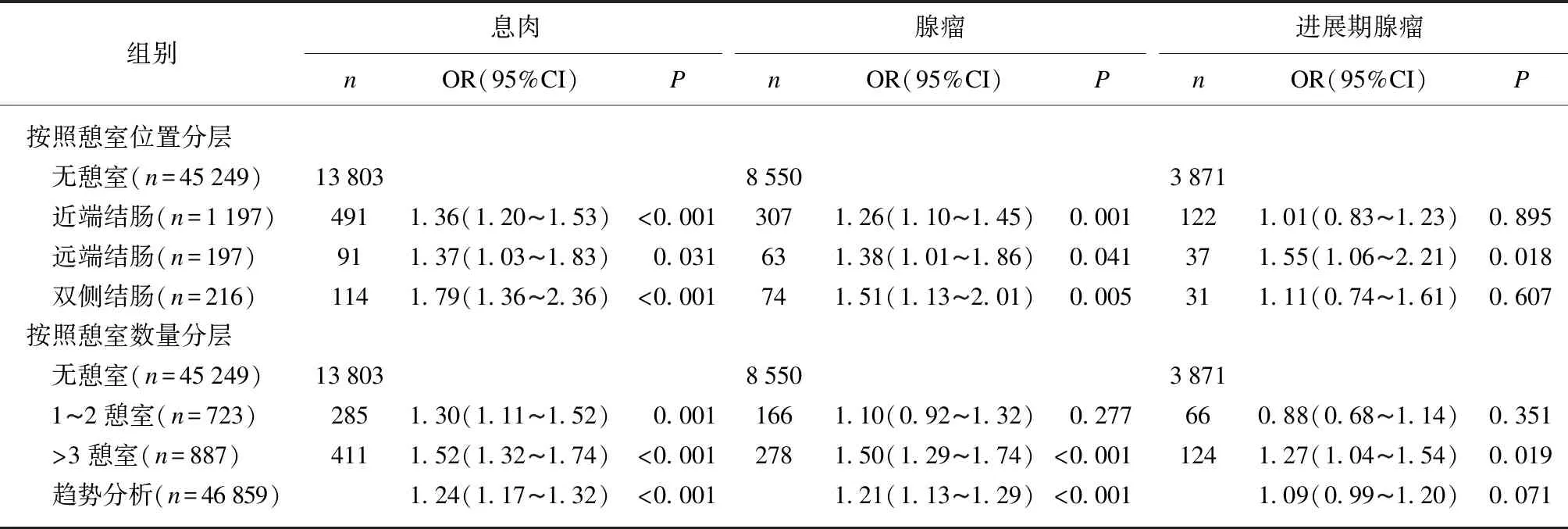
表3 根据憩室位置和数量的分层分析: 憩室与息肉、腺瘤和进展期腺瘤关系
通过研究发现,与无憩室患者相比,1-2例憩室患者和≥3例憩室患者的息肉检出率较高(1-2例: OR=1.30,95%CI为1.11-1.52,P=0.001;≥3例: OR=1.52,95%CI为1.32-1.74,P<0.001)。然而,只有当憩室数量≥3时,患者的腺瘤和进展期腺瘤检出的风险增加(腺瘤: OR=1.50,95%CI为1.29-1.74,P<0.001;进展期腺瘤: OR=1.27,95%CI为1.04-1.54,P=0.019) ,见表3。
2.4 结肠憩室与相对应肠段的结肠腺瘤、进展期腺瘤和锯齿状病变的关系
对近端息肉患者进行多因素Logistic回归分析,可以发现结肠憩室的存在反而降低了近端腺瘤检出的风险(OR=0.74,95%CI为0.61-0.91,P=0.003),但并不影响近端进展期腺瘤和锯齿状病变检出的风险(近端进展期腺瘤: OR=0.94,95%CI为0.6-1.42,P=0.78;锯齿状病变: OR=1.01,95%CI为0.57-1.66,P=0.968),相对于远端憩室和双侧结肠憩室,近端结肠憩室患者的近端腺瘤检出风险降低(OR=0.69,95%CI为0.54-0.87,P=0.002)。其次,对远端息肉患者进行多因素Logistic回归分析,发现结肠憩室并不影响远端腺瘤、远端进展期腺瘤和锯齿状病变的检出风险(远端腺瘤: OR=0.87,95%CI为0.71-1.06,P=0.162;远端进展期腺瘤: OR=0.9,95%CI为0.64-1.25,P=0.549;锯齿状病变: OR=1.21,95%CI为0.73-1.89,P=0.428),但分层分析结果显示远端憩室患者的远端腺瘤检出风险降低(OR=0.45,95%CI为0.27-0.75,P=0.002),而远端锯齿状病变的检出风险增加(OR=2.79,95%CI为1.07-6.01,P=0.018),见图2、3。

图2 根据憩室位置分层分析: 憩室与近端腺瘤、近端进展期腺瘤和近端锯齿状病变的关系

图3 根据憩室位置分层分析: 憩室与远端腺瘤、远端进展期腺瘤和远端锯齿状病变的关系
3 讨 论
结直肠癌是全世界第三大常见癌症。研究表明,结肠憩室,结直肠肿瘤性息肉和结肠癌存在一些相同的危险因素,例如吸烟[10],饮酒[10],饮食[6-7],体重指数[5,8]和肠道微生物群变化[16-17]。因此,憩室和腺瘤之间或许存在一定的致病相关性,但是相关研究结果并不一致,在西方国家,一些研究认为结肠憩室患者患结直肠腺瘤的风险较高[18],而在荷兰的一项包含4 241例结肠镜检查的研究中,并未发现结肠憩室与结直肠息肉、结肠肿瘤之间有显著的关系[19]。因此,本研究通过回顾性分析,探讨结肠憩室与结直肠肿瘤之间的关系。
在亚洲,相关的研究结果也存在争议[18,20-21],韩国和日本的研究认为,结肠憩室的存在与结直肠腺瘤和早期结肠癌有关[22-23],而一项在中国北方进行的研究显示结直肠腺瘤是女性患有结肠憩室的重要预测因子[12],但是国内的一些研究却表明结肠憩室不是结直肠腺瘤和结肠癌[24]的独立危险因素。本研究结果显示,结肠憩室患者的息肉、腺瘤和进展期腺瘤的检出率较高,多因素分析显示结肠憩室是息肉和腺瘤检出的独立危险因素,但不是锯齿状病变和进展期腺瘤检出的独立危险因素。这些结果的差异可能与种族差异和地域分布不同相关。憩室患者年龄较大且男性占比较高,这与先前的研究结果相似[14,22]。
结肠憩室患者的憩室位置分布差异很大,近端结肠憩室在亚洲国家更常见[25-27],而远端结肠憩室则在西方国家更为普遍[14]。关于憩室位置与结直肠肿瘤性病变的研究也大多来自西方国家[18],亚洲人群的这种关系仍未确定。日本的一项研究表明,只有近端结肠憩室和左侧结肠早期结肠癌之间存在着显著的相关性[22]。本研究结果提示,位于不同结肠段的憩室均明显增加患者息肉和腺瘤的检出率,但仅远端憩室与较高的进展期腺瘤检出率相关,息肉和腺瘤的检出率随着憩室数量的增加而增加。这些结果表明,在结肠任何部位的结肠憩室均与肿瘤性病变的检出有关,并提示结肠憩室可能参与了结肠肿瘤性病变的进一步发展。
为更好探究结肠憩室与结直肠肿瘤之间的关系,本研究聚焦每1个具有病理信息的息肉,探讨不同位置的结肠憩室对腺瘤、进展期腺瘤和锯齿状病变的影响。本研究结果提示憩室患者相对应结肠段的腺瘤检出风险低于无憩室患者,可以发现,憩室患者更易检出息肉和腺瘤,但憩室可能并不增加相同结肠段息肉不典型增生的风险。
本研究结果提示结肠憩室是腺瘤检出的独立危险因素,但与进展期腺瘤和锯齿状病变无关。结肠各段憩室的数量与较高的息肉和腺瘤检出率相关,但憩室并未增加同一结肠段息肉不典型增生的风险。因此在临床工作中,对于憩室患者,内镜医生需要进行更为细致的检查,而此类患者也需要定期进行结肠镜检查与随访。鉴于本研究为单中心回顾性研究,因此未来的研究需要更大规模并结合基因组学,代谢组学和憩室患者的肠道微生物群分析等方法,进一步探讨结肠憩室与肿瘤病变之间的因果关系[16]。

