性别因素对胃袖状切除术治疗肥胖及相关疾病临床结局的影响
黄晓娜,庄欢,王杰,陈丽华,伍雯,王廷峰,张鹏
1.上海市浦东医院 复旦大学附属浦东医院手术室,上海 210121;2.复旦大学附属肿瘤医院大肠外科,上海 200032;3.首都医科大学附属北京友谊医院普外科中心,北京 100050
临床实践显示,减重与代谢手术(metabolic and bariatric surgery,MBS)不仅能有效降低肥胖病人的体重,而且能改善甚至逆转肥胖相关疾病。目前临床常用的MBS方式有多种,但自从2014年以来,胃袖状切除术(sleeve gastrectomy,SG)在全世界范围内占据主导地位,主要是该手术操作相对简单,不需要进行胃肠道吻合重建,学习曲线较短,对营养成分吸收影响较少。据国际肥胖及相关疾病外科联合会(IFSO)的第7版全球年报,2022年全球范围内SG在所有MBS中占比为61%,第2位为Roux-en-Y胃旁路术(Roux-en-Y gastric bypass,RYGB),占比26%[1]。虽然肥胖的患病率性别差异不大,但MBS的性别分布失衡,接受MBS的女性人数远多于男性。根据美国住院病人抽样数据库(USISD)统计结果,在2002年至2011年之间接受MBS的所有病人中,女性占比80.7%,男性仅为19.3%[2]。大中华减重与代谢手术数据库(GC-MBD)分析显示,接受SG的病人中,女性为75.2%[3]。这可能与接受MBS的病人中,男性和女性在生理和心理方面均存在差别有关。一项基于密歇根州减重外科协作组(MBSC)数据库的分析研究结果显示,接受MBS的男性病人比女性更易获得更高的心理健康和满足感[4]。然而,MBS所带来的体重减轻及肥胖相关疾病的缓解结局,性别差异尚无定论。由于性别之间性激素水平存在差异,而性激素与代谢紊乱的特征有关,并进一步影响到MBS的临床结局,所以进一步分析并明确性别因素对MBS临床结局的影响,对于手术适应证的个性化选择具有指导意义。基于此,本研究回顾性分析了在单中心接受SG的肥胖病人术前及术后不同时期的体重和代谢相关的随访数据,以阐明中国肥胖病人接受MBS后在性别方面存在的临床结局差异。
资料与方法
一、研究对象
本研究纳入2013年5月至2018年1月在复旦大学附属浦东医院单中心首次接受腹腔镜SG治疗肥胖及相关疾病、并按计划在术后1、3、6、12个月完成完整临床随访的连续113例病人。所有病人根据性别分为两组,其中女性组73例,男性组40例,所有病人均符合中国肥胖和2型糖尿病外科治疗指南所列出的指征。本研究遵循《赫尔辛基宣言》相关规定,病人均签署知情同意书。
二、手术方法
所有SG均由同一名外科医生在腹腔镜下进行。病人在手术台上置于头高脚低的反向Trendeleburg位,建立气腹,经腹壁置入穿刺器。沿胃大弯侧游离大网膜后,将36F校准管经口插入胃中。自距离胃幽门4~5 cm处近端,应用直线切割闭合器进行SG,直至胃食管交界处,距离His角约1 cm处结束。之后,应用可吸收缝线对胃切缘进行全层连续加固缝合。去除胃校准管之后,术中应用胃镜检查袖状胃是否存在潜在切缘和胃壁漏、胃腔内出血和袖状胃狭窄等,自主操作孔取出切除胃,冲洗检查腹腔内无出血,关闭腹壁切口,术毕。术后,病人常规服用质子泵抑制剂2个月,熊去氧胆酸3个月。此外,积极推荐病人终生服用多种维生素和微量元素补充剂。
三、术后随访
病人按计划在手术后1、3、6、12个月在门诊接受随访。术后1个月的随访项目主要包括术后再教育和基本体格检查,如体重、动脉血压等。术后3、6、12个月,除了基本体格检查和术后教育外,还进行血液生化检查。术前和术后随访的临床资料包括年龄、身高、体重、体重指数(body mass index,BMI)、空腹血糖(FPG)、糖化血红蛋白(HbA1c)、血清三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、动脉收缩压(SBP)以及舒张压(DBP)。
总体重减少百分比(percentage of total weight loss,%TWL)定义为(初始体重-术后体重)/初始体重×100%;多余体重减少百分比(percentage of excess weight loss,%EWL)定义为(初始体重-术后体重)/(初始体重-目标体重)×100%,其中目标体重是对应于BMI为25 kg/m2的体重;总BMI减少百分比(percentage of total BMI loss,%TBMIL)计算公式为(初始BMI-术后BMI)/初始BMI×100%。
四、统计学方法
结 果
一、基线特征
本研究共纳入73例女性和40例男性肥胖病人。基线临床特征如表1所示:女性和男性病人手术时的中位年龄分别为31岁和29岁(P>0.05)。男性病人的身高和术前体重均显著高于女性病人(均P<0.001),且男性病人的BMI也高于女性病人(P<0.05)。73例女性病人中有35例(47.9%)术前HbA1c值超过6.5%,而男性病人有24例(60.0%)术前HbA1c值超过6.5%(P>0.05)。女性和男性病人中FPG>7.0 mmol/L的病人比例分别为35.6%和35.0%(P>0.05)。其他临床检验值包括平均HbA1c、FPG、TG、LDL-C、HDL-C、SBP和DBP在两组之间差异均无统计学意义(均P>0.05)。
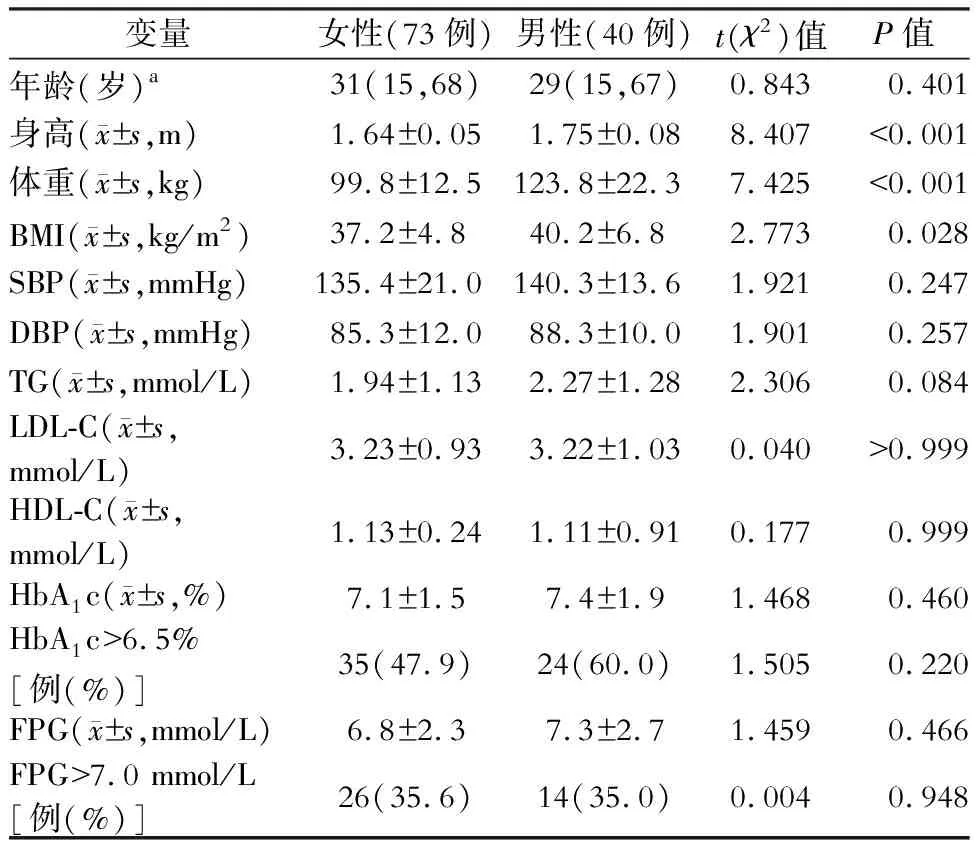
表1 113例腹腔镜胃袖状切除术病人基线资料
二、体重相关指标变化
SG术后男性和女性病人的体重均大幅下降(图1A)。在术后1、3、6、12个月的随访中,女性病人的体重从术前的(99.8±12.5) kg分别降至(87.2±12.2)、(79.5±11.2)、(73.9±10.9)、(69.7±10.1) kg,男性病人的体重从术前的(123.8±22.3) kg降至(107.2±20.9)、(97.2±18.5)、(89.9±16.4)、(83.7±14.8) kg。尽管男性病人在手术前和术后各时间点随访时体重均高于女性,但在所有随访时间点,两组之间的%EWL和%TWL差异均无统计学意义(均P>0.05)。在术后12个月随访时,女性和男性病人的%EWL分别为(106.5±24.5)%和(95.1±35.4)%(图1B),而%TWL分别为(29.6±7.0)%和(31.8±8.7)%(图1C)。图1D所示,尽管男性病人术前的BMI高于女性(P<0.05),但两组病人术后各时间点的BMI差异均无统计学意义(均P>0.05)。在1、3、6、12个月的随访中,女性病人的BMI分别为(33.0±4.6)、(30.1±4.1)、(27.9±4.2)、(26.3±3.9) kg/m2,男性病人的BMI则分别为(35.1±6.1)、(31.8±5.3)、(29.4±4.6)、(27.2±4.3) kg/m2。然而,术后6个月时BMI较术前基线的下降程度,男性病人多于女性[(10.8±3.5)kg/m2比(9.3±2.1) kg/m2,P<0.05],术后第12个月随访也如此[(13.0±5.1) kg/m2比(10.9±3.1) kg/m2,P<0.001](图1E)。此外,在术后12个月时,男性病人的%TBMIL也显著高于女性[(31.6±9.5)%比(29.0±6.4)%,P<0.05](图1F)。

注:aP<0.001,bP<0.05。
三、血糖相关指标变化
如图2A和2B所示,在SG术后的前3个月,女性与男性病人的FPG和HbA1c即从基线开始急剧下降,并在第3个月至第12个月保持不变。术前和术后3、6、12个月,女性和男性病人的FPG分别为(6.8±2.3) mmol/L比(7.3±2.7)mmol/L、(5.4±0.8) mmol/L比(5.7±1.7)mmol/L、(5.3±0.8) mmol/L比(5.6±1.2)mmol/L、(5.3±0.6) mmol/L比(5.5±1.2) mmol/L;术前和术后3、6、12个月,HbA1c分别为(7.1±1.5)%比(7.4±1.9)%、(5.8±0.5)%比(5.7±0.7)%、(5.7±0.5)%比(5.9±1.5)%和(5.7±0.5)%比(5.7±1.0)%。女性和男性病人之间各时间点的FPG和HbA1c差异均无统计学意义(均P>0.05)。在术前基线时FPG>7.0 mmol/L的26例女性和14例男性病人中,22例(84.6%)女性和12例(85.7%)男性病人在12个月的随访中FPG水平≤7.0 mmol/L。此外,在基线时HbA1c>6.5%的35例女性和24例男性病人中,28例(80.0%)女性和19例(79.2%)男性病人的HbA1c≤6.5%。
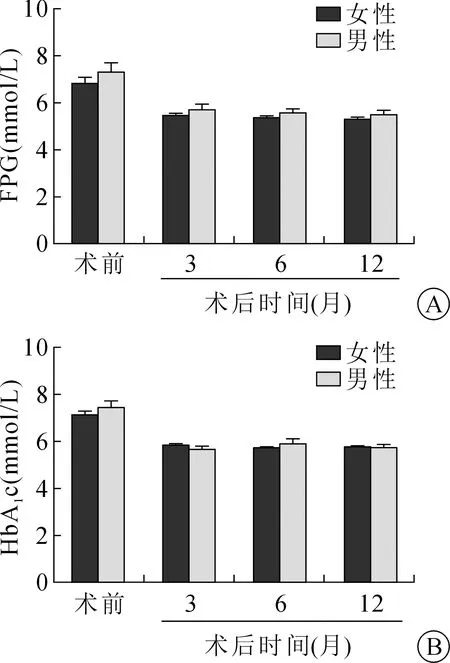
注:以上两指标性别之间差异均无统计学意义。
四、血脂相关指标变化
女性和男性病人血脂相关指标在SG术后不同时间的变化情况如图3所示。术后,所有病人的TG和LDL-C均呈下降趋势,而HDL-C呈上升趋势。女性和男性病人组之间在术前及术后各随访时间点差异均无统计学意义(均P>0.05)。SG术后,两组病人TG水平均迅速下降,并在术后长期维持(图3A)。女性和男性病人在随访3、6、12个月时的空腹TG水平分别为(1.34±0.51) mmol/L比(1.33±0.54) mmol/L、(1.20±0.41) mmol/L比(1.11±0.43) mmol/L、(1.14±0.57) mmol/L比(1.10±0.48) mmol/L,差异均无统计学意义(均P>0.05);LDL-C水平则缓慢持续下降,女性和男性组在术前及术后3、6、12个月分别为(3.23±0.93) mmol/L比(3.22±1.03) mmol/L、(3.15±0.79) mmol/L比(3.10±0.91) mmol/L、(2.92±0.84) mmol/L比(2.97±0.88) mmol/L、(2.76±1.00) mmol/L比(2.80±0.88) mmol/L,差异均无统计学意义(均P>0.05)(图3B)。相反,女性病人在手术后HDL-C即开始逐渐升高,但男性病人直到术后3个月才出现HDL-C逐渐升高(图3C)。女性和男性病人在术前和术后3、6、12个月的空腹HDL-C水平分别为(1.13±0.24) mmol/L比(1.11±0.91) mmol/L、(1.22±0.18) mmol/L比(1.07±0.17) mmol/L、(1.28±0.20) mmol/L比(1.16±0.20) mmol/L、(1.35±0.27) mmol/L比(1.28±0.22) mmol/L,各个时间点,组间差异均无统计学意义(均P>0.05)。
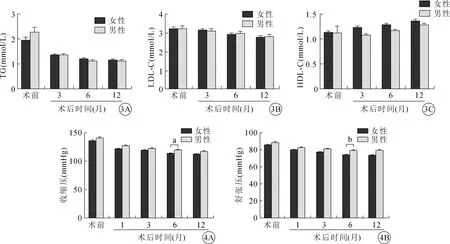
注: aP<0.05,bP<0.01;1 mmHg=0.133 kPa。
五、动脉血压
如图4A所示,SG术后男性和女性病人组SBP和DBP均持续性下降。在术后各个随访时间点,女性和男性病人之间差异均无统计学意义(均P<0.05)。术前男性和女性的平均SBP分别为135.4、140.3 mmHg,术后1个月降至121.1、126.6 mmHg(组间P>0.05),3个月降至118.5、121.4 mmHg(P>0.05),6个月降至113.1、119.1 mmHg(P<0.05),12个月降至111.8、116.0 mmHg(P=0.05)。在术后1、3、6、12个月的随访中,女性和男性病人的平均DBP分别为79.4 mmHg和82.3 mmHg(P>0.05)、77.2 mmHg和80.8 mmHg(P>0.05)、74.0 mmHg和79.1 mmHg(P<0.01)以及73.4 mmHg和79.4 mmHg(P<0.01)(图4B)。
讨 论
本研究比较了女性和男性肥胖病人接受SG后临床结局的差异。除了男性病人的身高、基线体重和BMI高于女性外,其他基线特征,包括2型糖尿病(type 2 diabetes mellitus,T2DM)比例、FPG、HbA1c、血脂和血压,在性别组之间具有可比性。SG可有效减轻体重,改善高血糖、血脂异常和高血压,男性病人在SG术后6~12个月BMI绝对值的降低和%TBMIL的减少程度均优于女性,然而,%EWL和%TWL在性别组之间差异均无统计学意义(均P>0.05),血糖和血脂改善差异亦无统计学意义。SG术后,尤其是术后6、12个月时,女性病人的DBP显著性比男性低,但并未达到低血压的程度。
一、MBS病人性别分布及特征的差异
MBS的接受度通常受到地域、社会经济和心理因素的影响,一项系统荟萃分析结果显示女性比男性更有可能接受MBS治疗,因此在接受MBS的病人中女性所占比例要大得多。在这个分析中,9项研究中有4项结果明确显示女性性别与MBS的接受度之间呈相关关系[5]。从流行病学角度来看,男性和女性人群中肥胖的患病率及分布相似,说明MBS在肥胖男性中没有得到充分采用。研究数据显示,在低收入人群,男性肥胖病人对MBS的接受度与女性病人的差距甚至更大[6]。据研究报道,73%的超重/肥胖男性对自己的健康感到满意,这使得当他们在接受MBS时,不仅肥胖的程度更加严重,而且肥胖相关疾病也更多、更加严重[7]。
几乎在全球范围内,接受MBS病人的性别分布均不均衡。例如,对美国代谢与减重外科学会质控数据库(MBSAQIP)2015-2017年的注册病例进行分析显示,共429 664例减重手术病例,仅有20.58%是男性,且男性病人年龄比女性大[(46.48±11.96)岁比(43.71±11.89)岁,P<0.001];BMI较高[(46.58±8.46) kg/m2比(45.05±7.75) kg/m2,P<0.001],肥胖相关疾病的患病率也高于女性[8]。美国外科医师学院2015-2017年的全国外科质量提升项目数据库还显示,男性病人接受SG的比例多于女性(68.5%比63.0%,P<0.001),而接受RYGB的女性比例多于男性(37.0%比31.5%,P<0.001)[9]。在欧洲,来自德国减重手术注册系统(GBSR)研究的数据显示,接受MBS的男性病人的平均年龄和平均BMI均显著高于女性病人,且男性病人肥胖相关合并疾病的患病率也明显更高[10]。2013年,法国医疗保险数据库共记录了41 648例病人接受了MBS,也以女性占绝大多数(82%)[11]。此外,新西兰住院记录(2004-2017年)表明,接受MBS的男性病人比女性更多合并有糖尿病(29.9%比17.6%)和心血管疾病(12.9%比4.1%)[12]。GC-MBD也显示,接受SG的病人中,女性占比75.2%,而接受RYGB的病人中,女性为60.9%[3]。在本项研究中,男性病人的术前BMI高于女性,除此之外,包括血糖、血脂和血压异常在内的代谢紊乱在女性和男性病人之间相似,这使得本研究队列更加独特,可以更好进行进一步无偏倚地对SG所引起的代谢改善进行分析。
二、性别作为MBS临床结局的预测因素
性别是否作为MBS术后体重减轻临床结局的预测因素仍然存在争议。脂肪组织的分布因性别而异,男性更易于表现为中心性肥胖[13]。一项分析性别对节食和锻炼结果影响的研究表明,男性可以通过节食来保持高密度脂蛋白水平并减轻中心性肥胖,而女性除了需要限制热量摄入外,还需要更多的锻炼才能产生同样的效果[13]。此外,SG术后的减重效果也受到心理因素的影响。一项针对487例接受MBS病人的研究表明,女性比男性更易于产生抑郁、更愿意节食,且更加对自己的体重感到不满意[14]。此外,肥胖男性通常处于性腺功能减退状态,MBS能够诱导男性睾酮迅速升高和对其他性激素产生变化,这也可能导致两性之间的体重减轻差异。一项研究表明,在MBS术后,性腺功能减退的男性腰围(而不是BMI)减少幅度更大[15]。然而,来自美国荣军医院体系(VA)的减重与代谢手术数据库的分析表明,女性性别是预测MBS术后10年内多余BMI减轻率(%EBMIL)更高的主要因素。本研究发现,尽管%EWL和%TWL在两种性别中具有可比性,但男性病人的BMI绝对值的减少量和%TBMIL的降低比女性病人更优,这可能与男性病人术前BMI和身高较大有关,但是,体重减轻的绝对量,也可能与继发的代谢改变相关。
MBS术后T2DM、高脂血症和高血压的临床缓解也存在性别差异。通常,接受MBS的男性病人合并有更多、更严重的肥胖相关疾病,因此,如果术前的混杂因素没有被平衡,通常会看到MBS术后男性病人代谢紊乱的缓解率较低。美国弗吉尼亚州一家医院的减重手术数据库表明,男性病人比女性病人更难获得T2DM的临床缓解,这可能与在这个数据库中男性术后%EBMIL较差密切相关[16]。在本研究队列中,基线时男性和女性病人的合并症具有可比性,因此,SG术后高血糖和血脂异常的缓解也相当。此外,本研究发现女性病人在SG术后DBP较男性病人更低,需要进一步的研究来澄清其机制。
三、性别作为MBS风险的预测因素
多项研究表明男性性别是预测减重手术风险的独立风险因素。事实上,风险可能不仅仅源于性别本身,而且也因为男性病人通常年龄更大,在接受MBS时,肥胖相关合并症的发生率更高、程度更严重。对2015-2017年美国MBSAQIP数据库中429 664例MBS病例研究表明男性术后的主要并发症发生率较高(1.72%比1.05%,P<0.001),术后30 d死亡率也较高(0.18%比0.07%,P<0.001)[8]。与女性病人相比,男性的再手术率也更高(1.33%比1.18%,P<0.001),但女性病人在术后30 d内接受非计划治疗的比例(1.34%比1.18%,P<0.001)和非计划入院率(3.89%比3.53%,P<0.001)均增加[17]。美国外科医师学院全国外科质量提升项目数据库也表明,男性病人MBS并发症更多,其中包括心肌梗死(0.2%比0.1%,P=0.006),而女性非计划再入院率高于男性(3.5%比2.8%,P=0.001 2)[9]。GBSR研究的数据显示,2005-2010年间,女性病人术后消化道漏发生率为1.60%,明显低于男性病人的3.28%[18]。男性病人并发症发生率较高的另一个潜在原因是,男性病人在手术后可能比女性有更高的过度饮酒率[19]。此外,炎症可能在肥胖男性合并症患病率和死亡率较高的机制中发挥作用。细胞间黏附分子-1和超敏C反应蛋白是生化炎症标志物,男性病人接受MBS术后对这些标志物没有显著影响,而女性病人的炎症标志物水平则显著降低[20]。
四、性激素水平改变对MBS结局的影响
性激素的变化可能是导致MBS临床结局性别差异的主要因素。循环雌激素的改变可能导致肥胖、代谢综合征、心血管疾病等[21]。肥胖和其他代谢紊乱在绝经后妇女中更为普遍,这与循环雌激素水平较低有关[21]。此外,肥胖也与男性睾酮浓度降低密切相关。睾酮治疗不会减轻体重,但会适度减少脂肪量并增加肌肉量[22]。一项临床研究表明,对肥胖男性进行长期睾酮治疗可以改善身体成分,改善代谢综合征,并产生持续的体重减轻[23]。一项系统综述和荟萃分析共纳入28项针对1 022例病人的队列,结果表明,男性在MBS术后,游离睾酮和总睾酮水平均显著升高。同时,术后卵泡刺激素、黄体生成素和性激素结合球蛋白(sex hormore-binding globulin,SHBG)水平也显著升高,然而,游离和总雌二醇和泌乳素水平显著降低[24]。而在女性中,在MBS术后1年随访中,睾酮水平下降,SHBG增加[25]。一项针对肥胖病人的长期研究结果显示,接受MBS治疗后5年,病人的游离睾酮水平增加了47.4%,而接受药物治疗的病人游离睾酮则减少了2.2%(P=0.013)。游离睾酮的增加与体重减轻、超敏C反应蛋白和瘦素水平相关。手术后睾酮水平的长期改善与体重减轻和脂肪性炎症有关[26]。然而,到目前为止,MBS术后雌二醇、促性腺激素和肾上腺分泌雄激素的变化尚不清楚,值得进一步研究[27]。
五、局限性及未来研究方向
本研究的独特之处在于,除身高、体重和BMI外,病人基线临床特征在女性和男性病人组之间具有可比性,因此,能够更多地关注性别本身对SG术后临床结局的影响。本研究的局限性在于术后随访仅1年,并没有涉及术前、术后性激素的检测,因此,未来的研究方向应注重长期随访和更多的血液生化指标,尤其是性激素、炎症因子等的检测,以更好解释性别对MBS临床结局的长期影响以及其机制。
本研究回顾性分析了SG术后体重减轻、糖代谢、血脂和动脉血压变化的性别差异。在接受SG术后,男性和女性肥胖病人均获得大幅度减重,然而,男性的BMI减轻绝对量及BMI减轻百分比更大;在高血糖和血脂异常的改善方面,不同性别之间无显著差异。术后SBP和DBP的均持续下降,但女性病人的DBP降低到更加理想的程度,需要进一步的研究来揭示潜在的机制。
利益冲突所有作者均声明不存在利益冲突

