地屈孕酮片与地诺孕素治疗子宫腺肌病患者的效果比较
饶妍妍 王金永
子宫腺肌病作为一种子宫内膜异位病灶,主要是因为子宫肌层受到子宫内膜组织的良性侵袭而出现弥漫性增生,显微镜下观察发现增生性及肥厚性子宫肌层包裹着非肿瘤性子宫内膜基质及腺体[1]。有学者认为子宫腺肌病是指在子宫肌层与子宫内膜交界处2.5 mm 以上的子宫肌层中具有真皮腺细胞及子宫内膜组织[2]。年龄30 ~50 岁的妇女是子宫腺肌病的主要发病人群,而60%~70%的妇女可能存在临床症状,如月经量增多、进行性痛经、子宫均匀性增大等[3]。子宫腺肌病的病理表现主要为在内膜基底层相距一个低倍视野下方的子宫肌层内存在增生期样的内膜样腺体及周围间质,其会随月经周期出现周期性变化,而且会分泌炎症因子,对子宫肌层正常的功能性伸缩、形态造成影响,引起经期或经前期疼痛。子宫腺肌病患者会发生子宫增大,并增加子宫内膜的面积,肌壁不能有效钳闭血管,进而增加月经量。子宫腺肌病现阶段已成为临床中的常见病之一,不仅患病人数越来越多,而且发病人群表现出年轻化趋势,已严重影响到女性的生命健康。子宫腺肌病导致的痛经和经量过多会严重困扰患者,所以选择科学和合理的方法来积极治疗子宫腺肌病就显得非常关键。药物治疗则是现阶段临床中治疗子宫腺肌病的主要方案,如黄体酮、戊酸雌二醇、地屈孕酮等,虽然这些药物能取得一定疗效,然而药物不同所取得的治疗效果也存在差异。所以选择安全、有效的治疗药物非常关键。地诺孕素属于一种混合激素类药物,能与孕酮衍生物、乙烯去甲睾酮特异性结合,进而让子宫内膜组织的稳定性显著提高。本研究主要分析地屈孕酮片与地诺孕素治疗对子宫腺肌病患者疼痛程度及生活质量的影响,希望能为子宫腺肌病的临床治疗提供参考。
1 资料与方法
1.1 一般资料
选取2021 年1 月—2022 年1 月福建省龙岩市第一医院收治的100 例子宫腺肌病患者作为研究对象,按照不同的治疗方式分为对照组与研究组,各50 例。对照组年龄24 ~57 岁,平均(42.18±3.61)岁;经期5 ~9 d,平均(7.22±1.26) d;孕次1 ~3 次,平均(1.74±0.32)次;平均子宫体积(273.52±101.62)cm2;平均病程(2.62±1.07)年。研究组年龄26~55岁,平均(41.87±3.28)岁;经期5~10 d,平均(6.98±1.47)d;孕次1 ~4 次,平均(1.82±0.38)次;平均子宫体积(279.14±124.73)cm2;平均病程(2.87±1.36)年。两组各资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:具有完整临床资料;签署知情同意书;满足《子宫腺肌病的诊断和分型》[4]中有关子宫腺肌病的相关诊断标准,临床症状主要为进行性痛经或月经量增大,超声检查结果显示子宫不均匀性增大;近6 个月并没有接受激素类药物治疗;短时间内未计划妊娠。排除标准:过往存在妇科手术史;持续闭经时间超过3 个月;缺乏完整的临床资料;精神障碍、意识不清;严重妇科炎性疾病;严重的重要系统疾病或脏器疾病;相关药物过敏。本研究经医院医学伦理委员会批准。
1.2 方法
对照组接受地屈孕酮片(Abbott Biologicals B.V.,国药准字HJ20170221,规格:10 mg)治疗:口服,10 mg/次,间隔3 d 服药1 次,患者从月经周期第1 天开始服药。研究组接受地诺孕素(Bayer Weimar GmbHund Co.KG,注册证号H20180090,规格:2 mg)治疗:口服,2 mg/次,1次/d,患者从月经周期第5 天开始服药。两组患者均接受为期3 个月的治疗。
1.3 观察指标
(1)临床疗效观察。经治疗患者子宫体积明显缩小或者恢复正常,症状、体征均彻底消失则判断为显效;经治疗患者子宫体积缩小,症状、体征有一定缓解则判断为有效;不满足以上标准则判断为无效[5]。总有效率=(显效+有效)例数/总例数×100%。(2)月经量图示出血评分(pictorial blood loss assessment chart,PBAC)及子宫内膜厚度观察。选择PBAC 评分对月经量进行评估,结合患者卫生巾血染面积占总面积比来评分,均选择规格为240 mm 且品牌相同的日用卫生巾,血染面积<1/3 为1 分,血染面积为1/3 ~3/5 则为5 分,血染面积基本为整张卫生巾则为20 分;如果月经中存在血块,血块面积<1 元硬币大小为1 分,血块面积≥1 元硬币大小为5 分;对所用卫生巾数量、应用天数、血块评分进行计算,累积计算总分,总分>100 分则判断为月经量超过80 mL,属于月经量过多,分值越高则表示月经量越多[6]。并选择阴道超声对子宫内膜厚度进行测量。分别于治疗前、治疗后3 个月评估、测量1 次。(3)痛经程度观察。选择视觉模拟评分法(visual analogy scale,VAS)对疼痛程度进行评估,无痛用0 分表示,疼痛剧烈用10 分表示,分值越高则表示疼痛程度越明显[7]。治疗前评估1 次,治疗后3 个月再评估1 次。(4)生活质量评分观察。选择健康调查简表36(36-item short form health survey,short form 36,SF-36)对生活质量进行评估,评估内容包括一般健康状况、社会功能、精神健康、躯体疼痛、活力、生理机能、生理职能、情感职能,每个维度的分值均为0 ~100 分,分值与生活质量表现呈正相关[8]。治疗前评估1次,治疗后3个月再评估1次。
1.4 统计学方法
采用SPSS 21.0 统计学软件对本研究相关数据进行处理。计量资料以(±s)表示,采用t检验;计数资料以n(%)表示,采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组临床疗效比较
研究组总有效率高于对照组(P<0.05)。见表1。

表1 研究组与对照组临床疗效比较[例(%)]
2.2 两组治疗前后PBAC 评分及子宫内膜厚度比较
两组治疗前的PBAC 评分、子宫内膜厚度比较,差异无统计学意义(P>0.05);与治疗前比较,两组治疗后的PBAC 评分、子宫内膜厚度均显著降低(P<0.05);而且与对照组治疗后比较,研究组的PBAC 评分、子宫内膜厚度降低幅度更加明显(P<0.05)。见表2。
表2 研究组与对照组治疗前后PBAC 评分及子宫内膜厚度比较(±s)
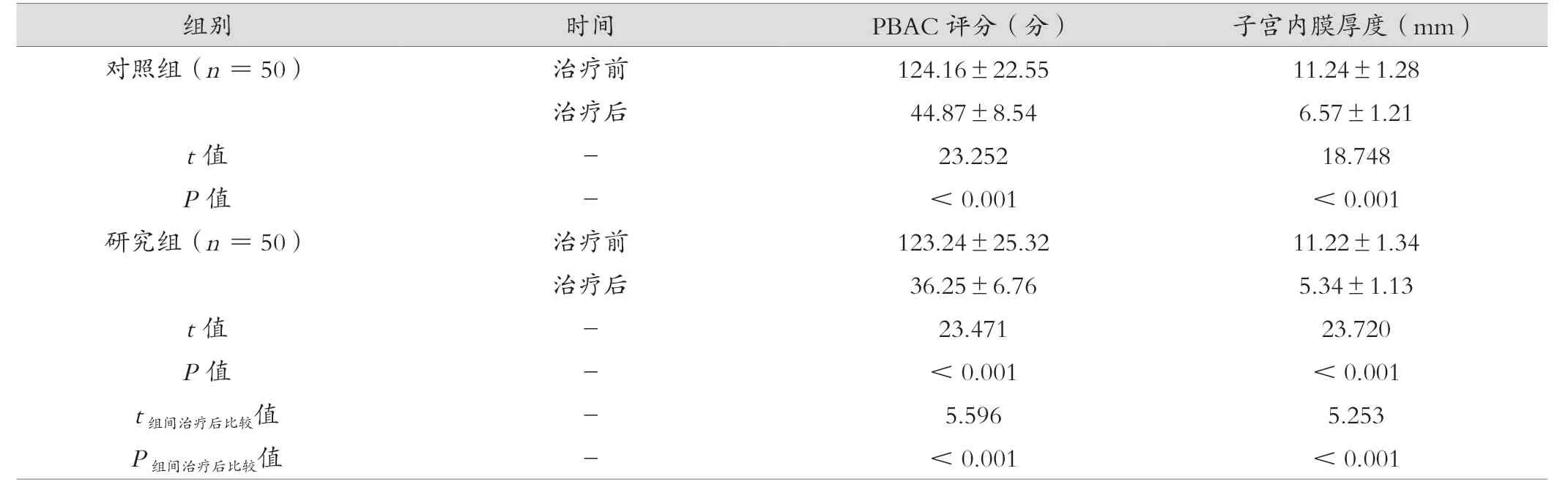
表2 研究组与对照组治疗前后PBAC 评分及子宫内膜厚度比较(±s)
组别 时间 PBAC 评分(分) 子宫内膜厚度(mm)对照组(n =50) 治疗前 124.16±22.55 11.24±1.28治疗后 44.87±8.54 6.57±1.21 t 值 - 23.252 18.748 P 值 - <0.001 <0.001研究组(n =50) 治疗前 123.24±25.32 11.22±1.34治疗后 36.25±6.76 5.34±1.13 t 值 - 23.471 23.720 P 值 - <0.001 <0.001 t 组间治疗后比较值 - 5.596 5.253 P 组间治疗后比较值 - <0.001 <0.001
2.3 两组治疗前后VAS 评分比较
两组治疗前的VAS 评分比较,差异无统计学意义(P>0.05);与治疗前比较,两组治疗后的VAS 评分显著降低(P<0.05);而且与对照组治疗后比较,研究组的VAS 评分降低幅度更加明显(P<0.05)。见表3。
表3 研究组与对照组治疗前后VAS 评分比较(分,±s)

表3 研究组与对照组治疗前后VAS 评分比较(分,±s)
组别 治疗前 治疗后 t 值 P 值对照组(n =50) 4.84±1.22 1.98±0.49 15.382 <0.001研究组(n =50) 4.77±1.53 1.01±0.26 17.132 <0.001 t 值 0.253 12.365 - -P 值 0.801 <0.001 - -
2.4 两组治疗前后生活质量评分比较
两组治疗前的一般健康状况、社会功能、精神健康、躯体疼痛、活力、生理机能、生理职能、情感职能等生活质量各维度评分比较,差异无统计学意义(P>0.05);与治疗前比较,两组治疗后的生活质量各维度评分均明显升高(P<0.05);而且与对照组治疗后比较,研究组的生活质量各维度评分升高幅度更加明显(P<0.05)。见表4。
表4 研究组与对照组治疗前后生活质量评分比较(分,±s)
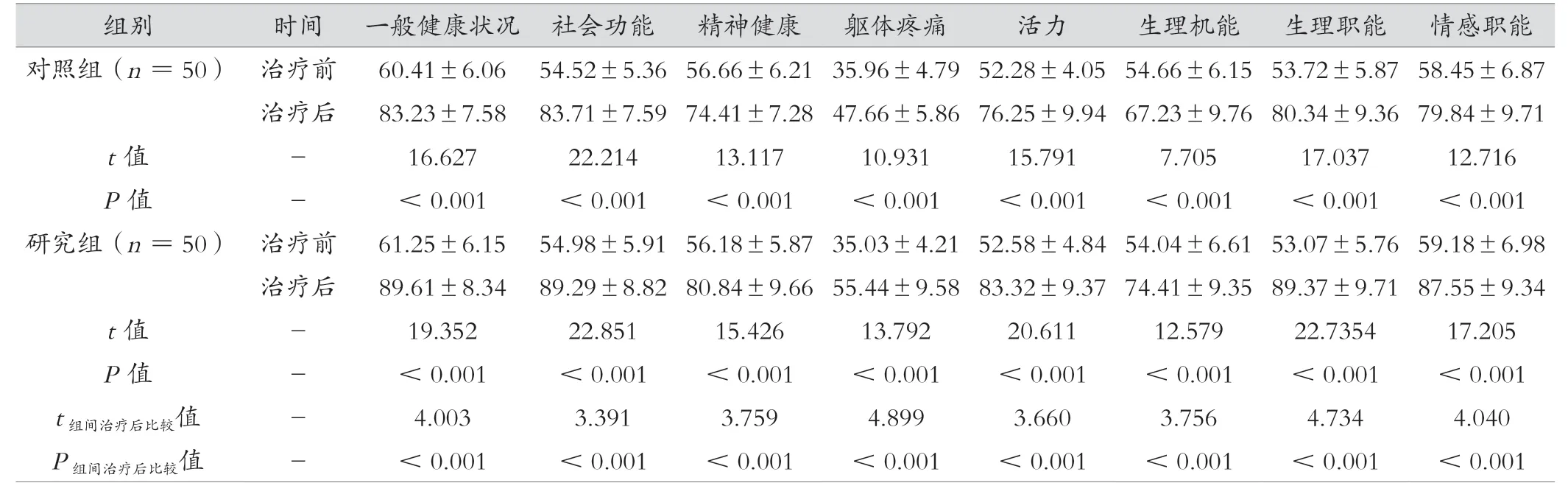
表4 研究组与对照组治疗前后生活质量评分比较(分,±s)
组别 时间 一般健康状况 社会功能 精神健康 躯体疼痛 活力 生理机能 生理职能 情感职能对照组(n =50) 治疗前 60.41±6.06 54.52±5.36 56.66±6.21 35.96±4.79 52.28±4.05 54.66±6.15 53.72±5.87 58.45±6.87治疗后 83.23±7.58 83.71±7.59 74.41±7.28 47.66±5.86 76.25±9.94 67.23±9.76 80.34±9.36 79.84±9.71 t 值 - 16.627 22.214 13.117 10.931 15.791 7.705 17.037 12.716 P 值 - <0.001 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001研究组(n =50) 治疗前 61.25±6.15 54.98±5.91 56.18±5.87 35.03±4.21 52.58±4.84 54.04±6.61 53.07±5.76 59.18±6.98治疗后 89.61±8.34 89.29±8.82 80.84±9.66 55.44±9.58 83.32±9.37 74.41±9.35 89.37±9.71 87.55±9.34 t 值 - 19.352 22.851 15.426 13.792 20.611 12.579 22.7354 17.205 P 值 - <0.001 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001 t 组间治疗后比较值 - 4.003 3.391 3.759 4.899 3.660 3.756 4.734 4.040 P 组间治疗后比较值 - <0.001 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001
3 讨论
子宫腺肌病为临床中发生率较高的一种妇科疾病,育龄期女性则是该疾病的主要发病人群,明显的盆腔疼痛、痛经等疼痛症状会对患者工作、生活造成严重影响,导致其生活质量下降[9]。地屈孕酮片是现阶段临床治疗子宫腺肌病的常用药物,该药物属于孕激素类药物,能对痛经、功血、月经紊乱等症状进行有效缓解。采用地屈孕酮片对子宫腺肌病患者进行治疗时,对孕激素进行补充,进而来抑制雌激素分泌,对子宫内膜生长进行抑制,进一步让子宫内膜萎缩,让病灶缩小,使病情发展得到有效控制[10]。虽然采用地屈孕酮片治疗能取得一定疗效,然而停药后的疾病复发风险却较高,由此可见地屈孕酮片的整体治疗效果较差。所以在治疗子宫腺肌病患者时,选择安全有效的药物就显得非常重要。
相关临床研究结果显示,选择地诺孕素治疗能对症状、体征进行显著改善,对疼痛程度进行有效缓解,使生活质量显著提高[11]。本研究主要对比分析地屈孕酮片与地诺孕素的治疗效果。本研究中,研究组总有效率明显高于对照组(P<0.05)。研究结果显示,在对子宫腺肌病患者进行治疗时,相比于地屈孕酮片治疗,采用地诺孕素治疗能取得更加显著的临床疗效。地诺孕素属于人工合成的新型孕激素,能有效抑制合成雌激素代谢酶,从而降低雌激素水平;除此之外,地诺孕素还能对炎性介质进行有效抵抗,避免形成血管和瘢痕,进而对异位病灶的发生进行抑制,有效控制疾病进展。从药理学特点进行分析可知,地诺孕素是一种合成激素、天然孕激素,能显著提升孕激素活性,在经过1 个疗程的地诺孕素治疗后,能显著缓解疼痛程度,患者耐受性比较理想,进而让临床疗效显著提升[12]。
研究结果显示,采用地诺孕素治疗能对月经量、子宫内膜厚度进行显著改善。地诺孕素是一种去甲睾酮衍生物,作为天然合成的一种孕激素,该药物能有效抑制卵巢内分泌系统的形成,减少雄性激素分泌,让机体内的雌激素保持平衡,这样子宫内膜就能正常脱落,有效抑制子宫内膜组织增生,改善子宫内膜厚度。在子宫内膜恢复正常的厚度后,则能有效减少月经量。持续服用地诺孕素能让孕激素水平明显提高,让雌激素水平明显降低,促进子宫内膜组织锐化,进而缩小子宫内膜异位症病灶,甚至让其萎缩,这样子宫收缩功能就能恢复正常,对子宫内膜组织的血管状态进行改善,进一步使月经量减少。
研究结果显示,采用地诺孕素治疗能对疼痛程度进行有效缓解。地诺孕素能对雄激素活性进行有效抑制,并对病灶中的内膜组织定植及黏附进行抑制,这样就能有效降低炎症因子水平,明显减少子宫局部的新生血管形成数量,有效阻断内膜组织增生,实现对子宫腺肌病进行治疗的效果,对痛经症状进行有效缓解,让疼痛程度有效减轻。除此之外,地诺孕素是一种混合孕激素,具有较高的孕激素活性,进而让卵巢内分泌含量减少,通过雌二醇对子宫内膜进行刺激,起到阻滞的效果,有效缓解盆腔痛感或痛经,进而降低VAS 评分。
研究结果显示,采用地诺孕素治疗能使生活质量显著提高。地诺孕素能与外周机制、中枢机制发挥共同的效果,不但能在一定程度上抑制卵巢轴,而且还能对血管生成、细胞增殖、炎性介质进行抵抗,诱导凋亡等,起到比较理想的外周效应,进而协同控制病情发展,对相关症状及体征进行缓解,让生活质量显著提高。除此之外,患者在口服地诺孕素后能快速吸收,生物利用度较高,代谢完成后经尿液排出,每天服用药物也不会在体内蓄积,基本上不会影响激素代谢,具有较高的安全性。所以患者长时间服用地诺孕素能有效控制病情发展,缓解疼痛程度,从而让生活质量显著提升。
综上所述,在对子宫腺肌病患者进行治疗时,相比于地屈孕酮片治疗,采用地诺孕素治疗能取得更加显著的临床疗效,不但能对月经量、子宫内膜厚度显著改善,而且还能对疼痛程度进行有效缓解,让生活质量显著提高。但是需要注意的是,本研究所选样本量较少,样本来源有限,而且观察时间并不长,缺乏长时间的随访观察,因此应在今后的工作中进行大样本量的深入研究,并进行长时间的随访观察,以进一步验证本研究结果。

