地诺孕素用于子宫内膜异位症保守术后维持治疗的Meta分析
黄婷,黄高廷,杨国敏,梁梦姗,朱耀魁
子宫内膜异位症(endometriosis,EMs)影响约10%的育龄期女性,其定义为功能性子宫内膜组织出现在子宫腔外其他部位,表现为不同程度盆腔疼痛及盆腔包块等,对于盆腔包块直径≥4 cm 或药物治疗无效的育龄期女性常采用腹腔镜下保留生育功能的保守性手术,但由于手术不能影响其发病机制,单纯手术术后5 年复发率可达40%~50%[1]。复发和重复手术不仅可能导致严重的卵巢功能损伤,而且降低患者的生活质量,因此保守术后的长期管理中及时辅助药物治疗对于保护卵巢功能、预防复发尤为重要。
预防EMs 复发的药物品种较多,主要有口服短效避孕药、促性腺激素释放激素激动剂(gonadotropinreleasing hormone agonist,GnRHa)、左炔诺孕酮宫内缓释系统(levonorgestrel-releasing intrauterine system,LNG-IUS)、地诺孕素、米非司酮、达那唑及芳香化酶抑制剂等,各种药物的疗效、安全性或成本各有优势,目前关于EMs 保守术后长期管理的药物选择尚未达成共识。地诺孕素作为新兴的第四代孕激素,为EMs 的治疗提供了新的方向和选择,与其他药物相比,有效性及安全性方面有独特的优势。本研究旨在通过Meta 分析的方法,对EMs 保守术后使用地诺孕素预防复发、缓解疼痛的疗效、安全性和不良反应作出评价。
1 资料与方法
1.1 纳入与排除标准
1.1.1 纳入标准①研究对象:腹腔镜下行子宫内膜异位症保守手术的患者;②研究类型:随机对照试验(RCT)或队列研究;③干预措施:试验组采用地诺孕素,因最初地诺孕素联合雌二醇以避孕药形式上市,因此地诺孕素+雌二醇也纳入研究;对照组采用期待治疗、GnRHa、LNG-IUS 或米非司酮;④观察指标:病灶复发及疼痛缓解情况、不良反应。
1.1.2 排除标准①语言为中英文以外的文献;②无法获取完整数据的文献;③会议摘要、综述类文章。
1.2 检索策略英文检索PubMed、Cochrane Library、Web of Science、Embase、ClinicalTrials.gov 数据库,中文检索中国知网、万方及维普数据库。检索时间为建库至2020 年4 月,英文检索词为“endometriosis”、“endometrioses”、“endometrioma”、“endometriomas”、“dienogest”,中文检索词为“子宫内膜异位症”、“子宫内膜异位囊肿”、“卵巢子宫内膜异位症”、“卵巢巧克力囊肿”和“地诺孕素”。
1.3 文献筛选与资料提取由两名评价人员独立阅读文献,根据纳入与排除标准筛选符合标准的文献,提取纳入文献的数据并进行质量评价。如有分歧,则由第3 名评价者共同协商解决,提取的资料包括文献的作者、年份、研究类型、样本量、干预措施和观察指标等。
1.4 纳入研究的偏倚风险评价RCT 使用Cochrane 风险偏倚评估工具进行质量评价;队列研究则采用NOS 量表(the Newcastle Ottawa Scale)行质量评价,总分≥6 分为高质量研究,<6 分为低质量研究。
1.5 统计学方法采用Revman 5.3 软件进行数据分析。定性资料采用优势比(OR)或相对危险度(RR)为效应指标,并计算其95%可信区间(CI);定量资料以标准化均数差(SMD)表示。研究间的异质性采用χ2检验和I2评估,若纳入研究间不存在明显异质性(I2≤50%,P>0.1),则使用固定效应模型进行Meta 分析,反之说明研究间具有异质性,采用随机效应模型进行分析。P>0.05 为差异有统计学意义。
2 结果
2.1 文献检索结果初检出相关文献1 011 篇,经过剔除重复文献、初筛及复筛后,最终纳入10 篇文献[2-11]。文献筛选流程见图1。
2.2 纳入文献基本特征及质量评价共纳入10 篇文献,其中8 篇为队列研究,2 篇为RCT,共1 740 例患者,其中地诺孕素组613 例,非地诺孕素组1 127例,随访时间6~79 个月。纳入研究的基本特征及研究的质量评价见表1~3,队列研究中有1 篇为低质量研究,其余均为高质量研究。
2.3 Meta 分析结果
2.3.1 地诺孕素与期待治疗在复发和疼痛方面的对比共有6 项研究[3-5,7-8,10]评估EMs 病灶复发情况,各研究间无异质性(I2=0,P=0.57),采用固定效应模型。结果显示,与期待治疗相比,地诺孕素能有效降低病灶复发,差异有统计学意义(OR=0.11,95%CI:0.07~0.19,P<0.000 01),见图2。

图1 文献筛选流程图
关于疼痛情况,Yamanaka 等[5]报道了疼痛复发,结果显示,与期待治疗相比,地诺孕素能延缓疼痛复发,但差异无统计学意义(OR=0.06,95%CI:0.00~1.04,P=0.05),见图3。Dobrokhotova 等[6]研究评估了痛经、盆腔疼痛及性交不适缓解的情况,地诺孕素治疗后痛经(OR=20.45,95%CI:0.93~449.11,P=0.06)、盆腔疼痛(OR=3.33,95%CI:0.60~18.37,P=0.17)和性交不适(OR=2.34,95%CI:0.49~11.27,P=0.29)得到缓解,但差异无统计学意义,总体而言,地诺孕素可以缓解EMs 相关疼痛(OR=3.92,95%CI:1.40~11.01,P=0.01),见图4。有4 项研究[3-4,6,8]使用VAS 评分评估疼痛缓解情况,由于其中2 项研究[4,6]使用统计图或使用中位数和四分位数表示数据,无法提取和分析数据,因此仅对这4 项研究进行描述性分析,Dobrokhotova 等[6]的研究表明,地诺孕素治疗3 个月后患者的痛经和性交不适开始得到缓解(P<0.05),治疗12 个月后痛经、盆腔疼痛及性交不适均得到缓解(P<0.05),Lee 等[3]和Adachi 等[8]也得出了相似结论。然而,Takaesu 等[4]的研究显示,地诺孕素组患者在治疗期间盆腔疼痛和痛经能得到有效缓解,而停止治疗后3 个月疼痛逐渐复发。
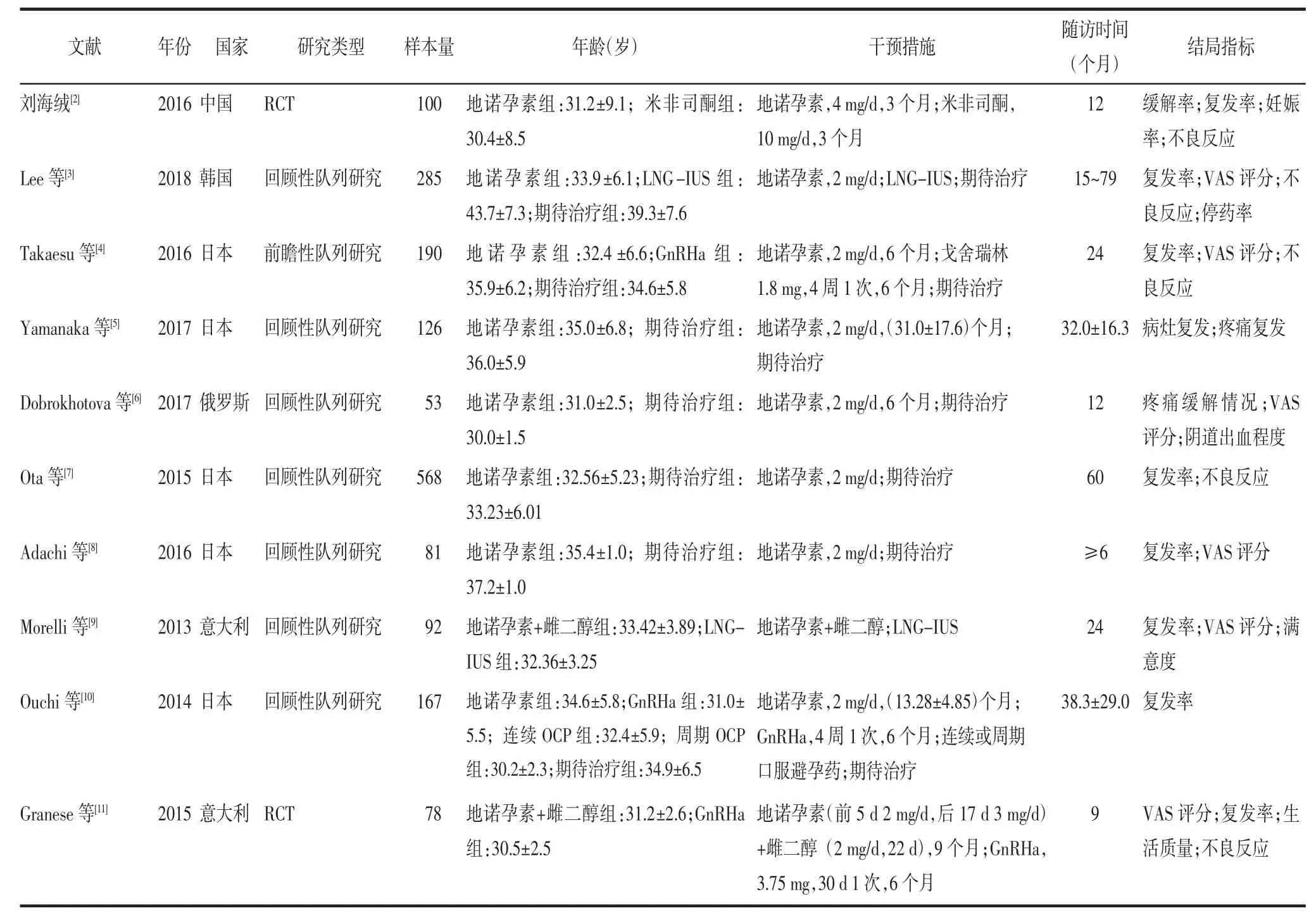
表1 纳入研究的基本特征
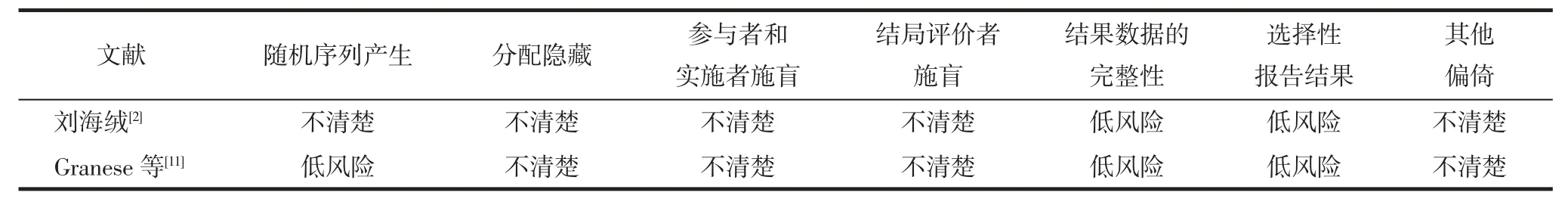
表2 RCT 的质量评价

表3 队列研究的质量评价
2.3.2 地诺孕素与GnRHa 对比
2.3.2.1 复发和疼痛情况有3 项研究[4,10-11]评估病灶复发情况,各研究间无异质性(I2=0%,P=0.60),采用固定效应模型。结果显示,地诺孕素复发风险虽低于GnRHa,但差异无统计学意义(OR=0.49,95%CI:0.19~1.24,P=0.13),见图5。有2 项研究[4,11]采用VAS评分评估疼痛情况,均以统计图表示无法提取数据,遂进行描述性分析。2 项研究均认为地诺孕素与GnRHa 缓解痛经和盆腔疼痛的效果相当,差异无统计学意义(P>0.05)。
2.3.2.2 不良反应纳入2 项研究[4,11],研究间存在异质性(I2=96.8%,P<0.000 01),采用随机效应模型。结果显示,与GnRHa 相比,地诺孕素阴道出血(RR=13.11,95%CI:5.02~34.21,P<0.000 01)发生风险较高,潮热发生风险较低(RR=0.12,95%CI:0.06~0.26,P<0.000 01),差异有统计学意义,头痛(RR=3.49,95%CI:0.99~12.25,P=0.05)发生风险较高,但差异无统计学意义,见图6。
2.3.3 地诺孕素与LNG-IUS 对比
2.3.3.1 复发和疼痛情况有2 项研究[3,9]评估EMs病灶复发和疼痛情况,各研究间无异质性(I2=0,P=0.63;I2=0,P=0.42),采用固定效应模型。结果显示,地诺孕素病灶复发风险较LNG-IUS 低,但差异无统计学意义(OR=0.46,95%CI:0.20~1.04,P=0.06);地诺孕素能明显缓解子宫内膜异位症相关疼痛(SMD=-0.46,95%CI:-0.70~-0.22,P=0.000 1),差异有统计学意义。见图7、图8。
2.3.3.2 不良反应仅有1 项研究[3]报道了不良反应。结果显示,与LNG-IUS 相比,地诺孕素发生阴道出血(OR=0.38,95%CI:0.18~0.81,P=0.01)、阴道分泌物增加(OR=0.03,95%CI:0.00~0.48,P=0.01)及同房不适(OR=0.04,95%CI:0.00~0.70,P=0.03)的风险相对较低,其余不良反应差异均无统计学意义(均P>0.05),见图9。

图2 术后地诺孕素与期待治疗病灶复发的比较

图3 术后地诺孕素与期待治疗疼痛复发的比较

图4 术后地诺孕素与期待治疗疼痛缓解的比较

图5 术后地诺孕素与GnRHa 病灶复发的比较
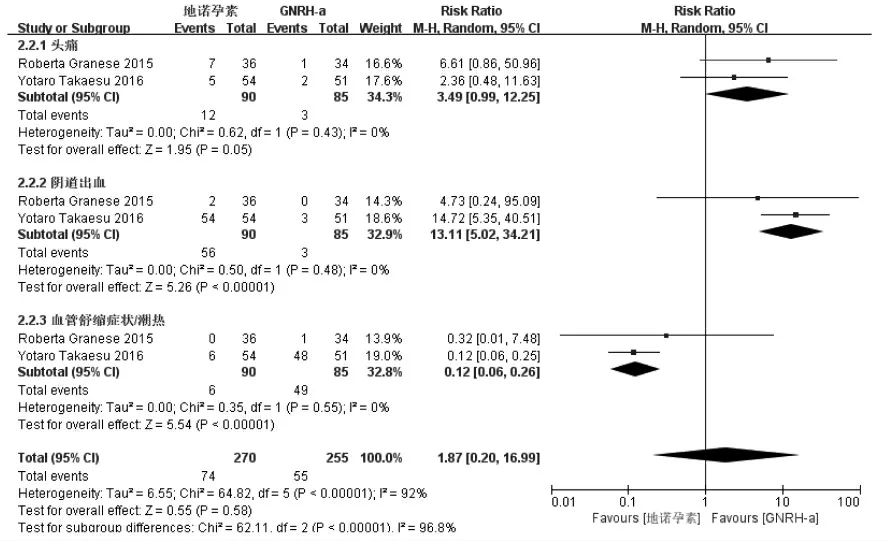
图6 术后地诺孕素与GnRHa 不良反应的比较

图7 术后地诺孕素与LNG-IUS 病灶复发的比较
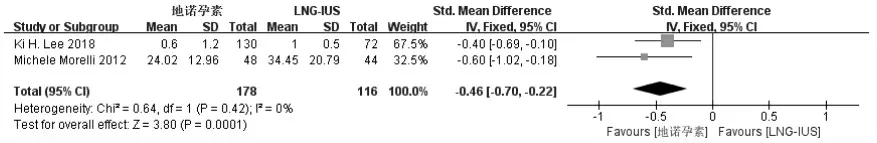
图8 术后地诺孕素与LNG-IUS VAS 评分比较
2.3.4 地诺孕素与米非司酮对比
2.3.4.1 复发和疼痛情况仅刘海绒[2]比较了术后使用地诺孕素与米非司酮的疗效。结果显示,与米非司酮相比,术后使用地诺孕素病灶复发的风险相对较低(OR=0.41,95%CI:0.18~0.96,P=0.04),缓解疼痛的疗效相对较好(OR=21.00,95%CI:2.65~166.45,P=0.004),差异均有统计学意义,见图10、图11。
2.3.4.2 不良反应仅1 项研究[2]被纳入,结果显示,地诺孕素发生潮热的风险较米非司酮低(OR=0.11,95%CI:0.01~0.89,P=0.04),差异有统计学意义,其余不良反应差异均无统计学意义(均P>0.05),见图12。
3 讨论
本研究纳入了10 项研究以评估地诺孕素作为EMs 保守术后维持治疗的疗效与安全性,结果显示地诺孕素在预防病灶复发及缓解疼痛方面效果显著,优于期待治疗及米非司酮,与GnRHa 相当,预防病灶复发的效果与LNG-IUS 相当,缓解疼痛疗效较LNG-IUS 好。这可能是由于地诺孕素能特异性结合孕激素受体,造成局部高孕激素、低雌激素环境,促进在位和异位子宫内膜萎缩,其同时具有抗增殖、抗血管生成及抗炎特性,从而预防EMs 复发及缓解EMs 相关疼痛[12-14]。多项研究认为EMs 患者应用地诺孕素后VAS 评分可呈持续下降趋势[15-17],且其缓解效果可持续至治疗结束后24 周或以上[18]。有研究发现,EMs 保守术后持续用药(地诺孕素,12~32 个月)的病灶复发率仅为0.9%[15]。Strowitzki 等[19-20]及Harada 等[21]的研究将地诺孕素与GnRHa 进行比较,发现地诺孕素缓解疼痛的时间及程度与GnRHa 相当。目前比较术后使用地诺孕素与LNG-IUS 的研究有限,本文纳入的研究中,Morelli 等[9]使用的是地诺孕素和雌二醇的复方制剂,因此仍需进一步研究来证实地诺孕素与LNG-IUS 之间的差异。
EMs 是需要长期管理的一种慢性疾病,其辅助治疗药物的安全性不容忽视。本Meta 分析发现,地诺孕素头痛、阴道出血发生率较GnRHa 高,阴道出血、阴道分泌物增加及同房不适的发生率较LNG-IUS低,潮热的发生率相对GnRHa 及米非司酮低。众所周知,阴道出血是激素治疗最常见的不良反应之一,少部分患者因无法耐受而停止治疗[15,22]。然而目前的研究中,使用地诺孕素后阴道出血的形式多为点滴出血或轻度出血,并未引起贫血[4,7],且随着治疗时间的延长,出血的频率逐渐降低甚至消失[17-18,21,23]。口服地诺孕素出现的头痛多为一过性,暂未见因头痛而停止治疗的报道[16]。尽管地诺孕素致阴道出血及头痛发生率相对GnRHa 高,但程度为轻度至中度,其可温和地降低雌二醇水平,围绝经期症状发生率更低,能更好地改善患者的生活质量[24],治疗长达5 年也能表现出良好的安全性和耐受性[15-16,25],可能比GnRHa 更具潜在优势。同时通过对患者进行用药指导及宣教,告知患者在月经来潮时开始服用地诺孕素,可以降低初次出血的风险,提高患者口服药物的依从性[26]。

图9 术后地诺孕素与LNG-IUS 不良反应的比较
然而本项研究存在一定的局限性:①纳入的文献多为队列研究,部分研究样本量小;②Morelli 等[9]和Granese 等[11]的研究应用地诺孕素和雌二醇的复方制剂,增加研究异质性可能,各个分组的不良反应分析中纳入的文献不超过2 项,无法进行敏感性分析;③尽管进行了广泛的检索,但目前国内外仍有相关试验尚未公布研究数据,因此并未纳入本项研究,可能存在发表偏倚。另外,本Meta 分析纳入的研究相对有限,且多为国外研究,国内引进地诺孕素较晚,相关研究较少。在人群方面,欧美人群和亚洲人群可能存在因体质量指数、雌二醇水平等差异,导致应用地诺孕素后不良反应的不同[17],因此仍需进一步探讨国内人群对地诺孕素的适用性。

图10 术后地诺孕素与米非司酮病灶复发的比较
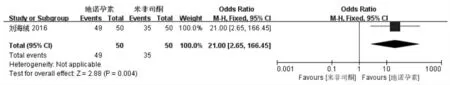
图11 术后地诺孕素与米非司酮疼痛缓解的比较

图12 地诺孕素与米非司酮不良反应的比较
综上所述,地诺孕素在疗效、安全性及耐受性方面较其他药物更具有潜在优势,可作为EMs 保守术后长期治疗的新选择,值得临床上广泛应用,同时综合患者的病情、年龄、生育计划、药物的成本等因素为患者提供个体化管理方案。

