解毒通腑方治疗脓毒症胃肠功能障碍41例
胡 靓 金月娥 陈 彩
浙江中医药大学附属金华中医院 浙江金华 321017
本研究旨在探讨解毒通腑方治疗脓毒症伴胃肠道功能障碍的效果,具体如下。
1 资料与方法
1.1 西医诊断标准:诊断依据《中国严重脓毒症/脓毒性休克治疗指南(2014)》[1]中关于脓毒症标准;符合《多器官功能障碍综合征病情分期诊断及严重程度评分标准(2015)》[2]中关于胃肠功能障碍标准。
1.2 中医辨证标准[2]:辨证属胃热腑实证,主要表现:高热,汗多,口渴,小便短黄,大便秘结,或热结旁流,脐腹胀满硬痛,甚则神昏谵语、狂乱,舌质红、苔黄厚而燥,脉沉数(或迟)有力。
1.3 一般资料:选择我院2020年3月~2022年3月脓毒症胃肠功能障碍患者82例,随机分为观察组、对照组各41例。观察组中男25例,女16例;年龄23~68 岁,平均(45.82±7.84)岁;急性病理与慢性健康Ⅱ(APACHEⅡ)评分(22.83±4.35)分;感染灶分布:下呼吸道23例,泌尿系2例,肠道6例,血液10例。对照组中男23例,女18例;年龄25~72 岁,平均(46.23±8.23)岁;APACHE Ⅱ评分(23.25±4.56)分;感染灶分布:下呼吸道21例,泌尿系3例,肠道5例,血液12例。两组资料均衡(P>0.05)。
1.4 纳入标准:符合脓毒症胃肠功能障碍诊断标准,并辨证属胃热腑实证;年龄>18 岁;临床资料完整;得到研究对象的知情和同意。
1.5 排除标准:合并消化道出血、恶性肿瘤者;严重精神疾病者;由于外伤而损伤胃肠道、胃肠术后患者;过敏体质者;妊娠或哺乳期妇女。
1.6 治疗方法:对照组采取常规西医治疗,予以抗感染处理、机械通气、液体复苏、营养干预等措施,并积极改善胃肠功能障碍,给予早期肠内营养、灌肠清除肠道毒素、调整肠道菌群、保护肠道屏障等处理。观察组于对照组基础上加用解毒通腑方,组成包括:姜半夏12g,生大黄、芒硝、黄连、黄芩、竹茹各10g,枳实20g,人参、玄参、生地各15g,甘草6g。水煎,每日于早晨、中午、傍晚口服3次,单次剂量180mL。两组治疗疗程14天。
1.7 疗效判定标准:显效:APACHE Ⅱ评分降低≥70%,症状、体征基本恢复;有效:APACHE Ⅱ评分降低≥30%,症状、体征好转;无效:APACHE Ⅱ评分降低<30%,体征和症状未有任何好转。
1.8 观察指标:①胃肠功能障碍及APACHE Ⅱ评分与腹腔压力改变;②肠黏膜屏障功能变化:D-乳酸、二胺氧化酶(DAO)及细菌内毒素含量;③胃肠激素水平变化:胃动素(MTL)和胃泌素(GAS)水平;④炎性指标变化:白介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)含量;⑤28d 内的病死比例。
1.9 统计学处理:运用SPSS 23.0 软件处理。计量资料用±s表示,比较行t检验;计数资料用率表示,比较行χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组临床疗效比较:观察组总有效率高于对照组(P<0.05)。见表1。

表1 两组临床疗效比较
2.2 两组治疗前后各项得分以及腹腔压力比较:两组治疗后APACHE Ⅱ及胃肠功能障碍得分与腹腔压力和治疗前相比下降(P<0.05),且观察组各项指标的降幅大于对照组(P<0.05)。见表2。
表2 两组治疗前后各项得分以及腹腔压力比较(±s)
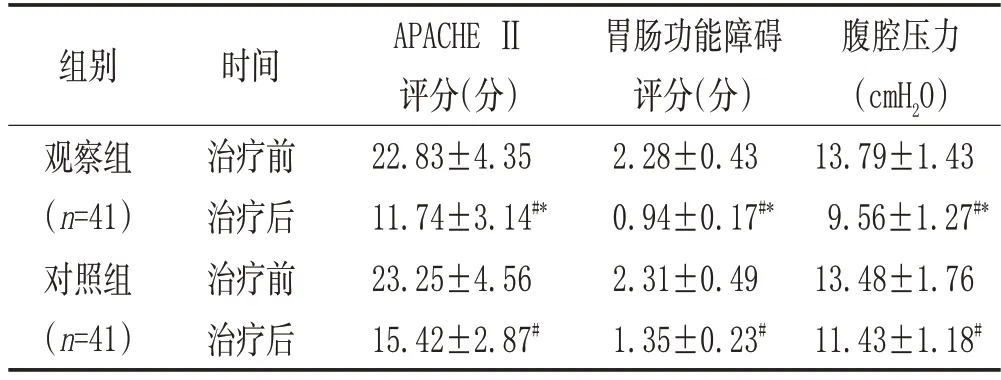
表2 两组治疗前后各项得分以及腹腔压力比较(±s)
注:与同组治疗前比较,#P<0.05;与对照组治疗后比较,*P<0.05。
腹腔压力(cmH2O)13.79±1.43 9.56±1.27#*13.48±1.76 11.43±1.18#组别观察组(n=41)对照组(n=41)时间治疗前治疗后治疗前治疗后APACHE Ⅱ评分(分)22.83±4.35 11.74±3.14#*23.25±4.56 15.42±2.87#胃肠功能障碍评分(分)2.28±0.43 0.94±0.17#*2.31±0.49 1.35±0.23#
2.3 两组治疗前后肠黏膜屏障功能比较:两组治疗后D-乳酸、DAO 及细菌内毒素含量和治疗前相比下降(P<0.05),且观察组各项指标的降幅超过对照组(P<0.05)。见表3。
表3 两组治疗前后肠黏膜有关屏障功能比较(±s)
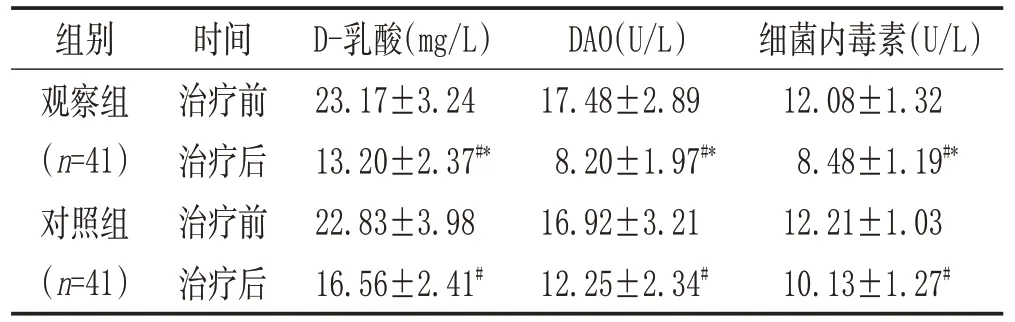
表3 两组治疗前后肠黏膜有关屏障功能比较(±s)
注:与同组治疗前比较,#P<0.05;与对照组治疗后比较,*P<0.05。
细菌内毒素(U/L)组别时间D-乳酸(mg/L)DAO(U/L)12.08±1.32 8.48±1.19#*12.21±1.03 10.13±1.27#观察组(n=41)对照组(n=41)治疗前治疗后治疗前治疗后23.17±3.24 13.20±2.37#*22.83±3.98 16.56±2.41#17.48±2.89 8.20±1.97#*16.92±3.21 12.25±2.34#
2.4 两组治疗前后胃肠激素水平比较:两组治疗后的MTL 含量和治疗前相比升高,GAS 含量下降(P<0.05),且观察组的升高及下降幅度超过对照组(P<0.05)。见表4。
表4 两组治疗前后胃肠激素水平比较(±s,ng/L)
注:与同组治疗前比较,#P<0.05;与对照组治疗后比较,*P<0.05。
GAS 178.64±21.24 115.42±17.48#*180.09±26.52 143.21±16.52#组别观察组(n=41)对照组(n=41)时间治疗前治疗后治疗前治疗后MTL 78.52±12.13 121.32±18.87#*76.78±13.25 98.45±9.97#
2.5 两组治疗前后炎症指标比较:两组治疗后IL-6、TNF-α 含量和治疗前相比下降(P<0.05),且观察组的下降幅度超过对照组(P<0.05)。见表5。
表5 两组治疗前后炎症指标比较(±s,pg/mL)
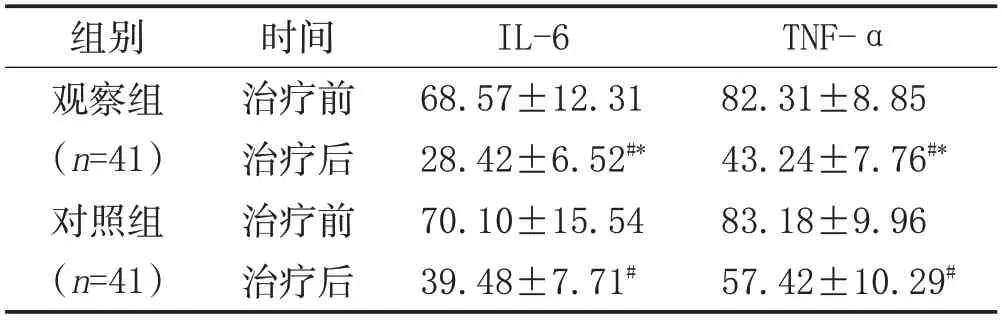
表5 两组治疗前后炎症指标比较(±s,pg/mL)
注:与同组治疗前比较,#P<0.05;与对照组治疗后比较,*P<0.05。
TNF-α 82.31±8.85 43.24±7.76#*83.18±9.96 57.42±10.29#组别观察组(n=41)对照组(n=41)时间治疗前治疗后治疗前治疗后IL-6 68.57±12.31 28.42±6.52#*70.10±15.54 39.48±7.71#
2.6 两组28d内病死率比较:观察组在28d内的病死比例较对照组低(P<0.05)。见表6。

表6 两组28d内病死率比较[n(%)]
3 讨论
中医学将脓毒症胃肠功能障碍归属于“腹痛”“泄泻”“痞满”等范畴[3]。中医学认为脓毒症主要是“毒邪”致病,毒邪有内毒和外毒之分,外毒比较多见。外毒进入机体中转变为热毒,热毒使得津液煎熬,气虚不能行血,故而毒邪是脓毒症致病的根本病理因素,而其中毒邪内蕴是根本发病基础。胃热腑实证多为胃部存在湿热,大便燥结,津液被灼,大肠传导不利。若出现大肠传导失常,肠燥便秘造成胃气上逆,胃失和降,出现呕恶、嗳气等症。脾失健运,无法将水谷精微化成气、血、精、津液并散布以养全身,而成瘀浊、痰湿积聚体内,影响五脏六腑气机升降,而引起气机不畅、胃热腑实。因此,应以解毒通腑调气为治疗法则。解毒通腑方中,姜半夏燥湿化痰,降逆和胃止呕;人参补脾润肺,大补元气,生津;生大黄凉血解毒,清热泻火,泻下攻积;芒硝泻下攻积,清热消肿,润燥软坚;枳实化痰除痞,破气消积;玄参清热凉血,泻火解毒;生地清热凉血,养阴生津;黄连、黄芩清热燥湿,泻火解毒;竹茹清热化痰,除烦止呕;甘草调和。诸药联用,调节气机,清热祛痰解毒,荡涤肠胃。
脓毒症胃肠障碍会破坏肠黏膜的屏障功能。肠黏膜有关细胞损伤以及坏死后,DAO 释放到达血液内,从而造成血清DAO 活性增加,故而测定DAO 活性能够反映肠黏膜屏障损伤和修复。D-乳酸是肠道有关固有细菌主要代谢产物之一,机体在重度创伤、肠梗阻以及肠屏障损伤的状态下,肠道细菌能生成较多的D-乳酸,经过损伤的肠黏膜至血液循环,使得D-乳酸含量上升。细菌内毒素为革兰氏阴性菌有关细胞壁内脂多糖,肠屏障损伤后,细菌内毒素经肠黏膜到达血液循环。观察组血清D-乳酸、DAO 及细菌内毒素比对照组低,可见解毒通腑方可改善患者肠黏膜屏障功能。MTL 能够促进胃肠道蠕动,以此可使肠内容物排出加速。GAS 可促进消化液分泌,而胃酸过度分泌可导致胃黏膜损伤,使胃肠功能障碍病情加重。观察组治疗后MT 含量高于对照组,GAS 含量低于对照组,可见解毒通腑方可改善患者胃肠激素水平。
综上,解毒通腑方用于脓毒症伴胃肠道功能障碍效果佳,能对肠黏膜屏障功能起到改善作用,调整胃肠激素的释放,并减轻炎性反应。

