右心室流出道憩室起源的室性心动过速继发室性早搏1例
黄强辉 章艳平 詹碧鸣 陈琦 胡金柱
右心室流出道内起源的室性早搏或室性心动过速在临床上相对常见,且消融效果显著,一般较少出现严重不良事件或并发症。而右心室流出道憩室(diverticulum)在临床上出现较少,且憩室起源的室性心律失常更少。本文报道1例无休止室性心动过速继发频发室性早搏的患者,经激动+起搏标测及相关影像资料佐证后,证实为右心室流出道憩室内起源的室性心律失常。本病例在实施及时、有效的室性心动过速/室性早搏射频消融术后,患者室性心律失常得到即刻成功,无并发症发生。笔者通过对本病例的介绍,为今后右心室流出道憩室起源的心律失常提供一定的参考。
1 临床资料
患者 男,58岁。因“反复阵发性胸闷3个月、心悸3 h”于2021年6月24日至南昌大学第二附属医院就诊。入院3个月前因“二尖瓣、三尖瓣重度关闭不全”至我院行二尖瓣、三尖瓣成形术,术后规律口服华法林抗凝,并定期监测国际标准化比值(international standardized ratio,INR)。入院诊断为持续无休止室性心动过速(图1)。既往有高血压病史,规律服用依那普利10 mg、每日1次,血压控制尚可。入院查体:血压92/56 mmHg(1 mmHg=0.133 kPa),神清;四肢皮肤无瘀斑、出血点;双肺呼吸音清,无啰音;心率230次/分,律齐,未闻及杂音;腹部体征阴性,双下肢无水肿。 超声心动图示:左心房偏大(48 mm),左心室射血分数(left ventricular ejection fraction,LVEF)45%。实验室检查未见明显异常。鉴于患者室性心动过速无休止持续发作,且心动过速频率快,血压92/56 mmHg,患者亦有明显不适感,遂紧急行室性心动过速消融术。

图1 发作时心电图Figure 1 ECG during seizure
局部麻醉下进行心内电生理检查+射频消融术。术中心动过速仍持续,从室性心动过速形态来看:胸前V1导联呈rS型、V2导联呈QS型,胸导联R转位移行晚,Ⅱ、Ⅲ、AVF导联以直立R波为主,Ⅰ、AVL导联呈QS型,考虑为右心室流出道起源;经右股静脉路径送消融导管至右心室流出道部,在CARTO 3标测系统引导下行室性心动过速激动标测及快速解剖建模,勾勒出右心室流出道模型;消融大头TC导管在激动标测过程中,室性心动过速被导管头端碰撞终止,但呈现频发室性早搏二联律,且室性早搏与室性心动过速形态一致(图2)。继续行室性早搏激动标测,导管头端至右心室流出道间隔面标测时可见一长条形异常凸起部分(图3),且导管头端在该处与在右心室流出道部位时的阻抗有明显差异,同时,长条形异常凸起靠口部位置标测到领先体表近36 ms,起搏图形与室性早搏图形基本相一致(图4),考虑该长条形异常凸起部位为憩室;而且根据标测(激动+起搏标测)结果,判定该憩室靠口部位置为理想靶点,设置盐水灌注流速17 ml/min、温度上限43℃、功率30 W进行消融,消融5 s后早搏立即消失。但鉴于消融导致憩室破裂的风险,遂将流速调整至30 ml/min,同时每消融点位置不超过15 s放电,或间隔15 s左右稍移开,周围继续巩固消融,并将靶点包围巩固消融共300 s,观察30 min,并静脉点滴异丙肾上腺素及进行心室程序刺激,无室性早搏出现,亦未诱发出室性心动过速,判断即刻手术成功。
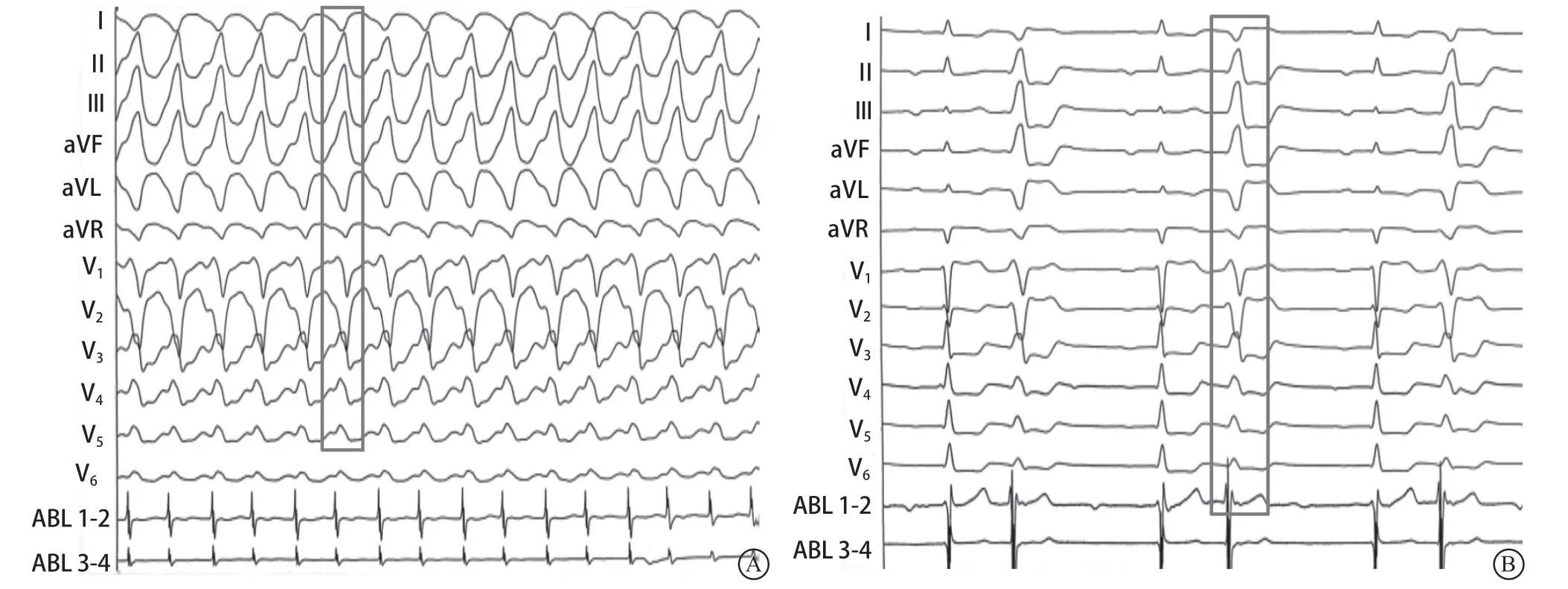
图2 室性心动过速和室性早搏 A.临床型室性心动过速;B.室性早搏(与临床室性心动过速一致)Figure 2 Ventricular tachycardia and premature ventricular morphology

图3 三维标测可见右心室流出道异常凸出条索(箭头所示)Figure 3 Right ventricular outflow tract abnormal protruding cable visible in 3D mapping(arrow)
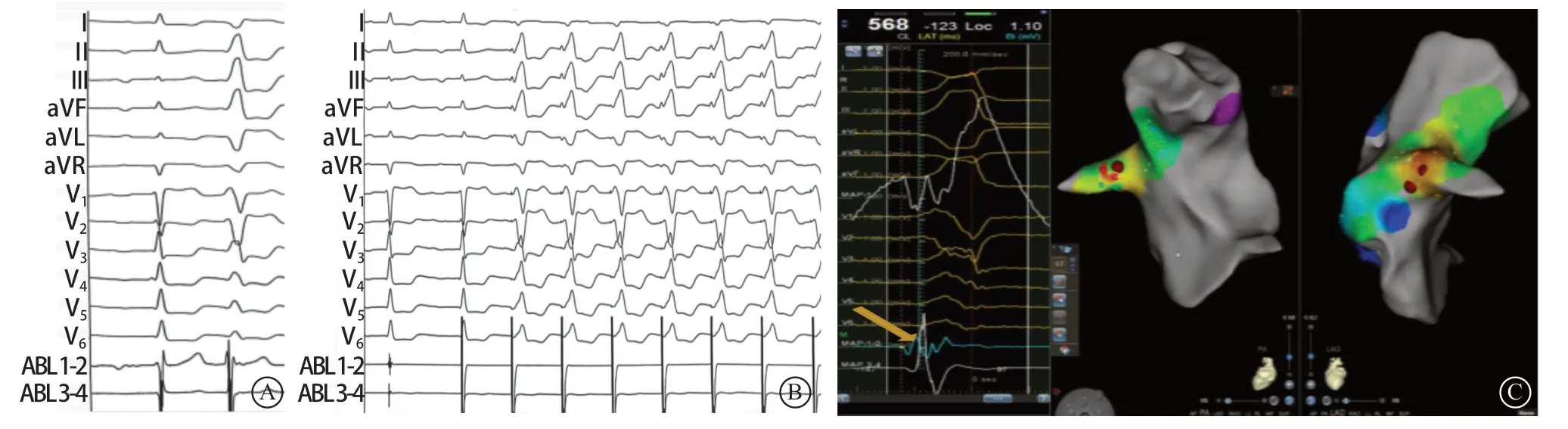
图4 激动标测 A.临床型早搏;B.在右心室流出道憩室时,导管头端起搏与室性早搏形态基本一致;C.三维标测靶点图(提前36 ms)Figure 4 Excitation mapping
将导管头端在憩室局部进行造影,在左前斜45°清晰显示右心室流出道间隔面可见一条形向外凸出,考虑憩室改变(图5 A)。鉴于该结构为异常解剖畸形,担心消融过程中,对外膜结构或冠状动脉血管造成损伤,遂完善冠状动脉造影检查,观察消融“靶点”与冠状动脉之间的距离,其目的为了避开冠状动脉,以免损伤冠状动脉血管(图5 B)。术后第2天,进一步完善心脏磁共振成像检查,发现与术中情况一致,可见右心室流出道间隔面一向外凸起,符合憩室改变(图6),并测得憩室体壁组织厚度4.2 mm、长度9 mm,趋向肌性憩室表现。

图5 影像学检查 A.导管头端局部造影显示憩室;B.憩室与冠状动脉的距离Figure 5 Imaging examination and the coronary artery as shown in the right figure
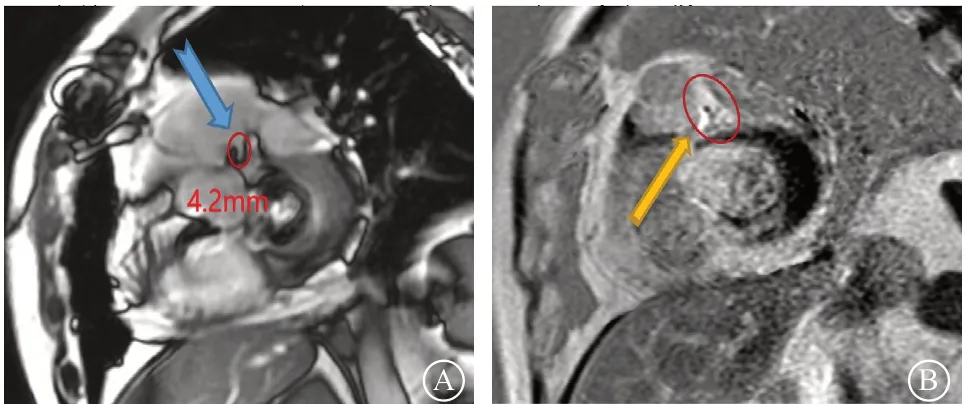
图6 心脏磁共振成像 A.心脏磁共振成像示右心室流出道憩室(蓝色箭头示);B.可见消融片区纤维瘢痕(黄色箭头示)Figure 6 Cardiac magnetic resonance imaging
患者术后一般情况良好,无不适主诉,术后2 d出院,未口服抗心律失常药物。术后3个月对患者进行门诊随访,多次复查心电图未见室性早搏或室性心动过速(图7)。

图7 复查心电图Figure 7 Review electrocardiogram
2 讨论
近年来,随着3D电生理标测技术的不断更新与快速发展,各类心律失常标测与消融的成功率得到了很大程度的提高,同时也大大减少了射线量,明显降低了复发的概率。流出道室性早搏或室性心动过速的标测与消融,在目前的3D电生理时代亦变得简单、安全许多。而一些较复杂部位的消融,如乳头肌起源的早搏,复发率相对较高。随着技术的革新及导管的更新(如用超声导管的指引),类似乳头肌部位起源的室性早搏成功率会更好[1]。而在临床真实世界里,存在某些起源心脏结构异常或变异的室性早搏或室性心动过速,如右心室流出道憩室起源的室性早搏或室性心动过速,目前国内外报道较少,或仅有少数报道起源于右心室流出道憩室室性心动过速导管消融的病例[2]。由于心室憩室存在解剖结构的异常,考虑其特有的结构异样性,并存在局部血流动力学发生改变的可能,容易促发室性心律失常,故现在国内外对右心室流出道憩室合并室性心律失常的报道甚少,在该区域消融的病例报道更少见[3-4]。
心室憩室常多为先天性,继发性相对少见。继发性心室憩室的病因主要多为心室压力异常增高、心室局限性病变或损伤等原因导致。心脏憩室可发生于各个心腔,以左心室较常见,右心室憩室相对少,亦可左右心室同时发生[5]。从组织学上,心室憩室分为肌性憩室和纤维性憩室,前者憩室体壁较厚,组织与相邻正常心室壁相似或不同,通常不易破裂;而纤维性憩室体壁较薄,在心腔压力作用下可逐渐增大,易发生破裂的风险。
本报道病例通过右心室流出道标测,发现消融导管大头阻抗发生明显变化,即在流出道本身,阻抗值稳定,但在详细的右心室流出道标测时,消融导管大头明显偏向脊椎,且阻抗值明显偏高(最高达180 Ω)。同时3D标测模型中明显可见右心室流出道间隔向外凸出一条形结构,提示或考虑存在有解剖变异的情况,遂进一步将消融导管大头进行局部造影,发现存在憩室。另外,也注意到憩室内消融时,有可能导致破裂,特别对于纤维性憩室(因该类憩室体壁较薄);因此,在憩室消融时,应谨慎小心选择消融策略或方式。本报道患者采用了Yamauchi等[6]使用的冷盐水灌注、短时程、反复消融的方式,获得了即刻成功。
本病例既往有外科手术史,但经了解,外科手术没有在右心室流出道进行操作,故右心室流出道憩室的发生与外科手术无关联。
对于在室性心律失常的标测及消融过程中,若起源于解剖结构异常或畸形的部位时,可能需注意或关注手术过程中出现的每个细节。如本病例在标测过程中,反复出现阻抗值的异常变化,提示异常阻抗值区域存在解剖结构上的异常,再结合造影或影像学资料,最终确定为憩室,从而达到精细化诊断,并对病变区域实施精准化消融,提高消融的成功率。利益冲突 所有作者均声明不存在利益冲突

