心腔内超声指导联合可调弯鞘管心肌活检诊断 1 例
李德剑 徐超 冯建飞 王明权 宋东邦 曹勇 张大东 王伟民
1 临床资料
患者 女,54岁。因“反复活动性气喘、气短1年余,加重3 d”于2023年1月28日入无锡明慈心血管病医院。2021年10月开始患者活动后出现气短,无胸痛、心悸表现,休息后症状可缓解;随后上述症状渐加重,无咳嗽、咳痰,无夜间阵发性呼吸困难,无黑矇、晕厥。此次拟心肌活检入院。入院检查:血压90/50 mmHg(1 mmHg=0.133 kPa);神清、精神尚可,颈静脉充盈,肝颈静脉回流征阳性;两肺呼吸音粗,右下肺未闻及呼吸音,叩诊呈实音,心率102次/分,心律齐,未闻及明显病理性杂音。腹软,无压痛及反跳痛,肝脏肋缘下1横指可及,质软,无压痛,双下肢中度水肿。心电图示(图1):窦性心律,标准导联、肢体导联低电压,前间壁r波递增不良伴ST-T段改变。超声心动图示(图2~3):室间隔以及左心室壁均匀增厚(舒张末期厚度:室间隔13 mm、左心室后壁15 mm),左心室收缩功能减退[左心室射血分数(left ventricular ejection fractions,LVEF)48%];双房增大[左心房容积指数(left atrial volume index,LAVI)41 ml/m2],左心室偏小;三尖瓣重度反流,二尖瓣中度反流,主动脉瓣轻微反流;肺动脉轻度高压;左心室收缩、舒张功能减低,右心室收缩功能减退;考虑心脏淀粉样变可能。心脏磁共振成像(cardiac magnetic resonance imaging,CMR)示:左右心室心肌明显增厚,左心房稍增大,心内膜下广泛明显强化,LVEF稍减低,符合心脏淀粉样变改变;二尖瓣、三尖瓣反流;主动脉瓣反流;心包腔积液。血清轻链λ定量示:1.70 g/L(0.9~2.1 g/L);轻链κ定量:2.81 g/L(1.7~3.7g/L);血清κ/λ为 1.65(0.31~1.56)。99Tc-MIBI 心肌显像:左心室前壁、室间隔心肌血流灌注减低;心包少量积液。
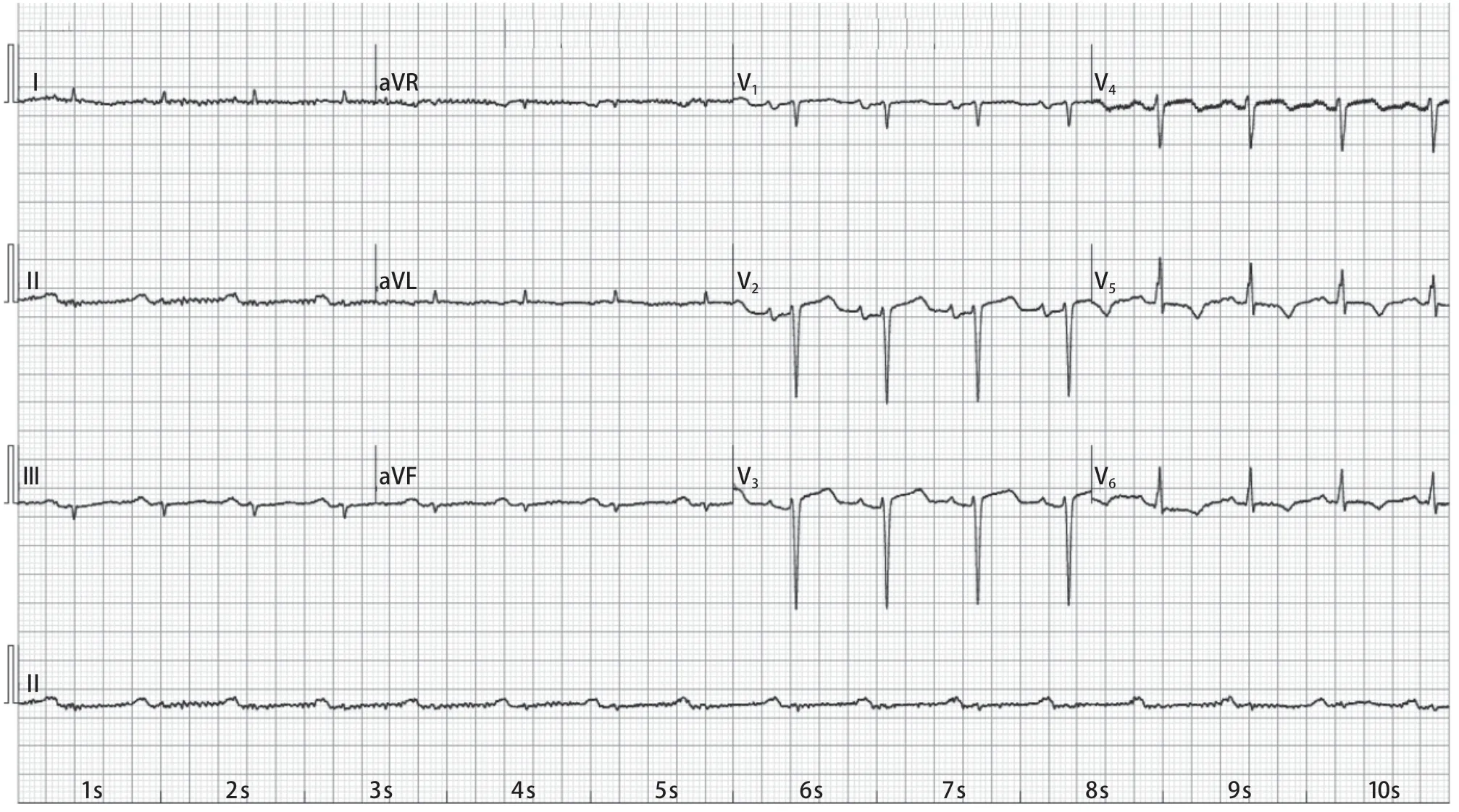
图1 心电图示窦性心律,标准导联、肢体导联低电压,前间壁r 波递增不良伴ST-T 段改变Figure 1 The electrocardiogram showed sinus rhythm, low voltage of standard lead and limb lead, and poor R-wave increase in the anterior interwall with ST-T changes
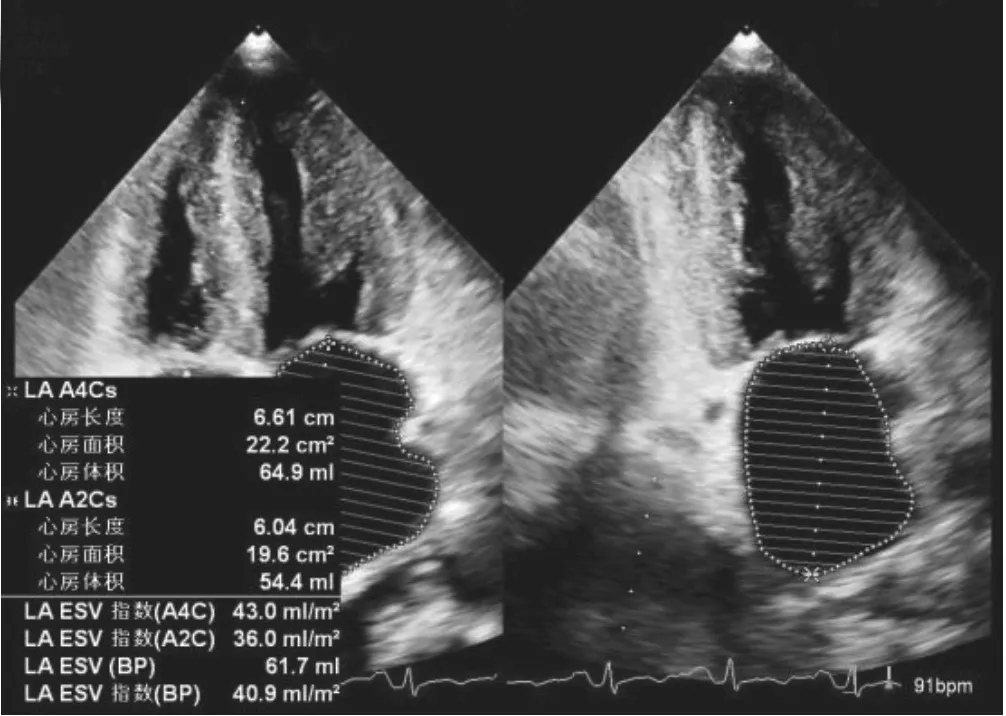
图2 经胸超声心动图示室间隔增厚左心室壁均匀增厚Figure 2 Transthoracic echocardiography demonstrates uniform thickening of the interventricular septum and the left ventricle
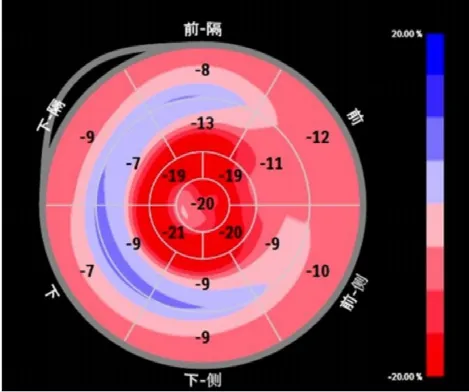
图3 左心室应变示基底段、中间段纵向应变异常Figure 3 The left ventricular strain shows abnormal longitudinal strain in the basal and middle segments
因患者术前超声心动图示有少量心包积液,为提高安全性,故于2023年2月4日行心腔内超声引导下心肌活检。局部麻醉下经右股静脉送入心腔内超声(美国Biosense Webster强生公司)导管,经右颈内静脉将双向可调弯鞘管(Vizigo小弯,美国 Biosense Webster强生公司)送入右心房。经心腔内超声指导将可调弯鞘管送入右心室,随后将心肌活检钳通过可调弯鞘管(美国Argon公司)送入右心室,在X线及心腔内超声引导下于室间隔右侧面不同部位钳取心肌组织5块(图4~5),分别送检光镜和电镜以及免疫组化。术前心腔内超声提示少量心包积液,手术过程顺利,术后心腔内超声未见新增心包积液;未见新增三尖瓣反流。
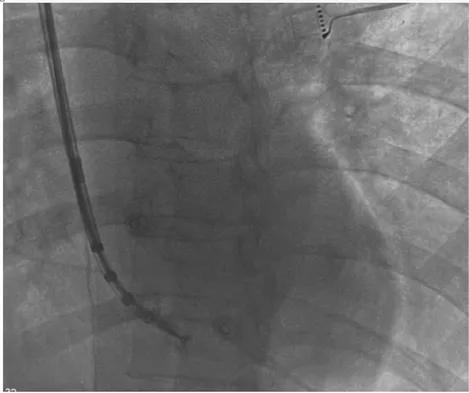
图4 X 线下可调弯鞘管和活检钳的位置Figure 4 Position of the adjustable curved sheath tube and biopsy forceps under the X-ray
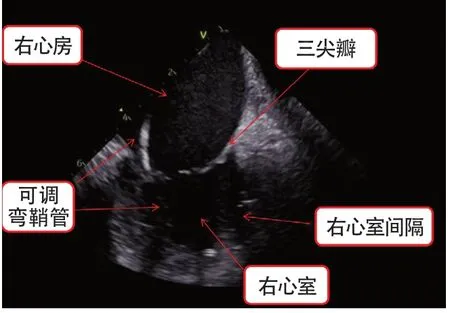
图5 心腔内超声显示可调弯鞘管的位置关系Figure 5 Intracardiac ultrasound shows the positional relationship of the steerable sheath
心肌组织病理光镜下示心内膜心肌胞质轻度淡染,其中见较多脂褐素沉积,胞核大小较不一致,间质轻度水肿伴纤维组织增生,心肌周围间质内及血管壁内见粉染无定型物。免疫组化标记结果示后者呈λ阳性表达,κ阴性表达,组织化学刚果红染色结果示后者弱阳性。基于病变苏木素-伊红(hematoxylin-eosin,HE)染色形态,结合免疫组化标记及组织化学染色结果综合判断,考虑“心肌轻度水肿,间质及血管壁淀粉样变,倾向有轻链限制性”(图6)。
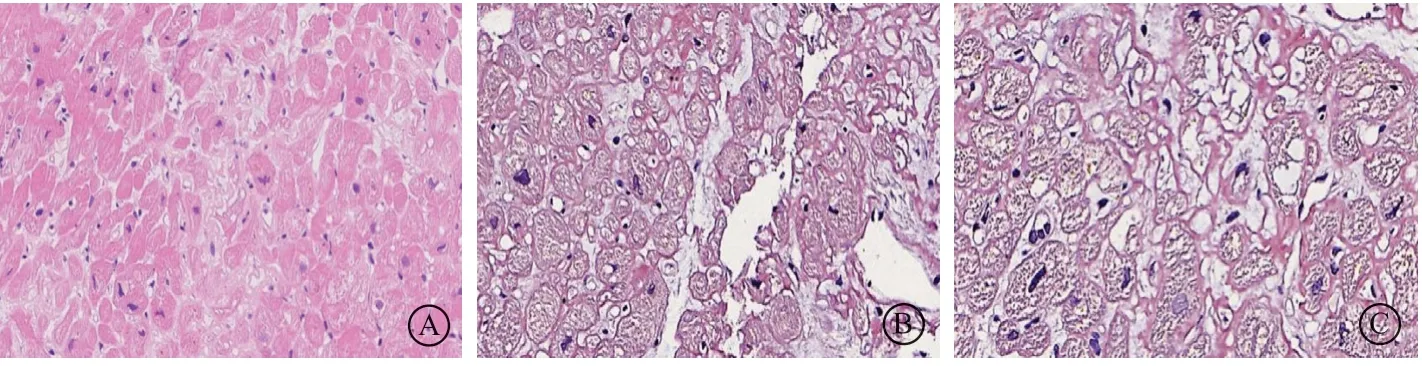
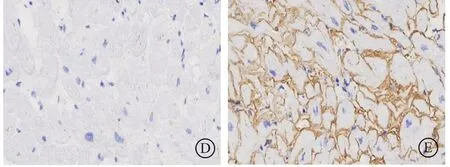
图6 免疫组化标记及组织化学染色 A.HE 染色(×20) ;B.刚果红染色(×20) ;C.刚果红染色(×40);D.Kappa染色(×40);E.Lambda 染色(×40)Figure 6 Immunohistochemical labeling and histochemical staining
最终患者确诊为轻链型心脏淀粉样变(λ型,限制性表达)。转血液科骨髓穿刺活检后进行CD38单抗及硼替佐米进行化疗。
2 讨论
心内膜心肌活检是心肌病、心肌炎、心脏移植术后排异等心血管疾病重要的诊断手段。1958年Weinberg等[1]采用局部麻醉、小切口开胸手术行心包和心肌活检,以明确心肌炎或心包炎的诊断。1960年Sutton等[2]报道经胸穿刺心肌活检,不仅创伤大,并发症发生率也高。1962年Sakakibara等[3]发明了导管式活检钳,开创了经外周血管进行心内膜心肌活检的历史。1973年Caves等[4]研发出可反复使用的Stanford Caves-Shulz活检钳,推动了心内膜心肌活检在临床上的应用。目前临床上使用的心内膜心肌活检钳就是在Stanford Caves-Shulz活检钳基础上改进而来的,一次性使用,操控性更好,钳瓣明显缩小带来了安全性的明显提高。
常 规 心肌活检在X线下进行,通常需要反复钳取4~6 块心肌组织。心肌活检的并发症包括穿孔、心脏压塞、心律失常、瓣膜和乳头肌损伤等[5-6]。罗阳等[7]报道1例遗传性转甲状腺素蛋白型心脏淀粉样变合并室性心律失常的心肌活检病例。徐希奇等[8]报道272例经右颈内静脉穿刺行心内膜心肌活检,其中2例出现大量心包积液,需要穿刺引流。Shah等[9]总结了美国2007—2014年行心肌活检的病例,其中16 499例为非心脏移植患者,心肌活检相关心包积液或心脏压塞并需要引流的发生率为0.70%,发生并发症者院内死亡率为20%,远高于无并发症者(2.5%)。李华俊等[10]报道1例心腔内超声指导行心内膜下心肌活检。但该病例中导管指向不灵活,引导活检钳的导管不具有调弯功能,没有良好的指向性和支撑性能。心腔内超声可清楚显示心室内结构、活检钳和心肌的相对位置,比X线更加准确、快速,避免损伤瓣膜,避免钳取心肌薄弱处和腱索等瓣下组织,还可以发现病变的心肌。加入可调弯鞘管可以提供更好的指向和支撑,进行按需部位的心肌活检。目前强生的心腔内超声可以联合C3(Biosense Webster Carto 3)系统进行3D重建,在活检钳的尾端连接腔内电图可做到3D直视同时进行电压指导下的心肌活检;亦可在CMR明确病变心肌的部位进行精准心肌活检,明显提高阳性检出率[11-14]。心腔内超声指导下亦可对心房或者心脏肿物患者进行精准和安全的活检[15-16]。各种类型的心肌疾病均存在相应的心肌细胞病理的变化。如心腔扩大导致心室壁不同程度的变薄,会给心肌活检带来心脏穿孔等风险;心脏淀粉样变患者常伴有心包积液。心腔内超声可持续动态监测心包内液体量的变化,及时发现心脏压塞,可在血液动力学明显变化之前及早干预。心腔内超声可减少患者射线暴露量,有望实现无射线心肌活检。
心脏淀粉样变是蛋白质分子异常折叠所致的淀粉样物质沉积在心肌细胞外所致,导致心肌细胞代谢、钙离子转运、受体调节的改变以及心肌细胞水肿;早期表现为心脏舒张功能障碍,后期可逐渐发展成为限制性心肌病,最终发展为心力衰竭。同时由于心脏传导阻滞的受累可产生多种难治性心律失常,以心房颤动和各种传导阻滞多见,累及外周血管可导致血压较之前降低。临床主要分为轻链型和转甲状腺素蛋白型,约占95%左右,前者预后差,但及时诊治至关重要。心电图肢体导联低电压联合超声心动图心室壁增厚是心脏淀粉样变患者特征性的临床表现,是典型的警示征。轻链型心脏淀粉样变患者需要病理确诊后才能进行专科化疗,如果未见心脏外组织累及征象,则有必要进行心肌活检[17]。怀疑心脏淀粉样变的患者应该尽早进行心肌活检明确诊断及指导治疗。
本例报道未能展示很好的超声扇面和活检钳的影像关系,主要是由于首次采取该种方式;助手操作不熟练导致。同时应用心腔内超声指导联合可调弯鞘管心肌活检具有以下缺点:费用较高;需要心脏电生理医师帮助完成,以提高操作的安全性和有效性;增加了操作的学习曲线。
利益冲突所有作者均声明不存在利益冲突

