重症监护相关慢性疼痛现况调查及影响因素分析
顾悦 周芳 陈翠 王硕
(1.徐州医科大学护理学院,江苏 徐州 221004;2.徐州医科大学附属医院 重症监护室,江苏 徐州 221004)
依据世界卫生组织(WHO)对其他慢性疾病时间的界定,国际疼痛学会 (IASP) 把持续3个月或以上的疼痛定义为慢性疼痛[1]。英国一项关于ICU幸存者的慢性疼痛的综述报告[2]显示,ICU后的慢性疼痛并没有明确的、诊断性、操作性强的定义。Boyle等[3]将这种慢性疼痛定义为在出院后的6个月里,至少有50%的时间里每天都有疼痛感,2016年在Baumbach等[4]的研究中提出了“ICU相关慢性疼痛”(chronic ICU-related pain,CIRP)这一名词,并将其定义为ICU室患者出院后持续至少3~6个月的疼痛,且患者的疼痛与ICU住院相关。CIRP作为重症患者接受ICU治疗后的一种后遗症,对其日常活动产生了负面影响,因此,对这一症状加以关注,探索其发生的影响因素具有重要意义。目前,国内学者更加关注ICU出院后患者精神疾病和(或)认知障碍等问题,对CIRP的研究较少,未能进一步分析发生CIRP的影响因素。因此,根据CIRP的定义,本研究旨在调查ICU患者在出院后3个月时CIRP的发生现状,分析CIRP发生的影响因素,为后续临床进一步研究CIRP提供依据支持。
1 对象与方法
1.1研究对象 便利抽取2020年1-12月入住徐州医科大学附属医院ICU,且最终出院的患者415例,纳入标准:(1)年龄≥ 18岁。(2)接受调查时患者意识清楚,语言表达及沟通能力正常。(3)入住ICU时间>48 h。(4)患者调查前均签署知情同意书,按照自愿的原则加入本研究。排除标准:(1)恶性肿瘤术后已明确诊断复发或转移者。(2)既往脑出血、急性脑缺血史或中枢神经系统主要疾病(如帕金森病)。(3)入住同一ICU病房≥2次的患者。剔除标准:在研究期间因死亡、病情变化或个人意愿改变而无法配合完成调查的患者。415例患者中,失访58例,病历资料不全15例,死亡9例。最终纳入研究的病例共333例。本研究通过本院医学伦理委员会审批通过(审批号:2021BYKYLL005)。
1.2调查工具
1.2.1一般资料调查表 由研究者查阅文献[1-2,4]、咨询重症医学科相关专家意见,经过小组会议讨论后最终制定,分为人口学资料和临床资料2部分。人口学资料包括性别、年龄、身高、体重、BMI、婚姻状况、学历、既往病史;临床资料包括入住ICU时间、疼痛数字评分(numerical rating scale,NRS)>4分时间、镇静镇痛药物使用时间、发生谵妄时间、急性生理与慢性健康状况评分II (acute physiology and chronic health evaluation scoring system Ⅱ,APACHE Ⅱ)、C反应蛋白>100 mg/L时间、手术情况、机械通气情况。
1.2.2疼痛简明记录表(brief pain inventory,BPI) 该量表由标识疼痛部位的身体图、疼痛程度子量表、疼痛干扰子量表3部分组成,共9个条目。该量表将患者的疼痛程度量化为11个级别,评分范围为0~10分。使用BPI判断疼痛严重程度的判定如下:0分=无痛,1~3分=轻度疼痛,4~6分=中度疼痛,7~10分=重度疼痛。量表 Cronbach′s α条数为0.85,是一种有效、可靠的慢性疼痛测量工具[5]。
1.3资料收集方法 电话回访时告知其本人本研究的内容和研究目的,取得患者同意后正式纳入研究。(1)一般资料:患者一般资料和临床资料从电子病历中获得。(2)BPI:研究者在患者出院3个月时,与其约定复诊日,在门诊会诊中心与患者面对面完成行BPI的调查。资料收集由研究者本人完成,使用统一的指导用语告知研究对象填写要求,对于填写过程中的疑惑,研究者使用统一的语言进行说明;填写结束后,研究者逐一检查问卷填写的完整性,有明显错误或漏项的及时与患者确认,保证问卷的有效性。本研究发放问卷333份,回收333份,问卷回收有效率100%。
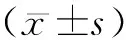
2 结果
2.1CIRP的发生现状 333例ICU患者中,出院后3个月时有130例(39.04%)发生CIRP。疼痛部位多为肩部38例(29.23%)、头部29例(22.31%),其中8例(6.15%)患者报告有1个以上的疼痛部位。其中轻度疼痛患者90例(69.23%),中度疼痛患者40例(30.77%),其中有7例(5.38%)患者在疼痛时使用弱阿片类止痛药。
2.2发生CIRP不同人口学资料和临床资料单因素分析 根据患者是否发生CIRP分为CIRP组(130例)和非CIRP组(203例),并进行人口学资料和临床资料的单因素分析。见表1和表2。
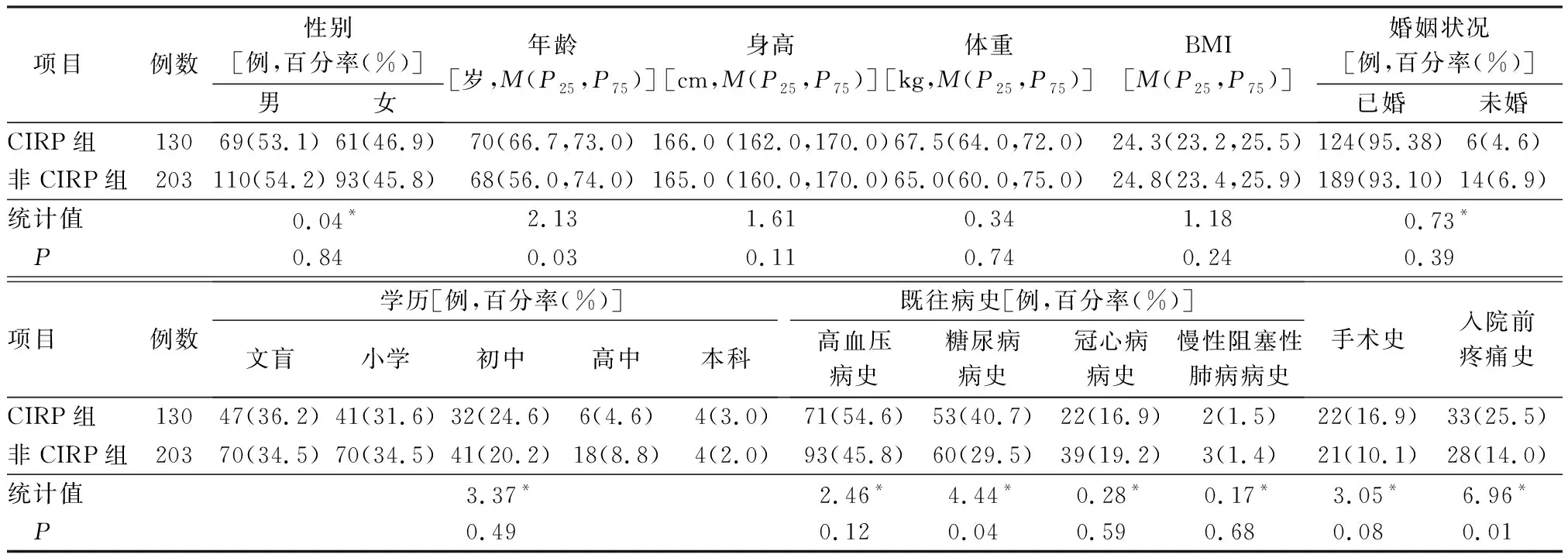
表1 不同人口学资料的CIRP发生率单因素分析

表2 不同临床资料的CIRP发生率单因素分析
2.5CIRP相关因素的多因素logistic回归分析 单因素回归分析显示,差异有统计学意义的有10项,以CIRP为因变量(有=1,无=0)将这10项进行多因素分析。结果显示出院3个月后发生CIRP的影响因素为:入住ICU时间、APACHE Ⅱ评分、C反应蛋白>100 mg/L时间和有机械通气(P<0.05),自变量赋值表,见表3。CIRP多因素logistic回归分析结果,见表4。

表3 自变量赋值表
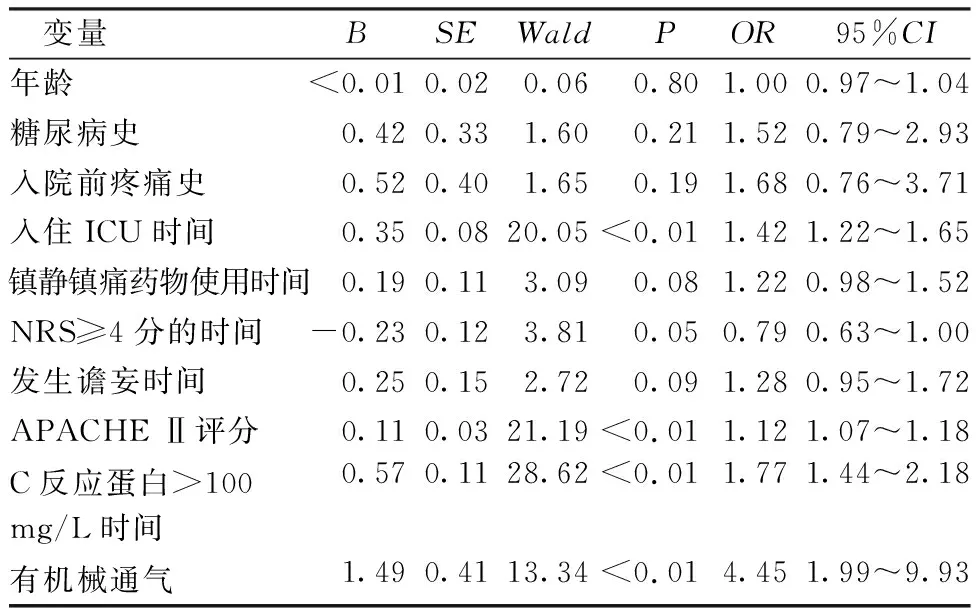
表4 CIRP多因素logistic回归分析结果
3 讨论
3.1CIRP发生现状 本研究中ICU患者出院后3个月时CIRP的发生率为39.04%,略低于Hayhurst等[6]的结果,分析原因可能是我们要求患者报告的疼痛必须是出院后新发生的且是由于ICU住院而获得的疼痛,而之前大部分研究纳入的CIRP患者中已有部分在入院前已存在疼痛症状[3,7-9],这可能是本研究在患者出院后3个月时,CIRP发生率低的原因之一。其次,本次研究纳入的样本量也多于之前的一些研究[4,8-9],且选取疼痛评估量表不同,故疼痛发生率与之前相比有所不同。ICU患者出院后3个月时的肩部疼痛38例(29.23%),文献[5]表明:肩部疼痛可能是因为ICU患者病情的严重性需要某些治疗或护理措施,而这些措施会导致疼痛或长时间的制动,如大部分的导管(如中心静脉导管、透析导管等)均放置在这一位置,保护性约束使患者处于特定的体位,肩关节被反复置于极端运动范围内,这可能会损害肩关节稳定和关节的肩部肌肉[10],这可能会导致患者CIRP的发生。ICU患者出院后3个月的疼痛强度为轻、中度疼痛,累及身体多个部位,这与大部分研究结果一致[3-4,8]。在CIRP组中,只有5.38%的患者使用了药物治疗,而94.62%的患者没有使用任何疼痛治疗。一项调查了中国31个省份慢性疼痛发病率和治疗率的研究[11]显示,中国人群慢性疼痛发生率高,治疗率低。在普通人群中慢性疼痛未得到重视,在重症患者中同样也未引起重视,说明我国对慢性疼痛的认识和管理存在很多不足。
3.2CIRP的影响因素 本研究多因素logistic回归分析显示,入住ICU时间、APACHE Ⅱ评分、C反应蛋白>100 mg/L时间和有机械通气是CIRP的影响因素。(1)入住ICU时间越长,发生CIRP的概率越高。与Boyle等[3]的研究结果一致,ICU住院时间长是疾病严重程度的标志,这可能与慢性疼痛的发展有关。(2)APACHEⅡ评分越高发生CIRP的风险越高。APACHEⅡ评分越高代表病情越严重,预后越差。危重病情不仅影响患者的功能恢复,还延长了危重患者的ICU住院时间,增加了出院患者发生ICU后综合征(post-intensive care syndrome,PICS)的发生率,或许也可以预测CIRP的发生。(3)C反应蛋白>100 mg/L时间较长(即严重炎症时间较长)也是ICU患者出院后3个月时发生CIRP的影响因素,与Baumbach等[11]和Koster-Brouwer等[12]的研究结果一致。这可能与严重炎症(如脓毒症期间发生的炎症)可触发躯体神经系统的特定变化有关,包括表皮内神经纤维密度的降低[13]。Battle等[7]的研究认为严重脓毒症与CIRP的发生有关,也证明了炎症在CIRP中的作用。(4)机械通气发生率越高,CIRP的概率也越大。机械通气是治疗呼吸衰竭的重要抢救措施,可以迅速有效改善危重患者的呼吸功能,但是有创机械通气是侵袭性操作,气管插管、气道内吸痰、翻身等操作均会加重患者的疼痛感和不适[13],引起人机对抗、感染等并发症。此外,长时间的有创机械通气可导致呼吸机相关性肺炎,且长时间的约束亦加重疼痛感,从而增加CIRP的发生率。
本研究的333例调查对象基础疾病较多,较多研究发现,高血压[14-15]、糖尿病[15-16]、冠心病[17]是发生PICS的危险因素。本次研究未发现相关因素为发生慢性疼痛的危险因素,分析原因上述作者纳入的研究对象疾病种类相对单一,样本量偏小,而本次研究选取综合ICU出院患者,疾病诊断涉及内外等多学科。
综上所述,CIRP发生率较高,疼痛强度为轻中度,疼痛部位多为肩部和头部。ICU患者在住院期间如有入住ICU时间较长、APACHEⅡ评分较高、CRP>100 mg/L时间较长、接受有创机械通气的情况,需要医护人员积极处理并密切关注其转出ICU后的慢性疼痛管理。本研究是单中心研究,样本量较小,可能使研究的外部效度不高。其次,本研究选取对象为基层医院综合ICU出科患者,疾病种类多,涉及呼吸、循环、外科等多学科,未能分类分析,异质性大。国内外对于CIRP的研究还处于起步阶段,未来需要更大规模和更多设计类别的研究来评估CIRP的发生状况,更好地了解CIRP的病因和影响因素才能为预防和治疗CIRP提供精准靶点。

