慢性心力衰竭病人营养不良风险预测模型的构建
罗 雪,何细飞
华中科技大学同济医学院附属同济医院,湖北430000
慢性心力衰竭是由于各种病因导致病人心脏结构和(或)功能异常,从而引起心室充盈和(或)射血功能受损的一组复杂的临床综合征[1]。目前,有多种机制和学说解释慢性心力衰竭病人合并营养不良,其发病率为20%~70%,恶病质发生率可达15%[2-4]。有研究表明,营养不良及恶病质是慢性心力衰竭病人预后的独立预测因子,营养不良会增加慢性心力衰竭病人的再住院率及死亡率[5-8]。因此,尽早发现营养不良影响因素并进行干预,显得尤为重要。目前,对于慢性心力衰竭病人营养评估无“金标准”,各种营养评价量表复杂,耗时长,且多数营养评估量表缺少对心力衰竭病人水肿状态的评估,不能真实反映病人营养状态,而生物电阻抗技术通过不同电流通过人体成分的电阻不同,能客观、精确反映病人人体成分,其能客观弥补主观量表在慢性心力衰竭水肿中的评估,且无创便捷[9-10]。本研究通过对288例慢性心力衰竭病人调查,加入生物电阻客观评估病人水肿指标,建立慢性心力衰竭营养不良预测模型,为早期护理干预提供依据,从而改善病人预后。
1 对象与方法
1.1 研究对象
本研究采用便利抽样法选取2021年4月—12月某三级甲等医院心血管内科的288例病人。纳入标准:1)满足《中国心力衰竭诊断和治疗指南2018》中关于慢性心力衰竭的诊断标准[1];2)纽约心功能分级Ⅰ~Ⅲ级;3)年龄18~85岁;4)知情同意,自愿参加本研究。排除标准:1)心脏植入式电子设备病人;2)合并消化道出血;3)合并肿瘤;4)妊娠状态;5)持续腹膜透析。样本量应为变量的5~10倍[11-12],本研究涉及年龄等一般资料10项,辅助检查5项,生物电阻抗指标10项,共25项。样本丢失率15%,样本量至少为144例,本研究的样本量为288例,满足调查需要。本研究已通过医学伦理委员会审核批准(伦理号:TJ-IRB20211281)。
1.2 调查工具
1.2.1 一般资料调查表
包括病人年龄、性别、体质指数(BMI)、吸烟、住院次数、文化程度、上臂围、心功能分级、是否有糖尿病、是否有冠心病共10项指标。心功能分级采用纽约心功能分级[1]标准:Ⅰ级,有心脏病,日常体力活动不受限制,与正常人活动区别不大;Ⅱ级,病人活动轻微受限,日常活动不受影响,重体力活动有轻微不适;Ⅲ级,病人一般活动受限比较明显,重体力劳动后需要稍作休息或有疲劳感。
1.2.2 辅助检查指标
1)心脏超声影像学检查中的左心室射血分数;2)实验室指标包括血红蛋白、尿酸、肾小球滤过率、血清脑钠肽前体(Pro-BNP)。
1.2.3 生物电阻抗测定
电阻抗测定技术(BIA),又叫人体成分分析法,利用电流通过人体成分(水、蛋白质、脂肪、矿物质)电阻的不同,结合体重、身高,测量人体成分相关指标和BIA相关变量[13]。生物电阻抗技术测定指标包括细胞内水分(ICW)、细胞外水分(ECW)、细胞总水分(TBW)、去脂体重(FFM)、水和率(ECW/TBW)、上臂肌肉围(AMC)、蛋白质含量、身体细胞质量(BCM)、骨骼肌含量(SMM)、相位角(PA)。
1.2.4 营养控制状态指数
营养控制状态指数是早期筛查住院病人营养不良的评估工具[14],其总分主要是根据总胆固醇(TC)、血清清蛋白(ALB)、淋巴细胞计数(LYM)3项指标轻重程度计算,适合所有住院病人的营养评估。总分12分,根据不同得分可分为正常营养状态(0~1分)、轻度营养不良(2~4分)、中度营养不良(5~8分)、重度营养不良(9~12分),评分越高,营养状况越差,本研究中将轻度、中度和重度营养不良组合并为营养不良组。通过营养控制状态指数将288例慢性心力衰竭病人分为营养正常组和营养不良组。
1.3 资料收集
1)一般资料调查表在病人入院24 h内完成,所有调查表由研究者自行收集,研究者采用标准化语言指导病人或授权家属填写纸质问卷,对于读写困难的病人或家属由研究者口述指导完成,纸质问卷当面检查回收,避免遗漏。2)影像学检查由医生开具医嘱,心脏超声检查在病人入院当天完成;由研究团队从病人电子病历收集超声报告的左心室射血分数指标。3)病人入院当天完成空腹静脉采血,由当班护理人员完成采集并送检验科,实验室检查指标包括血红蛋白、尿酸、肾小球滤过率、Pro-BNP,由研究者从病人电子病历中采集。4)生物电阻抗检测采用Inbody 10人体成分测定仪,生物电阻抗技术检查前病人禁食、禁饮2 h,排空大小便,穿病员服,避免体力活动,保持安静,输入身高、体重后通过手和足踝上的电极进行检测,由心脏康复中心医师检测,研究者从分析仪中导出测量结果并收集相关数据。
1.4 质量控制
本研究在课题设计阶段通过回顾文献,小组汇报讨论,保证选题的合理性、可操作性及临床意义,同时确定纳入和排除标准,制定慢性心力衰竭病人营养调查的各项指标。使用统一问卷及标准化指导语言收集一般资料,问卷当面检查后回收,避免遗漏。定期进行小组汇报,以便对发现的问题进行及时调整。所有资料录入由双人核对,以避免录入错误。
1.5 统计学方法

2 结果
2.1 慢性心力衰竭病人营养不良的单因素分析
不同心功能分级、是否有糖尿病、上臂围、BMI、射血分数、血红蛋白、Pro-BNP、ICW、蛋白质含量、SMM、ECW/TBW、BCM、AMC、PA的慢性心力衰竭病人的营养状态差异有统计学意义(P<0.05),见表1。不同文化程度、年龄、性别、吸烟、住院次数、是否有冠心病、肾小球滤过率、尿酸、ECW、TBW、FFM慢性心力衰竭病人的营养状态差异无统计学意义(P>0.05)。
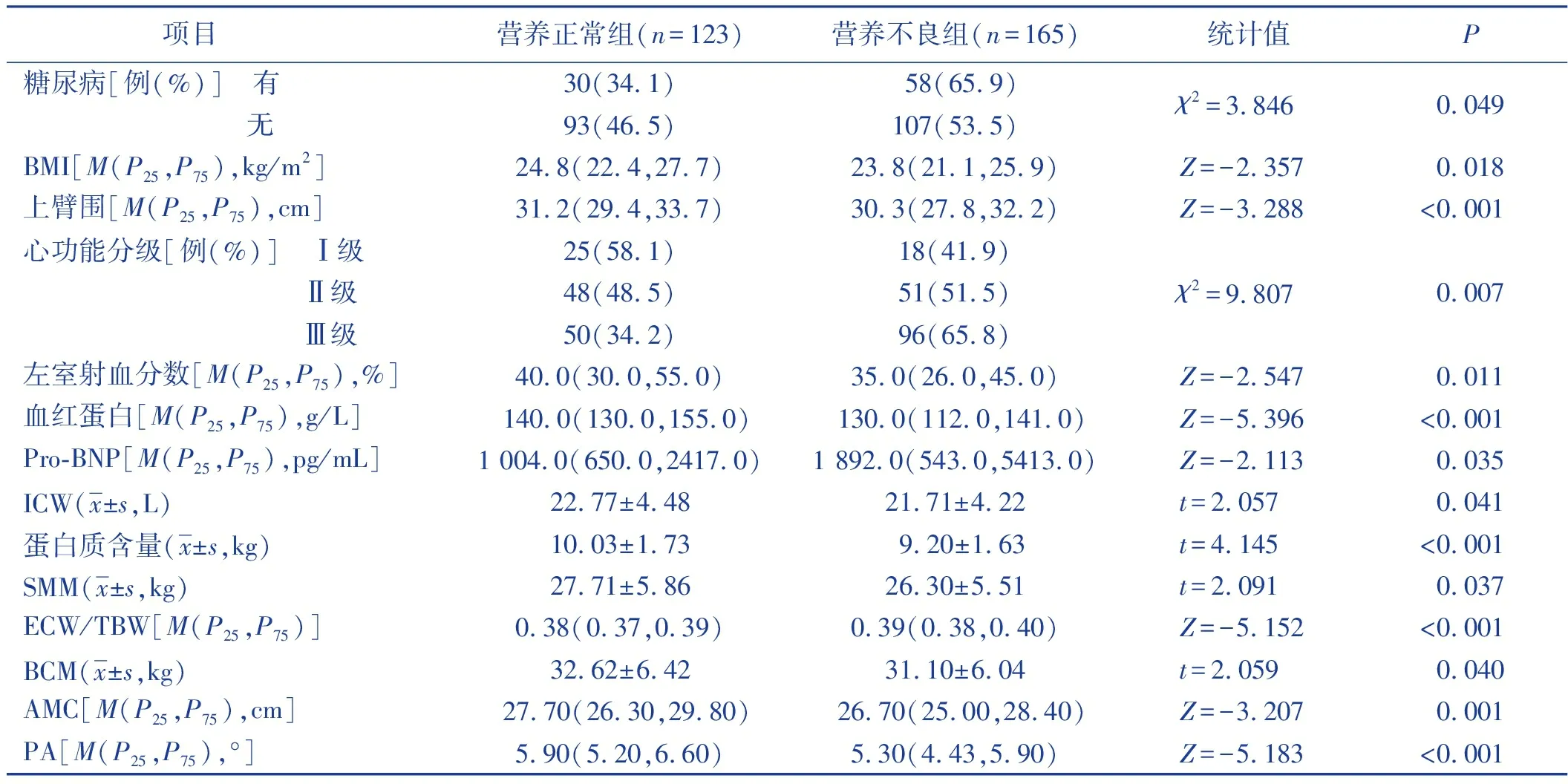
表1 慢性心力衰竭病人营养不良单因素分析
2.2 慢性心力衰竭病人营养不良的多因素分析
采用多因素二元Logistic回归分析分析慢性心力衰竭病人营养不良的影响因素,将有无营养不良设置为因变量(营养正常=0,营养不良=1),排除多重共线性,并考虑指标的临床实际意义,最终纳入回归分析的影响因素为蛋白质含量、ECW/TBW、AMC、射血分数、血红蛋白、Pro-BNP、上臂围、心功能分级、糖尿病共9项。自变量赋值方式,糖尿病:无=0,有=1;心功能分级:Ⅰ级=1,Ⅱ级=2,Ⅲ级=3;蛋白质含量、ECW/TBW、AMC、左室射血分数、血红蛋白、Pro-BNP、上臂围原值输入。Logistic回归分析结果显示,射血分数、血红蛋白、蛋白质含量、ECW/TBW是慢性心力衰竭病人营养不良的影响因素,见表2。
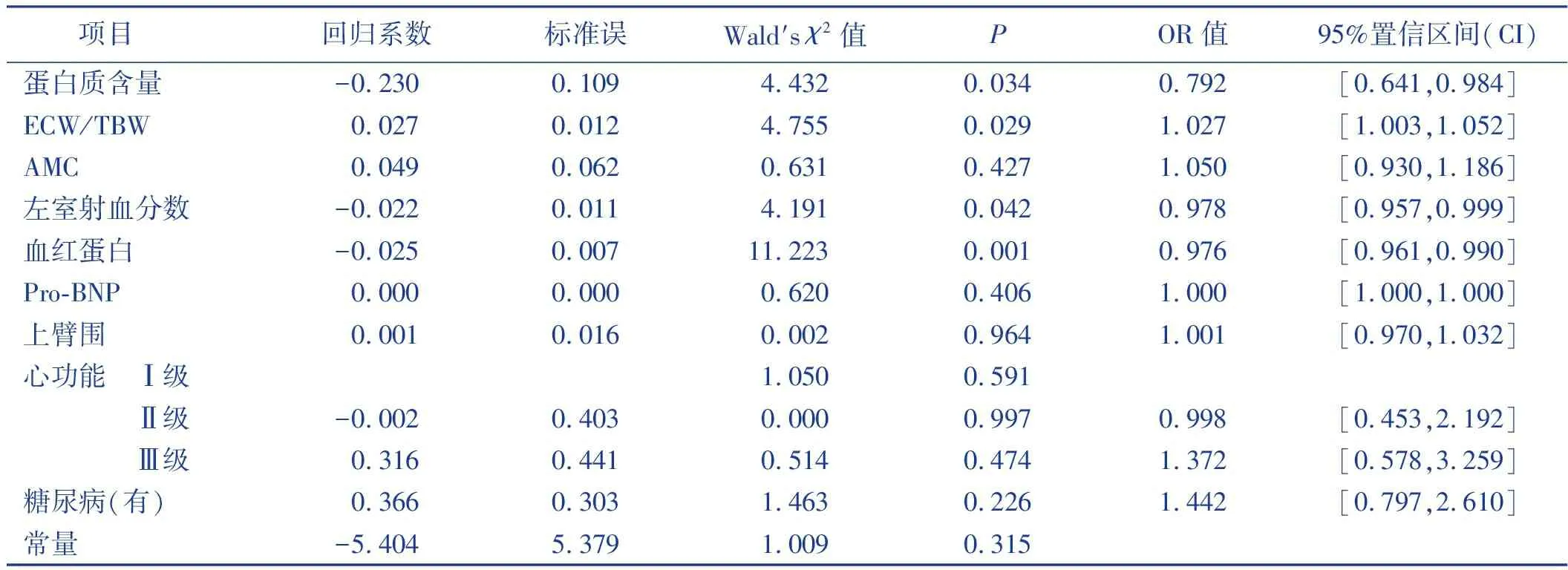
表2 慢性心力衰竭病人营养不良的 Logistic回归分析
2.3 慢性心力衰竭病人营养不良预测模型的构建
基于4项影响因素建立列线图模型,见图1,列线图模型受试者工作特征曲线(ROC)下的面积(AUC)为0.73,高于其他单项预测指标,见表3;采用Bootstrap进行内部验证诊断价值的一致性,慢性心力衰竭病人营养不良实际发生概率与预测发生概率的曲线图显示预测结果和对角线基本贴合(C常量为0.965),表明预测结果比较准确,见图2。
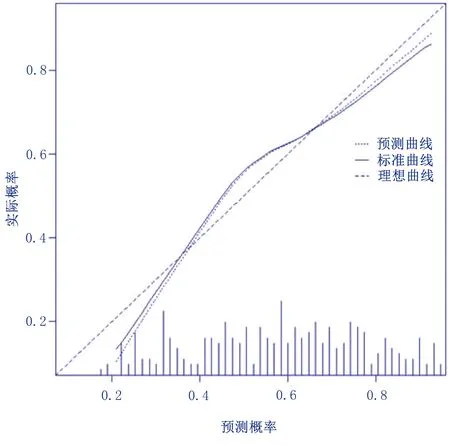
图2 慢性心力衰竭病人营养不良列线图模型内部验证的校准曲线
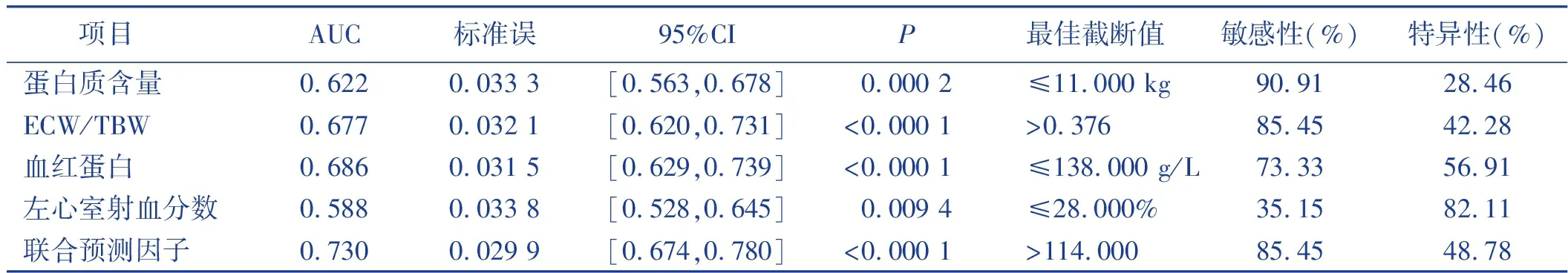
表3 各影响因素对慢性心力衰竭病人营养不良预测诊断价值
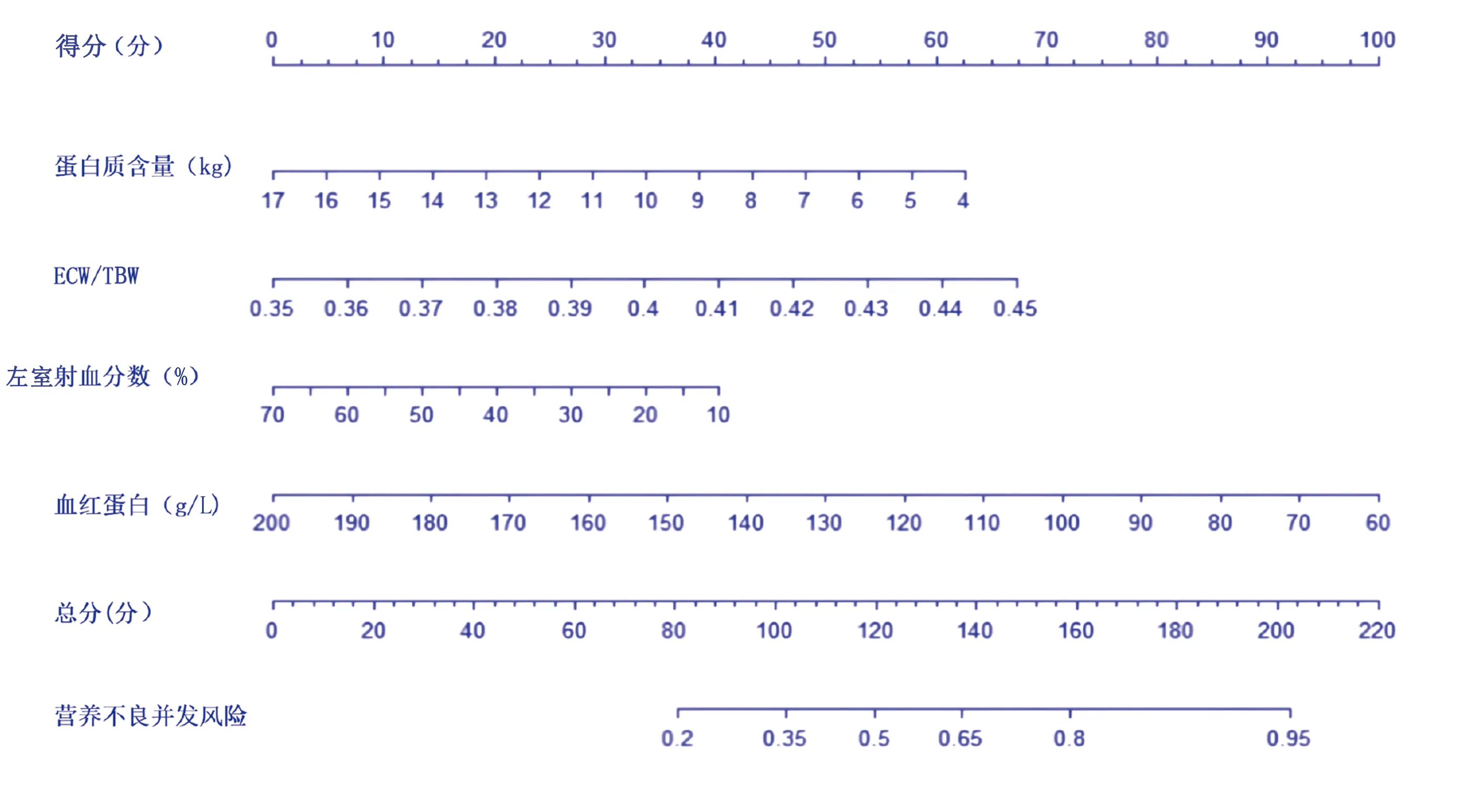
图1 慢性心力衰竭病人营养不良预测模型列线图
3 讨论
本研究结果显示,ECW/TBW是慢性心力衰竭病人合并营养不良的危险因素(P<0.05),与Liu等[15]研究结果一致,其对112例住院病人调查随访发现,ECW/TBW、B型脑利钠肽与心力衰竭病人再住院事件相关,当病人ECW/TBW水肿指数>0.390,预示心力衰竭病人再住院发生率较高[OR=4.14,95%CI(1.05,15.28),P=0.04]。ECW/TBW是反映人体细胞内水分的参数,其增高可代表细胞水肿。目前,各种营养评估量表客观评估心力衰竭病人水肿状态少,多为经验法,本研究中ECW/TBW能影响慢性心力衰竭病人营养状态(OR=1.027),ECW/TBW越大,越容易出现营养不良,其可以用于心力衰竭病人营养评估水肿指标的客观评价。研究者可以采用各种护理干预措施如利尿剂、限制饮水等方式来降低慢性心力衰竭病人ECW/TBW值。聂秋平等[16]对心力衰竭组利尿剂治疗前后生物电阻抗测定的ECW/TBW、蛋白质含量等参数进行比较,治疗后心力衰竭组病人ECW/TBW较治疗前有下降,差异有统计学意义(P<0.05),但目前运用ECW/TBW值进行护理容量管理和(或)营养干预措施评价的文献较少,值得进一步探讨。
本研究结果显示,生物电阻抗中蛋白质含量是慢性心力衰竭病人合并营养不良的影响因素(OR=0.792)。慢性心力衰竭病人主要是由于蛋白质摄入减少、吸收障碍、慢性消耗增加大于机体需要量,从而导致营养不良,蛋白质降低也会增加病人水肿发生的风险。因此,对于慢性心力衰竭伴随蛋白质下降的病人,应该及时通过各种方式或途径给予补充,以改善病人营养状态。与此同时动态检测蛋白质含量也是必要的,生物电阻抗指标中的蛋白质含量可作为慢性心力衰竭病人临床营养评估的指标,也可以作为制定慢性心力衰竭病人护理个性化干预措施的指标。慈爱字等[17]通过生物电阻抗测定参数了解孕妇的营养状态,对150例孕妇进行具体营养素干预,发现观察组干预后蛋白质含量水平高于对照组(P<0.05)、干预3个月早产、巨大儿发生率均低于对照组(P<0.05)。目前,将蛋白质含量作为参考指标在慢性心力衰竭病人营养干预的研究较少,生物电阻抗技术测量蛋白质含量具有无创、操作简便,有利于临床医务人员对心力衰竭病人进行营养不良的干预效果评价。
本研究结果显示,左室射血分数是慢性心力衰竭病人营养状况的保护因素,左室射血分数能影响营养不良(OR=0.978),表明射血分数越小,越容易出现营养不良。本研究为横断面调查,只能说明射血分数是慢性心力衰竭病人营养状态的保护因素,不能说明射血分数与病人营养状态因果关系。李江博等[18]通过简易微型特异型营养评价量表评分将90例心力衰竭病人分为观察组和对照组,观察组采用营养风险筛查联合饮食指导,对照组采用常规护理措施,对比干预前和干预后1个月病人的各项指标,研究显示干预后左心室射血分数明显高于干预前,且试验组左心室射血分数高于对照组(P<0.05)。高毅鹏等[19]采用营养风险筛查量表将110例心力衰竭合并营养不良的病人随机以1∶1分为2组,试验组采用基于系统性评估的干预措施进行营养干预,对照组采用常规护理方法,在干预1个月、3个月后发现病人左心室射血分数比干预前均有改善(P<0.05)。以上研究均证实慢性心力衰竭病人营养状态与射血分数相关,与本研究结果一致。
本研究结果显示,不同血红蛋白的慢性心力衰竭病人营养状态差异有统计学意义(P<0.001),与外国学者Pandey等[20]研究相符。贫血是慢性心力衰竭病人一种常见并发症,可能与病人胃肠道功能水肿,吸收障碍有关。本研究中血红蛋白是影响慢性心力衰竭病人营养状态的因素(OR=0.976)。张勇等[21]采用营养筛查量表(NRS 2002)进行分析,研究未发现血红蛋白与心力衰竭病人营养状态的相关性,与本研究结果不一致。可能因为NRS 2002只能用于营养风险筛查,不能评估病人营养不良严重程度,也可能因为NRS 2002为普适性营养风险筛查量表,无法准确地反映慢性心力衰竭病人营养不良状态。欧洲心脏病学会颁布的2021年急慢性心力衰竭诊断与治疗指南[22]也明确指出贫血和缺铁是慢性心力衰竭病人常见合并症,会导致病人运动耐力下降,造成病人反复住院,甚至和慢性心力衰竭病人全因死亡相关。心内科临床护理工作者应协助医生寻找血红蛋白降低病因,并积极进行病因治疗,降低病人营养不良发生的风险,延长慢性心力衰竭病人再住院时间。
4 小结
目前,国内运用列线图联合预测慢性心力衰竭病人营养不良的研究较少。本研究结合生物电阻抗指标及辅助检查进行联合预测,发现联合预测AUC为0.730,列线图联合预测结果对慢性心力衰竭病人营养不良发生率具有一定预测能力,可作为慢性心力衰竭合并营养不良预测的评估工具。本研究未做多中心慢性心力衰竭病人营养现状调查,调查结果可能不能全面地反映整体慢性心力衰竭病人营养现状,后期还需要多中心、新数据进行外部验证以确定其稳定性。

