2型糖尿病患者脂质比值、胰岛β细胞功能指数、超敏C反应蛋白与胰岛素抵抗的相关性研究*
刘亚琴,连明珠,赵淑杰
(1.吉林大学第二医院 内分泌科,吉林 长春 130025;2.上海交通大学医学院附属同仁医院哈密路院区 老年医学科,上海 200050)
糖尿病已经成为最严重最常见的慢性代谢性疾病。国际糖尿病联盟数据显示,预计到2045年,全球将有7.832亿糖尿病患者,其中,中国糖尿病患者数将超过1.76亿[1]。2021年绝大多数糖尿病患者为2型糖尿病(type 2 diabetes mellitus,T2DM),到2045年同样如此[1]。胰岛素抵抗(insulin resistance,IR)不仅是T2DM的发病机制之一[2],还是疾病进展的主要危险因素[3]。研究表明,运动、肥胖、睡眠、脂代谢紊乱等多种因素与IR有关[4-7],腹部脂肪能够增加游离脂肪酸的释放,增加甘油三酯(Triglyceride,TG)在肌肉和肝脏中的累积,进而抑制胰岛素的作用[8]。TANG等[9]研究表明,T2DM患者的高IR与血脂异常风险有相关性。研究表明单纯脂质比值对其他代谢性疾病的预测效能有限[10],因此,探讨脂质比值能否作为一种简单的临床指标识别脂代谢相关疾病的发病风险有一定临床价值。脂质比值包括总胆固醇(total cholesterol,TC)与高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)比值、TG与HDL-C比值、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)与HDL-C比值。ARTHA等[11]研究表明TC/HDL-C和LDL-C/HDL-C是预测T2DM患者血糖控制情况的潜在指标。XUE等[12]研究表明TG/HDL-C是预测尿白蛋白/肌酐比值(urinary albumin-to-creatinine ratio,UACR)升高较好的指标,而UACR与糖尿病肾病的诊断有关。YU等[13]研究发现,中国高血压人群高脂质比值与高尿酸血症存在相关性。LIN等[14]的研究也发现了血清TG/HDL-C与急性A型主动脉夹层患者的住院病死率有相关性,是该类患者死亡风险的独立预测因子。每个脂质比值与不同疾病有不同程度的相关性,对TG/HDL-C的研究更多,但关于脂质比值和胰岛β细胞功能与IR相关性的研究相对较少。本研究拟探讨TG/HDL-C、TC/HDL-C、LDL-C/HDL-C及胰岛β细胞功能与IR的关系。
1 资料与方法
1.1 研究对象
选取2022年1月—2022年8月于吉林大学第二医院内分泌科住院的134例T2DM患者,年龄18~80岁。纳入标准:年龄满18岁且符合《中国2型糖尿病防治指南(2020年版)》[15]中T2DM诊断标准。排除标准:①1型糖尿病、妊娠糖尿病和其他特殊类型糖尿病;②存在急性代谢紊乱,如高渗高血糖综合征、糖尿病酮症酸中毒等;③恶性肿瘤、近期接受过化疗或免疫治疗;④近期服用过可能影响糖脂代谢的药物;⑤临床资料不全或生化指标出现极值。根据稳态模型评估的胰岛素抵抗指数(homeostasis model assessment of insulin resistance,HOMA-IR)四分位数间距将患者分为4组:A组(HOMA-IR <3.6889),共34例;B组(3.6889 ≤ HOMA-IR <5.5793),共33例;C组(5.5793 ≤ HOMA-IR <8.6986),共34例;D组(HOMA-IR ≥ 8.6986),共33例。
1.2 研究方法
收集患者的一般临床资料,包括性别、年龄、身高、体重,计算体质量指数(body mass index,BMI)。各组患者禁食8~12 h以上,于次日清晨空腹抽取肘正中静脉血3 mL。收集患者糖脂代谢及各生化指标,包括TG、TC、LDL-C、HDL-C、空腹血糖(fasting blood glucose,FBG)、糖化血红蛋白(glycosylated hemoglobin,HbA1c)、空腹胰岛激素(fasting insulin,FINS),计算TC/HDL-C、TG/HDL-C、LDL-C/HDL-C、HOMA-IR和胰岛β细胞功能指数(homeostasis model assessment-β,HOMA-β),HOMAIR=FINS×FBG/22.5,HOMA-β=20×FINS/(FBG-3.5);血细胞分析仪检测血常规,包括淋巴细胞计数、中性粒细胞计数、单核细胞计数、血小板计数、血红蛋白,并计算中性粒细胞与淋巴细胞比值(neutrophil lymphocyte ratio,NLR)、血小板与淋巴细胞比值(platelet lymphocyte rate,PLR)、血小板与中性粒细胞比值(platelet neutrophil ratio,PNR)、淋巴细胞与单核细胞比值(lymphocyte monocyte ratio,LMR);丙氨酸氨基转移酶(alanine aminotransferase,ALT)、天门冬氨酸氨基转移酶(aspartate aminotransferase,AST)、总胆红素(total bilirubin,TBIL)、直接胆红素(direct bilirubin,DBIL)、间接胆红素(indirect bilirubin,IBIL)、碱性磷酸酶、γ-谷氨酰转肽酶、胆碱酯酶、总胆汁酸、前白蛋白、纤维结合蛋白、单胺氧化酶、αL岩藻糖苷酶、5'-核糖核苷酸水解酶、肌酸激酶、肌酸激酶同工酶、乳酸脱氢酶、α羟丁酸脱氢酶、超敏C反应蛋白(hypersensitive C-reactive protein,hs-CRP)、高敏促甲状腺激素(hypersensitive thyroid stimulating hormone,hs-TSH)、25羟维生素D [25-hydroxyvitamin D,25(OH)D]等。
1.3 统计学方法
数据分析采取SPSS 26.0统计软件。计量资料以均数±标准差(±s)表示或中位数(上四分位数,下四分位数)[M(P25,P75)]表示,比较采用方差分析或秩和检验(H检验),两两比较采用邦弗伦尼分析或克鲁斯卡尔-沃利斯单因素分析;计数资料以构成比或率(%)表示,比较采用χ2检验,两两比较用χ2检验的多重分析;相关分析用Spearman法;影响因素的分析用多元线性逐步回归模型。P<0.05为差异有统计学意义。
2 结果
2.1 各组一般资料及生化指标比较
4组体重、BMI、TG、TG/HDL-C、FBG、HbA1c、FINS、HOMA-IR、HOMA-β、单核细胞计数、γ-谷氨酰转肽酶、5'-核糖核苷酸水解酶比较,差异均有统计学意义(P<0.05)。与A组比较,B组FINS和HOMA-IR升高(P<0.05),C组的体重、TG、TG/HDLC、FINS、HOMA-IR、单核细胞计数、ALT升高(P<0.05),D组FBG、FINS、HOMA-IR、HOMA-β、γ-谷氨酰转肽酶、5'-核糖核苷酸水解酶升高(P<0.05);与B组比较,C组HOMA-IR升高(P<0.05),D组FBG、HOMA-IR、FINS升高(P<0.05);与C组比较,D组FINS和HOMA-IR升高(P<0.05)。见表1。
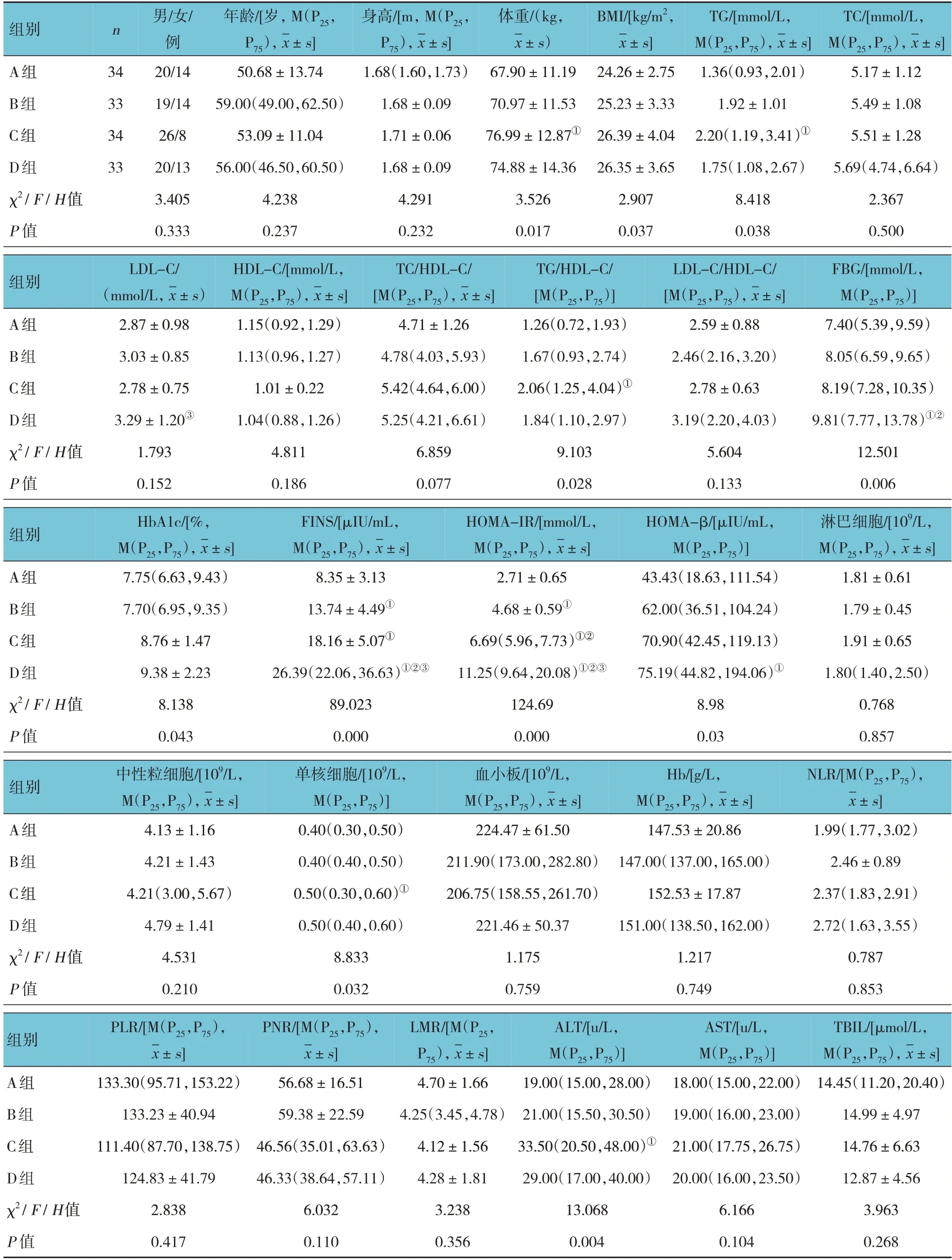
表1 各组一般资料及生化指标比较
2.2 HOMA-IR与一般临床资料和实验室指标的相关性分析
HOMA-IR与体重(rs=0.293,P=0.001)、BMI(rs=0.291,P=0.001)、TG(rs=0.234,P=0.007)、TC/HDL-C(rs=0.234,P=0.006)、TG/HDL-C(rs=0.258,P=0.003)、FBG(rs=0.321,P=0.000)、HbA1c(rs=0.236,P=0.006)、FINS(rs=0.844,P=0.000)、HOMA-β(rs=0.265,P=0.002)、单核细胞计数(rs=0.245,P=0.004)、γ-谷氨酰转肽酶(rs=0.303,P=0.000)、5'-核糖核苷酸水解酶(rs=0.261,P=0.002)、LDL-C/HDLC(rs=0.172,P=0.046)、中性粒细胞计数(rs=0.177,P=0.041)、ALT(rs=0.274,P=0.001)、AST(rs=0.185,P=0.032)、单胺氧化酶(rs=0.189,P=0.029)、肌酸激酶同工酶(rs=0.185,P=0.032)、hs-CRP(rs=0.170,P=0.049)呈正相关,与PNR(rs=-0.196,P=0.023)、DBIL(rs=-0.183,P=0.034)呈负相关。见表2。
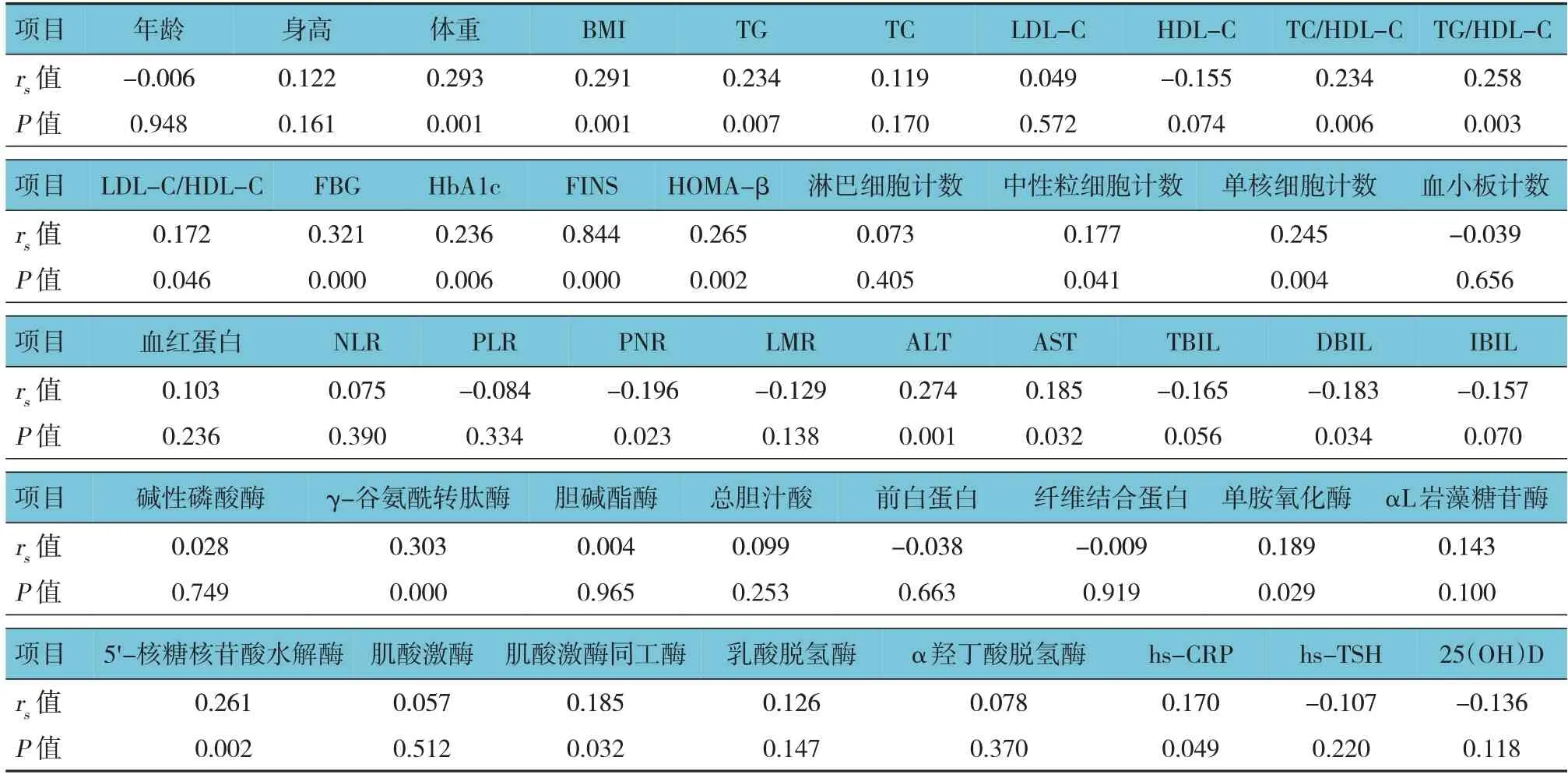
表2 HOMA-IR与一般临床资料和实验室指标的相关性
2.3 单因素线性回归分析T2DM患者HOMA-IR的影响因素
以HOMA-IR为因变量(赋值为实测值),以体重、BMI、FBG、HbA1c、FINS、HOMA-β、单核细胞计数、γ-谷氨酰转肽酶、5'核糖核苷酸水解酶、中性粒细胞计数、ALT、AST、单胺氧化酶、DBIL、TG、TC/HDL-C、TG/HDL-C、LDL-C/HDL-C、肌酸激酶同工酶、hs-CRP、PNR(赋值为实测值)为自变量进行单因素线性回归分析(检验水准α=0.05),结果:体重[b=0.140 (95% CI: 0.013,0.250)]、BMI [b=0.543(95% CI: 0.146,0.940)]、FBG [b=0.428 (95% CI:0.006,0.800)]、HbA1c [b=0.780 (95% CI: 0.074,1.485)]、FINS [b=0.309 (95% CI: 0.287,0.331)]、HOMA-β [b=0.013 (95% CI: 0.008,0.017)]、单核细胞计数[b=9.564 (95% CI: 2.523,16.606)]、γ-谷氨酰转肽酶[b=0.068 (95% CI: 0.028,0.109)]、5'核糖核苷酸水解酶[b=1.582 (95% CI: 0.206,2.958)]、中性粒细胞计数[b=1.132 (95% CI: 0.181,2.083)]、ALT[b=0.049 (95% CI: 0.010,0.088)]、AST [b=0.105(95% CI: 0.014,0.195)]、单胺氧化酶[b=1.358(95%CI: 0.414,2.301)]、DBIL[b=-0.707(95% CI: -1.376,-0.037)]、TC/HDL-C[b=0.753 (95% CI: 0.069,1.437)]与HOMA-IR有关(P<0.05)。见表3。
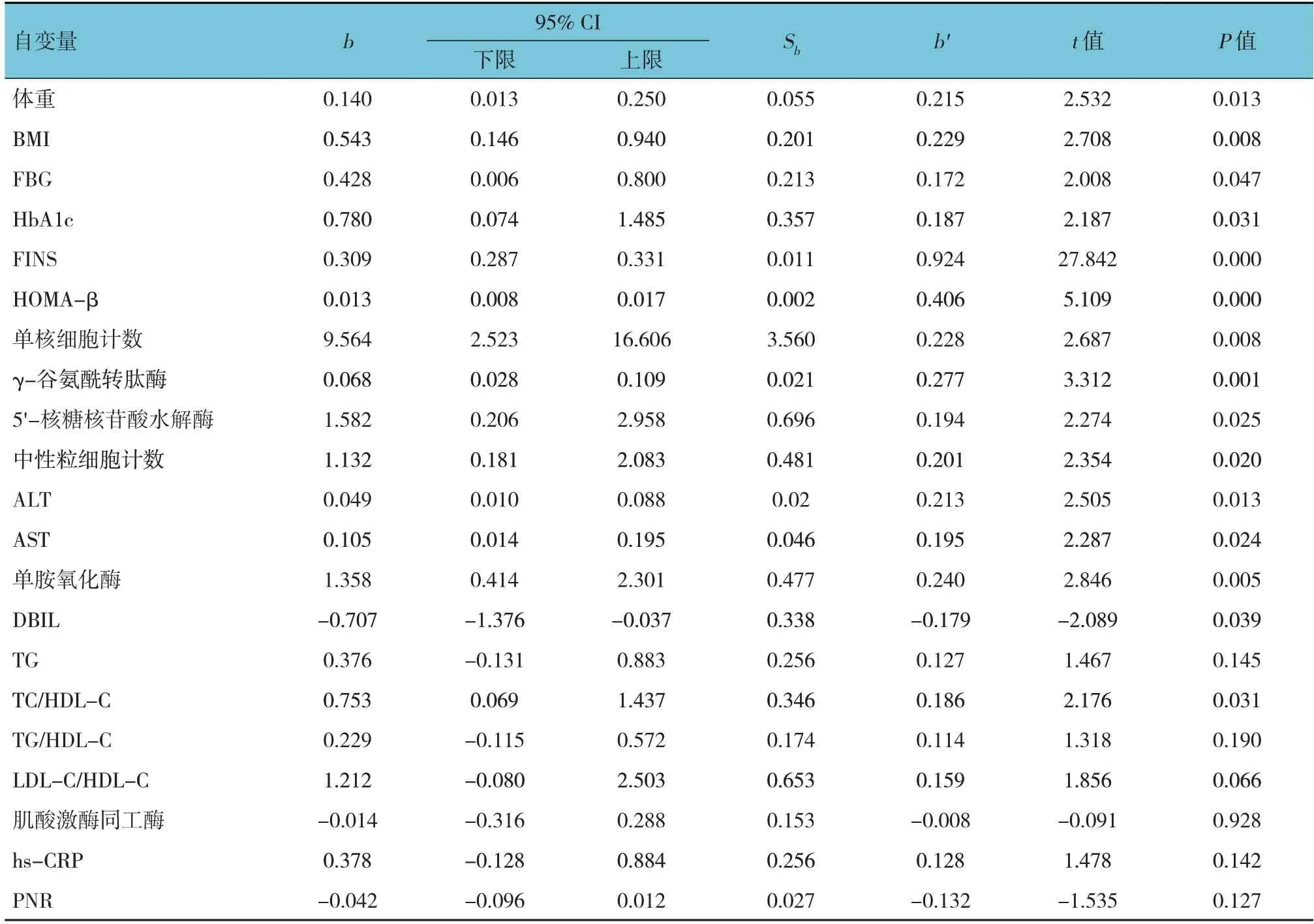
表3 T2DM患者HOMA-IR影响因素的单因素线性回归分析
2.4 多元线性回归分析T2DM患者HOMA-IR的影响因素
以HOMA-IR为因变量(赋值为实测值),以体重、BMI、FBG、HbA1c、FINS、HOMA-β、单核细胞计数、γ-谷氨酰转肽酶、5'-核糖核苷酸水解酶、中性粒细胞计数、ALT、AST、单胺氧化酶、DBIL、TC/HDL-C(赋值为实测值)为自变量,进行多元线性回归分析(检验水准α=0.05),结果:FBG [b=0.786 (95% CI:0.628,0.943)]、HbA1c [b=-0.336 (95% CI: -0.580,-0.091)]、FINS [b=0.323 (95% CI: 0.305,0.341)]、单核细胞计数[b=2.043 (95% CI: 0.073,4.013)]是T2DM患者HOMA-IR的危险因素(P<0.05)。见表4。
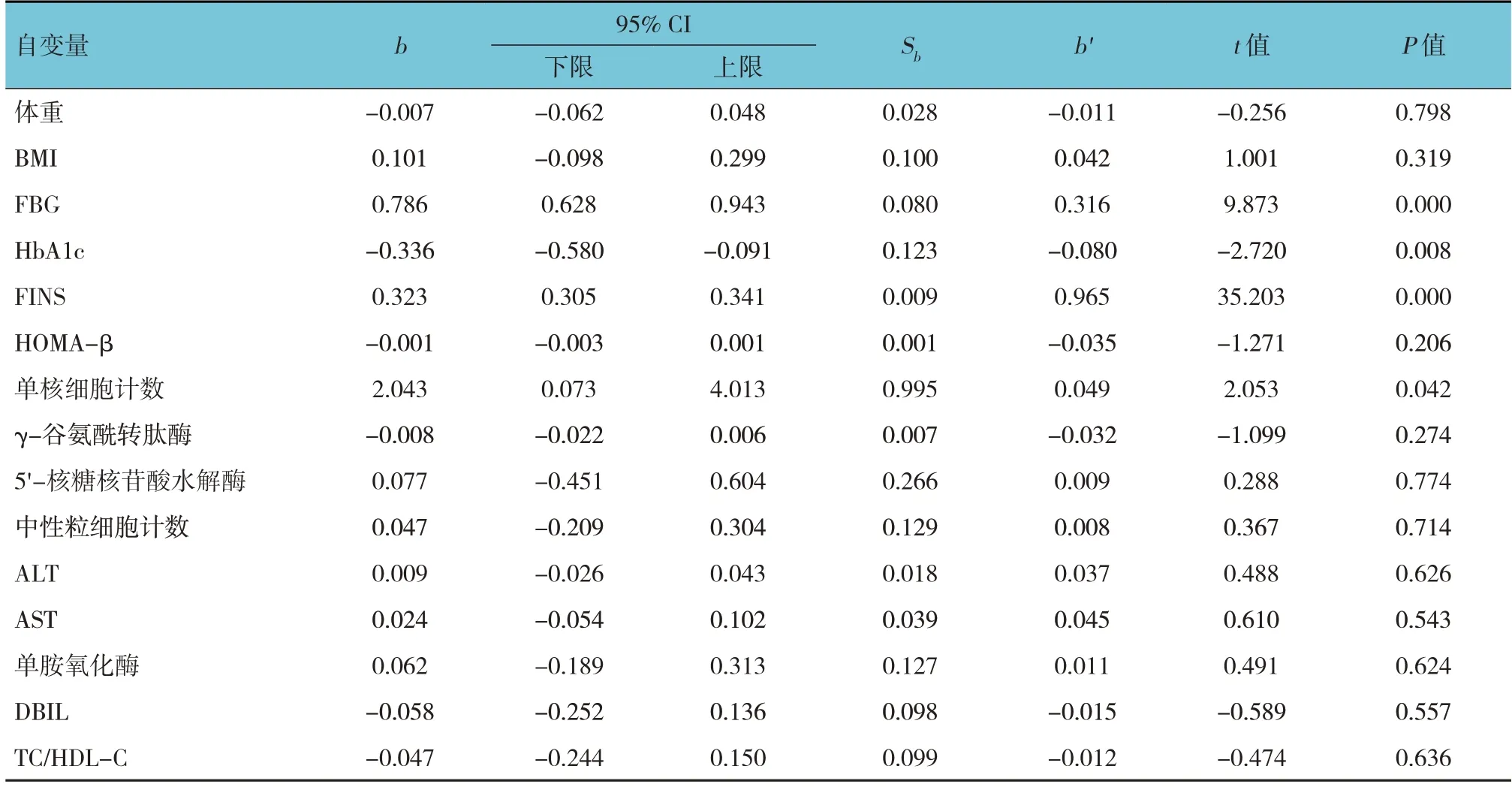
表4 T2DM患者HOMA-IR影响因素的多元线性回归分析
3 讨论
本研究结果发现HOMA-IR与体重、BMI、TG、TC/HDL-C、TG/HDL-C、FBG、HbA1c、FINS、HOMAβ、单核细胞计数、γ-谷氨酰转肽酶、5'-核糖核苷酸水解酶、LDL-C/HDL-C、中性粒细胞计数、ALT、AST、单胺氧化酶、肌酸激酶同工酶、超敏C反应蛋白呈正相关,与PNR、DBIL呈负相关,且FBG、HbA1c、FINS、单核细胞计数是HOMA-IR的独立危险因素。
胰岛素能够抑制激素敏感性脂肪酶的活性,减少脂肪细胞中TG的分解,抑制脂肪酸进入血液,也能够促进葡萄糖进入脂肪细胞,合成脂肪酸和α磷酸等合成TG的原料,促进TG的合成[16]。IR是指胰岛素作用的靶器官,如肝脏、肌肉和脂肪组织对胰岛素作用的敏感性降低。脂肪组织对胰岛素的敏感性降低时,胰岛素正常的生理反应无法进行,会导致脂质代谢紊乱。DU等[17]发现IR的关键代谢异常表现为高甘油三酯血症和低HDL-C,这也代表了糖尿病患者的血脂异常。KARHAPÄÄ等[18]研究发现低HDL-C的受试者具有独立于TG水平的IR,表明低HDL-C者的IR与高TG无关,而且该研究得出低HDL-C患者葡萄糖摄取能力降低,主要原因是高胰岛素血症可以下调骨骼肌脂蛋白脂肪酶和肝脏脂肪酶活性,导致HDL-C降低。IR作为T2DM的特性和始发因素,也导致了T2DM脂质代谢紊乱的发生。
一项针对2015天津市7个区4 356人的横断面研究[19]发现TG/HDL-C与IR的关联性最高,其次是TC/HDL-C,LDL-C/HDL-C与其关联性最差。PANTOJA-TORRES等[20]对比了甲状腺功能正常的非糖尿病成年人在进行口服葡萄糖耐量试验后TG/HDL-C表现为高和低的两组样本IR和高胰岛素血症的发生率,结果显示口服葡萄糖耐量试验后高TG/HDL-C与IR和高胰岛素血症的发生呈正相关。这说明在糖代谢正常的情况下,TG/HDL-C可以作为IR和高胰岛素血症的标志指标。这些研究结果与本研究部分结果相符。DU等[17]对中国7 629例成年人进行的横断面研究发现TG/HDL-C是较好的IR个体早期识别物。表明脂质代谢紊乱可以影响糖代谢,导致IR的发生,糖脂代谢相互影响形成恶性循环,促进IR的发生。但本研究结果没有发现脂质比值是IR的危险因素,后续可绘制受试者工作特征曲线,探讨TG/HDL-C对IR的预测价值,其可能成为临床上评估IR程度的新型指标。
C反应蛋白属于五聚蛋白家族的多肽分子,由肝脏合成,是炎症的主要标志物,通过更加灵敏的检测方法可以检测到极低浓度的C反应蛋白,称为hs-CRP[21]。hs-CRP也是炎症的标志物和中介物,而炎症又被认为是IR发生的机制之一[22]。JIANG等[23]对比了妊娠糖尿病患者与健康孕妇hs-CRP与HOMA-IR的相关性,结果显示HOMA-IR与hs-CRP呈正相关,与本研究的结果相符,但hs-CRP是否是IR的独立危险因素还需要进一步调整研究策略、扩大样本量进行研究;但该研究结果还显示HOMA-IR与25(OH)D呈负相关,这与本研究结果不相符,可能是由于本研究样本量较少有关。MAHDIANI等[24]对比了T2DM和健康非糖尿病患者各项指标后发现IR患者的hs-CRP显著升高,也与本研究结果相似。
HOMA-β是根据稳态模型对胰岛β细胞分泌功能进行评估[25]。EZEH等[26]研究发现与健康受试者相比,多囊卵巢综合征患者脂肪组织的IR更明显,还表明脂肪组织中的IR与全身的胰岛素敏感性受损均与胰岛β细胞功能障碍有关。但黄启亚等[27]研究未发现新诊断的T2DM患者胰岛β细胞功能指数与IR具有相关性,本研究也未发现。胡建霞[28]发现大鼠自体脂肪间充质肝细胞能够通过影响胰岛β细胞的凋亡与修复,改善IR,表明大鼠胰岛β细胞功能与IR存在相关性,但是该研究仅限于大鼠,并未延伸到人体,因此需要进一步完善研究策略、扩大样本量,进行更深入的研究来论证胰岛β细胞功能与IR的相关性。
本研究结果显示HOMA-IR与PNR呈负相关。PLR和NLR都是一种新型的标志物,研究表明NLR存在于包括T2DM在内的各种慢性炎症疾病中[29-30]。ALSEBAEY等[30]研究还发现丙型病毒性肝炎患者中PLR和NLR是IR的预测因子,与IR有相关性。CHEN等[29]发现继发于胰腺外分泌疾病的糖尿病患者中的NLR炎症标志物显著升高,并与IR相关。以上研究结果与本研究结果不符,考虑为本研究样本量较小导致的,未来可以更深入地研究血细胞比值与IR的相关性。
单核细胞也是一种炎症指标,本研究结果表明单核细胞计数是IR的独立危险因素。韩啸等[31]研究表明单核细胞计数与高密度脂蛋白胆固醇酯的比值可以预测T2DM患者IR的发生,比值越大,IR越严重。REHMAN等[32]指出炎症因子能够损伤内皮细胞,加重IR,使机体处于高糖状态,诱导氧化应激,进一步加重IR。而ANCUTA等[33]发现单核细胞能够诱导体内炎症细胞向病变部位聚集,在T2DM及并发症发生中具有重要作用。以上研究均表明单核细胞与IR存在相关性,能够导致IR的发生,并且能够促进其进展,与本研究结果相符。
综上所述,TG/HDL-C、TC/HAL-C、LDL-C/HDLC、hs-CRP和HOMA-β与T2DM患者IR有相关性,但本研究结果不支持上述指标是T2DM患者IR的危险因素,只能证明FBG、HbA1c、FINS、单核细胞计数是HOMA-IR的独立危险因素。本研究仍存在很多局限性,如样本量较小,仅正对T2DM患者进行研究,未扩大到整个人群,结果的适用性有限,未来将进一步完善研究策略,扩大样本量,调整统计方法,使研究结果能尽可能精确的为临床服务、指导临床治疗。

