中药外敷辅助负压封闭引流对乳腺癌术后皮下积液的作用观察
傅莹莹
(绍兴第二医院·浙江 绍兴 312000)
乳腺癌是常见的恶性肿瘤,且近年来发病率有逐渐上升趋势,发病率位于女性恶性肿瘤的首位[1]。乳腺癌改良根治术是目前治疗乳腺癌手术的标准术式,可有效清除肿瘤病灶,但因其手术创面大、切除组织多,术后恢复阶段易出现皮下积液等并发症,好发于腋下、锁骨下、肋弓上和胸骨旁等部位,可增加皮瓣坏死、切口感染等风险[2]。目前西医多采用注射器抽吸、放置引流条、负压引流、加压包扎等方法处理乳腺癌术后皮下积液,但部分患者疗效欠佳,易发展为顽固性皮下积液[3]。乳腺癌术后的中医药的干预作为术后快速康复综合治疗的重要组成部分,对乳腺癌改良根治术后皮下积液的防治和临床症状的改善有较好的作用效果[4]。笔者采用随机对照的方法观察了中药外敷辅助负压封闭引流对乳腺癌术后皮下积液的作用效果,现报道如下。
1 临床资料
1.1 一般资料 选取2019年8月—2021年5月在绍兴第二医院行乳腺癌改良根治术术后皮下积液的患者106例,采用随机数字法分为两组。对照组53例,平均年龄(46.89±9.78)岁,体质指数(22.36±1.87)kg/m2,TNM分期I期11例(20.8%)、II期37例(69.8%)、III期5例(9.4%),初始积液量(45.85±8.14)mL;观察组53例,平均年龄(45.79±10.02)岁,体质指数(22.41±1.91)kg/m2,TNM分期I期8例(15.1%)、II期39例(73.6%)、III期6例(11.3%),初始积液量(46.05±9.57)mL。两组患者年龄、体质指数、临床分期、初始积液量等一般资料比较无统计学差异(P>0.05),具有可比性。
1.2 纳入标准 1)75岁≥年龄≥18岁,女性;2)符合《乳腺癌改良根治术专家共识及手术操作指南(2018版)》[5]中乳腺癌的诊断标准,且经病理学和(或)细胞学检查证实,均在全麻下行乳腺癌改良根治术治疗,术后第5 天引流量>30 mL,或引流管拔除后次日皮下有波动感且穿刺皮下抽出液体量>5 mL;3)患者及家属知情同意。
1.3 排除标准 1)发现有远处转移病灶者;2)术前有化疗、放疗史者;3)术后出现伤口大出血者;4)术后出现恶病质者;5)伴有严重感染、未控制的高血压、糖尿病及严重心、脑、肝、肾、造血和免疫等系统疾病者;6)伴有精神疾病、认知功能障碍者;7)对治疗药物成分过敏者;8)依从性差者。
2 方法
2.1 治疗方法 对照组给予负压封闭引流治疗,于皮下积液腔下缘穿刺置入18 G留置针,敷贴覆盖穿刺点,连接一次性负压引流器,行持续负压引流。连续2 d的24 h引流量≤5 mL时可拔管。观察组在对照组负压封闭引流基础上给予中药外敷治疗。取猪苓、茯苓、白术、黄芪、党参、桂枝、法半夏、泽兰、白芥子、桃仁、红花、香附、细辛、白芷、路路通等中药各等分,打成细粉混匀,取药粉加芝麻油、陈醋、温水按1∶1∶2的比例调制成膏体,均匀涂抹于敷贴,药膏面积为20 cm×15 cm,厚度5~8 mm,避开穿刺口敷贴于穿刺部位旁,敷药8 h/次,1次/日,连续使用至拔出引流管为止。治疗期间如出现发热、感染、局部皮肤红肿等并发症可给予物理降温、抗感染、置管引流处换药等对症处理。
2.2 疗效标准 参照参考文献[5]拟定。显效:术后引流量≤50 mL/日,伤口愈合等级为“甲”级;有效:术后引流量50~70 mL/日,伤口愈合等级为“乙”级;无效:术后引流量≥70 mL/日,伤口愈合等级为“丙”级。
2.3 观察指标 1)两组患者治疗7 d、14 d的引流量、引流时间;2)两组患者并发症(包括发热、切口感染、积液区皮肤红肿、皮瓣坏死等)发生情况比较;3)拔管后皮下积液复发情况比较,皮下积液判断参照参考文献[6]。
3 结果
3.1 两组患者疗效的比较 观察组显效19例、有效29例,总有效48例,总有效率为90.6%(40/53),显著高于对照组的75.5%(48/53),差异有统计学意义(P<0.05),见表1。
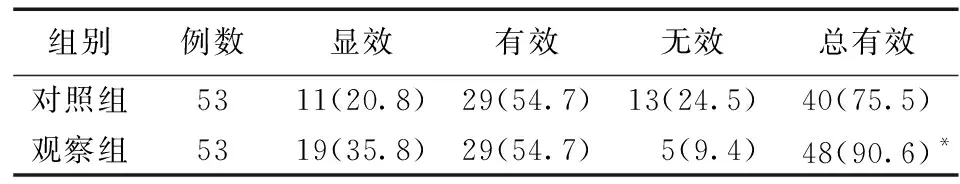
表1 两组患者疗效比较[例(%)]
3.2 两组患者不同时间点引流量及引流时间的比较 观察组患者治疗7 d、14 d的引流量均少于对照组,引流时间短于对照组,差异有统计学意义(P<0.05),见表2。
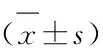
表2 两组患者引流量、引流时间比较
3.3 两组患者并发症发生情况比较 两组患者在发热、切口感染、积液区皮肤红肿、皮瓣坏死等并发症发生方面比较,差异无统计学意义(P>0.05),见表3。

表3 两组患者并发症发生情况比较[例(%)]
3.4 两组患者皮下积液复发情况比较 观察组无皮下积液复发,对照组复发4例(7.5%)。
4 讨论
中医学理论认为乳腺癌属于“乳岩”“乳石痈”等范畴,主要因情志失调,忧思郁怒等致七情内伤,肝郁脾虚、冲任失调,气血不调,脏腑功能紊乱,气滞、血瘀、痰凝、邪毒,聚集凝结乳腺及周围而成,手术虽然可去除癥积,但亦可耗气伤血,加之患者久病正气亏虚,故术后为本虚标实之证。乳腺癌术后皮下积液属于中医“水肿”之范畴,《素问·至真要大论》云:“诸湿肿满,皆属于脾”,作为后天之本的脾主运化,运化水液、上输于肺,经肺气之宣发肃降,在腠理者通过汗液排出,在脏腑者通过肾的蒸腾汽化形成尿液排出。乳腺癌术后患者脾气亏虚不能正常运化水液,导致水液内停,形成水湿、痰饮等病理产物而出现皮下水肿。由此可见,脾虚可直接影响恶性肿瘤患者术后恢复[7]。另一方面,手术操作属金器伤,可引起手术局部经络、筋脉受损,导致水液输布之通道损伤,不能上行下达;再者,水液不得正常布散反过来又可加重局部气滞血瘀,血瘀日久又可滋生痰水,与离经之血积聚皮下而成水肿[8],正所谓“血不利则为水”(《灵枢·百病始生篇》),“血积既久亦能化为痰水”(《血证论》)。基于以上分析,笔者认为治疗从中医角度上当健脾利湿化痰、活血祛瘀消肿,故自拟中药方通过中药外敷与负压封闭引流相配合有用于乳腺癌术后皮下积液的治疗。中药外敷方中猪苓、茯苓功擅健脾利水渗湿;白术健脾益气、燥湿利水;黄芪具有补气固表、利水消肿、生津养血、行滞通痹、敛疮生肌多重功效;党参益气固本、健脾化湿、益肺;桂枝通阳化气以利水湿;法半夏消痞散结、燥湿化痰;白芥子利气豁痰、散痛消肿,善荡涤皮里膜外、有形无形之痰;泽兰活血祛瘀、利水消肿;细辛祛寒化饮,《本草正义》言其“善开结气、宣泄郁滞”;桃仁、红花活血祛瘀通络;香附疏肝解郁、理气宽中,调畅气血;白芷消肿生肌、活血止痛;路路通祛风活络、利水通经。芝麻油可消肿生肌、陈醋可祛湿散瘀,采用上述两种辅料制成膏体,可增强利水消肿之功效[9-10]。党参、黄芪所含的多糖类物质具有抗炎、抗氧化、调节免疫、抗肿瘤等药理活性作用[11-12]。党参多糖可通过促进淋巴细胞增殖、增强单核-巨噬细胞系统吞噬能力、提高抗体效价、影响补体系统等途径发挥免疫调节作用[13]。黄芪还可降低血液黏稠度,改善微循环[14]。白术中挥发油、粗糖组分及石油醚组分具有调节水液代谢作用[15];白芥子所含的芥子苷具有抗菌作用,可降低局部感染风险[16]。红花、桃仁药对具有抑制血小板聚集、降低血黏度、促进局部微循环等作用,可加速炎性渗出物吸收而消除水肿[17-18]。细辛挥发油具有解热、镇痛、抗炎、抗病原微生物等药理作用[19]。白芷所含的异欧前胡素及呋喃香豆素类化合物具有解热、镇痛、抗炎、抗菌、抗肿瘤等药理作用[20]。路路通醇提取物具有良好的抗炎、镇痛作用[21]。
本观察发现,观察组总有效率明显高于单纯负压封闭引流治疗的对照组,中药外敷辅助负压封闭引流治疗乳腺癌术后皮下积液可有效促进积液的消退,降低引流量,从而显著提高总有效率。两组发热、切口感染、积液区皮肤红肿、皮瓣坏死等并发症发生情况相仿,可能是由于现阶段抗生素的使用比较普遍,大大降低了感染及其相关并发症的发生风险。此外本研究样本量较少引起的偏倚也可能对统计结果造成影响。
