补肾养血化瘀汤治疗维持性血液透析肾性贫血43例
胡蔷蔷
(浙江省温州市中医院血液净化中心·浙江 温州 325000)
慢性肾功能衰竭终末期常接受血液透析疗法以加速肾脏排泄,延长患者生命,但也不可避免的会引起并发症。肾性贫血是其最为常见的并发症,发生率高达90%。其发生可能与促红细胞生成素、造血物质缺乏、炎症、氧化应激、尿毒症毒素累积等因素有关,如不及时纠正,肾性贫血不仅会使血液透析患者病情恶化,降低患者的生存质量,还会提高住院率和死亡率[1]。西医临床治疗常采用左卡尼丁、铁剂、促红细胞生成素等药物,但治疗后易出现高血压、心动过速、血液黏稠度增加、胃肠道反应、突发性皮疹等不良反应,加重病情,整体疗效不理想[2-3]。近年来,中医在治疗维持性血液透析肾性贫血方面优势越来越突出[4-5]。基于此,本研究纳入86例维持性血液透析肾性贫血患者,对照观察了自拟补肾养血化瘀汤的疗效,现报告如下。
1 临床资料
1.1 一般资料 本研究纳入86例维持性血液透析肾性贫血患者,均于2019年5月—2021年8月本院就诊,依据随机数字表法将其分为2 组。对照组43例,男27例,女16例;年龄35~70 岁,平均年龄(61.52±5.37)岁;血液透析时间最短6 个月,最长10年,平均(4.68±1.56)年。观察组43例,男29例,女14例;年龄38~71岁,平均年龄(62.25±5.64)岁;透析时间最短7个月,最长11年,平均(5.02±1.77)年。2 组患者基线资料均衡可比(P>0.05)。
1.2 入选标准 1)符合西医2012年改善全球肾脏病预后组织(KDIGO)推荐指南中制订的关于慢性肾脏病的诊断标准[6],行血液透析治疗者;2)符合中华医学会血液学分会红细胞疾病(贫血)学组制订的贫血相关标准[7];3)患者自愿参与且签署知情同意书;4)经本院伦理委员会批准。
1.3 排除标准 1)合并其他血液系统疾病者;2)肿瘤患者;3)合并急慢性感染、肝病者;4)伴有精神心理疾病者;5)妊娠期、哺乳期妇女;6)对研究用药过敏者。
2 方法
2.1 治疗方法 所有患者血液透析后均实施常规治疗,予以低盐、低脂、低磷、优质低蛋白等基础饮食调护;透析3次/周;如合并基础疾病,给予降压、控制血糖、补钙等对症治疗。对照组:予重组人促红细胞生成素(上海淳麦生物科技有限公司),3 000 U/次,皮下注射,2次/周;复方硫酸亚铁叶酸片(吉林省西点药业科技发展股份有限公司,规格:50 mg/片),4 片/次,饭后口服,3次/日。观察组在上述治疗基础上加用补肾养血化瘀汤治疗,处方如下:菟丝子15 g、制何首乌15 g、盐杜仲12 g、淫羊藿10 g、肉苁蓉20 g、熟地黄30 g、白芍15 g、当归15 g、鸡血藤30 g、黄芪15 g、茯苓15 g、牛膝15 g、红花9 g、大黄10 g、木香3 g。取上方每日1剂,加水煎取汁300 mL,分早中晚各1次温服。2 组患者均治疗4周,疗程结束后判定疗效。
2.2 疗效标准 显效:临床症状明显改善,血红蛋白上升幅度超过20 g/L,红细胞压积上升幅度大于10%;有效:临床症状有所改善,血红蛋白上升幅度大于10 g/L,不足20 g/L,红细胞压积上升幅度超过5%,小于10%;无效:临床症状、血红蛋白以及红细胞压积均未达到上述标准,甚或加重。总有效率=(显效+有效)例数/总例数×100%。
2.3 观察指标 1)治疗前后应用血常规分析仪对2 组患者的血红蛋白(Hb)、血清铁蛋白(SF)、红细胞压积(Hct)以及转铁蛋白饱和度(TSAT)等指标进行检测。2)治疗前后采用透射比浊法对2 组患者的C反应蛋白(CRP)进行检测。3)采用世界卫生组织生存质量测定量表(WHOQOL-BREF)评定2 组患者治疗前后的生活质量,该量表包含生理领域、心理领域、环境领域以及社会关系领域4个领域、24个条目,每个领域分值为0~100分,分值与生活质量呈正比[8]。
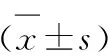
3 结果
3.1 2 组患者疗效比较 见表1。
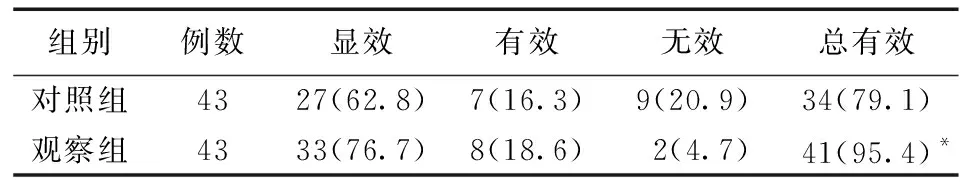
表1 2 组患者疗效比较[例(%)]
3.2 2 组患者治疗前后Hb、Hct及血清铁代谢指标比较 见表2。
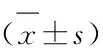
表2 2 组患者治疗前后Hb、Hct、SF、TSAT比较
3.3 2 组患者治疗前后炎症状态比较 见表3。
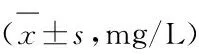
表3 2 组患者治疗前后CRP水平比较
3.4 2 组患者治疗前后生活质量评分比较 见表4。
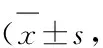
表4 2 组患者治疗前后WHOQOL-BREF评分比较分)
4 讨论
慢性肾功能衰竭是由各种肾脏疾病引起的慢性进行性肾功能损害,最终致肾功能完全丧失,内分泌、生化等代谢紊乱。血液透析是常用的治疗手段,通过半透膜原理模拟肾脏滤过功能,将体内淤积的毒素和多余水分排干净,从而起到维持机体酸碱和水、电解质平衡的效果[9],可有效改善临床症状;但不能改善肾脏分泌功能,且长期治疗还会对残存肾脏细胞和组织结构造成损伤,并引起肾性贫血、脂代谢紊乱、炎症反应等并发症[10]。肾性贫血是常见的并发症,主要是因肾功能丧失和透析,促红细胞生成素(EPO) 生成减少,血清铁成分流失,造血原材料缺乏,加之炎症反应和毒性物质干扰红细胞生成并缩短其寿命而致[11-12]。长期贫血严重威胁着患者的生存质量,预后不良。临床治疗难度较大,重组人促红细胞生成素是由肾脏分泌的一种活性糖蛋白,通过结合红细胞表面的促红细胞生成素,对红细胞产生刺激,使之大量增殖,从而分化成熟的造血因子,可有效改善肾性贫血[13-15]。因此临床治疗时,以肌注促红细胞生成素为主,以口服铁剂、叶酸为辅,通过补充机体所需来改善贫血症状。但考虑到促红细胞生成素价格昂贵,且治疗后会有一定不良反应,不宜在临床广泛推广。故本文对中药补肾养血化瘀汤在维持性血液透析肾性贫血患者的治疗效果进行探讨,旨在为临床提供新的思路。
肾性贫血属中医“关格”“虚劳”“血劳”“肾劳”“水肿”等范畴,为本虚标实之证,以脾肾两虚、气血双亏为本,血瘀、痰浊为标。血液的化生是一个极复杂的过程,其以精髓、水谷精微、营气、津液为物质基础,通过五脏的协同作用来完成。因此,血的生成与五脏的功能活动密切相关,其中尤以脾肾为要。脾气亏虚,化源不足,肾无以充养,不能为肾藏精提供物质基础,又脾虚运化失司,水湿潴留,导致水肿;肾脏为先天之本,藏真阴、寓元阳,为生命之根,肾阳、肾阴、肾精、肾水等在血液生化中具有重要作用,正如清·杨凤庭《弄丸心法》云:“血之源头在乎肾”。肾主藏精,封藏脏腑精气而化血,精者血之本,血之所成也,精血互生,精血同源;肾阳的温化作用,是肾精生髓化血和气血运行的保证。肾精肾阴肾水是血液生成的物质基础,肾阳是“变化而赤”的根本动力,肾中精微物质只有经过肾阳的蒸腾气化才能变化为赤色的血液。脾肾两脏功能失调,精血亏乏,则现四肢倦怠、腰酸膝软、神疲乏力等贫血诸症,治疗宜益肾健脾,补血活血。所拟用的补肾养血化瘀汤组方中淫羊藿补肾壮元阳,健骨;盐杜仲补肝肾、坚筋骨;菟丝子、肉苁蓉补肾益精填髓;何首乌补肝肾,益精血;熟地黄滋肾水,益真阴,填骨髓,生精血,补五脏;当归、白芍补血养血,敛阴合营;黄芪、茯苓健脾补气生血,渗利水湿;鸡血藤补血活血,补而不滞;牛膝同样具有活血、补肝肾;红花活血化瘀;大黄攻积导滞,泄浊;木香可行气,避免诸药滋腻碍胃,以上方药配伍应用共奏补肾养血、健脾益源、化瘀降浊,精充血沛之功效,且补而不滞,滋而不腻。本文结果显示,观察组总有效率较对照组显著提高(P<0.05),表明补肾养血化瘀汤治疗维持性血液透析肾性贫血可显著提高疗效。
铁缺乏不仅是导致维持性血液透析患者肾性贫血的主要原因之一,还是影响疗效的重要因素[16]。肾性贫血患者往往伴有铁吸收与代谢障碍,具体表现为SF、TSAT、Hb以及Hct等水平降低,SF可反映出体内铁储备情况,TSAT可反映铁利用状态。本次研究结果显示,治疗后,观察组上述各项指标水平均较高于对照组(P<0.05),说明补肾养血化瘀汤有助于改善肾性贫血患者的贫血状态及铁代谢水平。
维持性血液透析患者中普遍存在微炎症状态[17],释放出的炎症因子不仅会对红细胞生成产生抑制,还会加快体内铁含量消耗。微炎症状态和贫血之间互相影响[18]。本文结果可知,观察组治疗后CRP水平较对照组明显降低(P<0.05),充分说明补肾养血化瘀汤可改善患者微炎症状态。本次研究还显示,治疗后观察组WHOQOL-BREF各领域评分均明显高于对照组(P<0.05),说明补肾养血化瘀汤对于提高患者生活质量具有积极作用。
综上所述,予以维持性血液透析肾性贫血患者补肾养血化瘀汤治疗,能升高血清铁代谢水平,降低炎症因子水平,改善生活质量,提高临床治疗效果,有推广应用价值。其作用机制有待进一步深入研究。
