补肺健脾方+缩唇-腹式呼吸训练治疗稳定期慢性阻塞性肺疾病肺脾气虚证的临床观察
张 丽,申 畅,曾龙欢
(浙江省杭州市老年病医院·浙江 杭州 310000)
慢性阻塞性肺疾病(COPD)简称慢阻肺,是一种病因尚不完全清楚的可防治的以持续不完全可逆性气流受限为特征的疾病[1-2]。其发病率、致死率一直处于上升阶段。慢阻肺在急性发作时症状加重,肺功能下降,稳定期时症状稳定或轻微,虽然症状相对较轻,但如果不进行有效治疗,其病情随着每一次急性加重,会导致肺功能的逐步下降。因此在稳定期对疾病进行干预以减少急性加重,改善肺通气功能,延缓肺功能下降,提生活质量对慢阻肺患者尤为重要[3-4]。中医药在慢阻肺稳定期应用广泛,优势明显[5]。另外,慢阻肺全球倡议中特别提出了稳定期患者肺康复治疗的重要性[6]。本研究选用补肺健脾方药联合肺康复疗法(缩唇-腹式呼吸)治疗稳定期慢阻肺患者38例,并客观地评价了二者联合治疗的临床效果和安全性。报道如下。
1 临床资料
1.1 一般资料 选取本院2020年9月—2022年9月诊治的56例稳定期COPD患者,随机数字表法将其分为2组。对照组38例,男25例,女13例;平均年龄(61.4±5.6)岁;平均病程(6.2±4.5)年;吸烟史18例,二手烟史5例,无烟史5例。观察组38例,男26例,女12例;平均年龄(60.7±5.8)岁;平均病程(6.3±4.2)年;吸烟史19例,二手烟史3例,无烟史6例。2 组患者一般资料具有可比性(P>0.05)。
1.2 纳入标准 1)符合慢性阻塞性肺疾病诊断、分期标准[7-8]和中医肺脾气虚证辨证标准[9];2)处于稳定期;3)年龄40~80 岁;4)适合进行康复锻炼者;5)意识清晰,依从性较好,可以完成研究所需的各项评估;6)同意参与此次研究,并签署相关知情同意书;7)已获本院伦理委员会批准。
1.3 排除标准 1)不符合诊断和纳入标准者;2)COPD急性加重期患者;3)其他因素导致的慢性咳嗽、喘息者;4)合并影响呼吸功能的神经肌肉疾病者;5)合并气胸、肺栓塞、胸腔积液、肿瘤者;6)有严重心脑血管疾病、糖尿病、肝肾功能不全或其他重症疾病患者;7)精神疾病或不能耐受缩唇-腹式呼吸训练法的患者;8)免疫缺陷者;9)过敏体质或对所用药物过敏者;10)孕产期妇女或备孕者。
2 方法
2.1 治疗方法 对照组予①噻托溴铵吸入粉雾剂(正大天晴药业集团,国药准字H20060454,规格:18 μg×10 粒)吸入治疗,1 粒/次,1次/天;②缩唇-腹式呼吸训练:患者取半卧位,用鼻吸气,放松腹肌,腹壁鼓起;然后呼气,嘴唇缩拢,腹肌收缩,腹壁下陷,将肺内气体缓慢呼出,每次呼吸持续4~6 s,吸呼比为1∶2,每日上、下午各1次,每次20~30 min;用药并训练3个月。观察组在上述治疗的基础上服用补肺健脾方。补肺健脾方组成:黄芪20 g、党参20 g、太子参15 g、茯苓15 g、白术15 g、薏苡仁20 g、山药15 g、浙贝母10 g、陈皮15 g、桔梗10 g、防风10 g、薤白9 g、苦杏仁5 g、炙甘草10 g;每日1剂,由本院制剂室水煎,制备为150 mL×2袋,早、晚各温服1袋,连服3个月;嘱患者忌食生冷、油腻、辛辣刺激等食物,禁酒戒烟,保持心情畅快。
2.2 观察指标 2 组患者均于治疗前及治疗3个月后观察以下指标变化。1)肺功能指标:肺功仪检测FEV1%Pre、FEV1/FVC%。2)血气分析:全自动血气分析仪检测动脉血氧分压(PaO2)、氧饱和度(SaO2)。3)应用改良英国医学研究委员会呼吸困难量表(mMRC)[10]评估呼吸困难程度,5分制,得分越高表明病情越重。4)运动能力:测试6 min内在长廊平地内步行的最长距离(6 MWD)。5)生活质量评估:采用COPD评估测试量表(CAT)[10]评估,该量表包括8个方面,涵盖咳嗽、咳痰、呼吸困难状况、心理及精神状态等内容,根据由轻到重程度分别计为0、1、2、3、4、5分,分值范围是0~40分,评分越高示生活质量越差。6)半年内急性加重次数:记录比较2 组患者停药后6个月内急性加重次数。
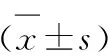
3 结果
3.1 2 组患者治疗前后肺功能比较 见表1。
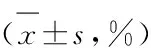
表1 2 组患者治疗前后FEV1%Pre、FEV1/FVC比较
3.2 2 组患者治疗前后血气分析指标比较 见表2。
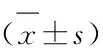
表2 2 组患者治疗前后PaO2、SaO2变化比较
3.3 2 组患者治疗前后呼吸困难程度评分和运动能力比较 见表3。
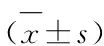
表3 2 组患者治疗前后mMRC评分、6 MWD比较
3.4 2 组患者治疗前后生活质量比较 见表4。
表4 2 组患者治疗前后CAT评分比较分)
3.5 2 组患者停药6 个月急性加重情况比较 见表5。
表5 2 组患者治疗停药6 个月急性加重次数比较次)
4 讨论
慢阻肺稳定期的管理目标在于减轻现有的呼吸系统症状,提高运动耐力,改善健康状况,降低急性加重风险。延缓肺功下降[11]。控制危险因素包括戒烟和避免职业性暴露聚而环境污染,西医治疗应用支气管扩张剂、糖皮质激素等虽然疗效确切,但不良反应明显;因此临床长选用中西医结合方法治疗本病,使患者能最大的获益[12-13]。中医将慢阻肺稳定期归为“喘证”“肺胀”等范畴,其病机为本虚标实,本虚以肺脾气虚常见,标实为痰浊、血瘀等病理产物。根据扶正祛邪治疗原则,稳定期应予补肺健脾、止咳化痰,以减少急性加重次数,提高患者的生活质量。本研究所用中药补肺健脾方以党参、黄芪为君,为补气的常用药,皆入肺脾经,有益肺健脾之功。白术、茯苓、薏苡仁、山药共为臣药,助主药健脾益肺,并渗湿燥湿祛痰。陈皮、浙贝母、薤白、杏仁、桔梗理气健脾、燥湿化痰,止咳平喘,并通阳散结、行气导滞;防风助芪、术益卫固表,共为佐药。炙甘草为使药,健脾益气、止咳化痰、调和诸药。
慢阻肺稳定期应采用综合性肺康复方案,以增强运动能力,提高日常生活自理能力为要[14]。目前,肺康复作为重要的疗法之一,实践证实大部分慢阻肺患者都能获益[15],包括运动训练、呼吸训练、自主排痰训练等。缩唇-腹式呼吸法是将缩唇呼吸与腹式呼吸相结合的训练方法,既能大大增加潮气量和有效通气量,又能减少功能残气量,从而改善呼吸困难症状,而且该训练方法具有方便,不受场所限制,临床效果明显等优势[16],适宜在社区及家庭中进行,对患者院外症状的控制及运动耐力的增加极为有利。
本研究结果显示,治疗3个月后,观察组肺功能和血氧指标改善优于对照组,mMRC评分低于对照组,6 min步行距离长于对照组,CAT评分低于对照组,急性加重次数少于对照组,差异均有统计学意义(P<0.05)。表明在西药治疗基础上加以专业的缩唇-腹式呼吸训练联合应用补肺健脾方能明显改善稳定期慢阻肺(肺脾气虚证)患者的肺功能和血氧饱和度,减轻呼吸困难程度,增强运动能力,提高患者生活质量。
