规范化疼痛管理对老年髋部骨折病人疼痛、应激及术后康复的影响
钱梦佳,倪雨吉,张 敏
徐州医科大学附属常熟医院(常熟市第二人民医院),江苏215500
髋部骨折是指股骨颈及转子间骨折,受生理因素影响,老年人多有骨质疏松,易发生髋部骨折[1]。髋部骨折临床多采用手术治疗,以恢复髋关节功能,改善病人预后[2]。手术尽管可使多数髋部骨折病人受益,但骨折及手术常使病人产生剧烈的疼痛,引发机体应激反应,影响病人术后康复[3]。规范化疼痛管理是对病人疼痛情况进行评估、控制及管理的综合管理方式[4]。有研究显示,规范化疼痛管理可提高髋部骨折病人疼痛阈值,缓解病人疼痛程度,增加围术期安全性[5]。2017年1月—2020年12月,我院将规范化疼痛管理应用于老年髋部骨折病人,以评价其对病人疼痛、应激及术后康复的影响。
1 资料与方法
1.1 临床资料
选择2017年1月—2020年12月在我院治疗的髋部骨折病人96例,其中男54例,女42例;年龄62~85(73.41±5.61)岁;骨折侧别:左侧50例,右侧46例;骨折原因:跌伤43例,车祸伤37例,坠落伤14例,其他2例;麻醉方式:椎管内麻醉85例,全身麻醉11例;手术方式:全髋置换38例,滑动螺钉系统36例,股骨头置换14例,经皮加压钢板治疗4例,动力加压髋螺钉内固定术治疗4例。纳入标准:经影像学检查诊断为髋部骨折者;接受手术治疗者;知情同意者;术前沟通无障碍者。排除标准:合并其他创伤者;有慢性疼痛史者;30 d内使用镇痛药物者;肝、肾功能异常者;依从性差者;合并其他严重疾病者。依据随机数字表法将96例病人分为观察组(n=48)与对照组(n=48),两组基线资料比较,差异无统计学意义(P>0.05)。见表1。
1.2 方法
1.2.1 对照组
对照组给予常规疼痛管理,严格按照世界卫生组织三阶梯止痛标准进行。
1.2.2 观察组
观察组给予规范化疼痛管理。具体方法:1)成立规范化疼痛管理小组。成立以主治医师为组长,麻醉师、护士长为副组长,5名护士为组员的规范化疼痛管理小组,制定规范化疼痛管理方案。2)健康宣教。向病人介绍髋部骨折、手术及规范化疼痛管理的相关知识,提高其对规范化疼痛管理作用机制的认知,使其明白髋部骨折及手术导致的疼痛不可避免,只要配合镇痛管理,就可以达到缓解疼痛、提高舒适度的目的。3)疼痛评估。采用疼痛数字评分法(NRS)[6]评估病人疼痛情况,0分表示无痛,1~3分表示轻度疼痛,4~6分表示中度疼痛,7~9分表示重度疼痛,10分表示剧烈疼痛,根据病人疼痛程度制定个体化镇痛方案。4)镇痛。术前1 d,规范化疼痛管理小组成员需对病人进行综合评估,并按照实际情况给予镇痛药物,进行超前镇痛。术后,若病人NRS评分≥4分,则需行镇痛泵镇痛,并给予帕瑞昔布钠等药物。若其NRS评分<4分,则可给予改变体位、理疗、热敷及放松疗法等缓解病人疼痛。5)功能康复。术毕当日病人即可在规范化疼痛管理小组成员的指导下开展功能锻炼,促进髋部功能康复。6)营养支持。术前、术后给予病人富含维生素、蛋白质等营养成分的食物,为其提供营养支持。7)康复期镇痛。在康复期内,除鼓励病人积极进行康复训练外,还应认真评估康复期疼痛部位及性质,并按照评估结果给予镇痛药物。
1.3 观察指标
1.3.1 疼痛评估
测评两组病人术前及术后3 d的5-羟色胺、P物质、多巴胺等血清疼痛因子水平及疼痛评分。疼痛因子以荧光分光光度法检测。采用NRS[6]评估疼痛程度。
1.3.2 应激评估
测评两组病人去甲肾上腺素、超氧化物歧化酶、血管紧张素-2等血清应激因子水平。以酶联免疫吸附实验检测去甲肾上腺素、血管紧张素-2;以黄嘌呤氧化酶法检测超氧化物歧化酶。各项检测均依据试剂盒说明书操作。
1.3.3 康复评估
术后3个月、6个月采用功能独立性测评(FIM)量表[7]、Harris 髋关节功能评分[8]进行功能独立性、髋关节功能等术后康复指标评估。FIM量表是1983年由美国康复学会、美国物理医学与康复学会联合倡议形成的一种新的残疾评定方法,它不仅可以评定躯体功能,而且还可以评定言语、认知和社会功能。FIM量表中有关躯体功能测评的项目包括4个方面,共13项。1)自理能力:进餐、梳洗、洗澡、穿上衣、穿下衣、用厕;2)括约肌控制:小便控制、大便控制;3)转移:床、椅、轮椅转移,进出厕所,进出浴室、浴盆;4)运动:步行或轮椅,或步行上、下一层楼梯。FIM量表的评分标准分为3类7级水平。1)独立:完全独立(规范、安全、合理时间内完成)计7分;有限的独立(使用辅助设备,超过正常时间)计6分。2)有限的依赖帮助:监护(需要指导,帮助准备必需用品)计5分;小量帮助(病人用力>75%)计4分;中量帮助(病人用力>50%)计3分。3)完全依赖:最大帮助(病人用力>25%)计2分;完全帮助(病人用力<25%)计1分。Harris 髋关节功能评分是1969年由美国Harris医生提出的,是目前国内外最为常用的评定标准,用于评估髋关节炎的程度和全髋关节置换手术的效果。Harris髋关节功能评分法评价项目包括功能、疼痛、活动范围、畸形4项,满分100分,≥90分为优,80~<90分为良,70~<80分为可,<70分为差;≥80分视为髋关节功能优良,<80分视为髋关节功能不良[9]。
1.4 统计学方法
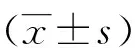
2 结果
2.1 两组病人术前及术后3 d疼痛因子比较(见表2)
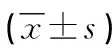
表2 两组病人术前及术后3 d疼痛因子比较
2.2 两组病人术前及术后3 d应激因子比较(见表3)
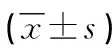
表3 两组病人术前及术后3 d应激因子比较
2.3 两组病人术后康复指标比较(见表4)
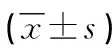
表4 两组病人术后康复指标比较 单位:分
3 讨论
疼痛是髋部骨折病人常见的症状之一,缓解或彻底解除骨折及手术带来的疼痛是病人的迫切需求[10]。部分医护人员认为髋部骨折病人疼痛是正常现象,是病人必须忍受的痛苦,故其常在病人疼痛难忍时才去被动处理,这样不但容易加重病人的痛苦,还易导致心血管系统指标大幅波动,引发多种并发症[11]。规范化疼痛管理是从循证护理出发,以主动疼痛管理代替被动疼痛控制,通过实施系统、规范的疼痛管理方案缓解病人疼痛的方法[12]。有研究显示,规范化疼痛管理对于缓解髋部骨折病人疼痛具有积极作用[13]。术后3 d,观察组病人疼痛因子、血管紧张素-Ⅱ、去甲肾上腺素均低于对照组,超氧化物歧化酶高于对照组,说明规范化疼痛管理可有效缓解髋部骨折病人疼痛程度及机体应激情况,抑制疼痛因子生成,纠正应激因子异常。本研究中,术后3个月、6个月,观察组FIM评分、Harris评分均高于对照组,提示规范化疼痛管理可促进病人术后康复,恢复功能独立性及髋关节功能。髋部骨折及手术可导致剧烈的疼痛及强烈的机体应激,促进疼痛因子生成,影响机体正常代谢及内环境的稳定性,增加手术风险[14]。机体应激可诱导氧自由基大量产生,激活脂质过氧化,加重组织损伤。骨折、手术创伤及麻醉可导致下丘脑-垂体-肾上腺轴活性增加,促进机体分泌多种激素,增加机体应激,引发恶性循环[15]。在规范化疼痛管理实施过程中,规范化疼痛管理小组的成立使得专业团队镇痛成为现实,主治医师为疼痛管理提供指导,麻醉师制定麻醉方案,护士长组织实施护理,护士执行护理方案,小组成员分工合作,共同完成规范化疼痛管理,缓解病人疼痛[16]。健康宣教不但可为病人提供镇痛相关知识,提高其接受规范化疼痛管理的依从性,还可缓解病人紧张心理,避免其产生不良情绪[17]。疼痛评估可准确掌握病人疼痛情况,并为其量身定制专业镇痛方案,使镇痛更具针对性[18]。在镇痛过程中,小组成员严格按照方案及NRS评分综合使用多种镇痛方法,在缓解病人疼痛及机体应激的同时,避免了镇痛药物的滥用,避免了药物不良反应发生[19]。术毕当日,病人即在规范化疼痛管理小组成员的指导下开展功能锻炼,促进局部血液循环,加快组织修复,缓解疼痛及机体应激,促进髋部功能恢复[20]。围术期内,给予病人富含营养的食物,可为局部修复提供充足的物质和能力,加快组织修复进程[21]。康复期内认真评估病人的疼痛部位及性质,并按照评估结果给予镇痛药物,可以有效缓解病人康复训练时的疼痛,避免因疼痛缩短康复训练时间,或恐惧康复训练,从而达到促进病人积极进行康复训练,早期恢复功能独立性及髋关节功能的目的[22]。
4 小结
规范化疼痛管理可缓解髋部骨折病人疼痛及机体应激,抑制生成疼痛因子,改善应激因子水平,促进术后康复,具有较高的临床应用价值。

