经胆囊后三角解剖入路腹腔镜手术治疗胆囊结石伴慢性胆囊炎的临床效果观察
齐宁
【摘要】 目的 探究经胆囊后三角解剖入路腹腔镜手术治疗胆囊结石伴慢性胆囊炎的效果。方法 选取2017年9月—2020年9月婺源县中医院收治的120例胆囊结石伴慢性胆囊炎患者,按入路方式不同分成2组,各60例。2组均接受腹腔镜胆囊切除术(LC)治疗,常规组经常规胆囊三角入路,试验组经胆囊后三角解剖入路。对比2组围术期指标,术后并发症发生率,术前和术后1 d、3 d、5 d炎症应激指标[白细胞计数(WBC)、白细胞介素-6(IL-6)、白细胞介素-8(IL-8)]。结果 试验组术中出血量较常规组低,肠功能恢复时间、住院时间、手术时间较常规组短(P<0.05);术后1 d、3 d,试验组血清IL-6、IL-8、WBC水平低于对照组(P<0.05);试验组并发症发生率为3.33%,较常规组的18.33%低(P<0.05)。结论 经胆囊后三角解剖入路LC治疗胆囊结石伴慢性胆囊炎可有效减少术中出血量,缩短肠功能恢复时间、住院时间及手术时间,降低术后并发症发生风险,且对炎症应激影响较小。
【关键词】 胆囊结石; 慢性胆囊炎; 胆囊后三角解剖入路; 常规胆囊三角入路; 疗效对比
中图分类号:R575.6 文献标识码:A
文章编号:1672-1721(2023)19-0145-03
DOI:10.19435/j.1672-1721.2023.19.048
胆囊结石为临床常见病症,研究显示,发病率约10%~16.2%。慢性胆囊炎为胆囊结石患者常见并发症之一,多由于胆囊结石长期对胆囊黏膜产生刺激作用所致,若患者未得到有效治疗,极易引发重症胰腺炎、休克,危及患者生命安全[1-2]。临床针对胆囊结石伴慢性胆囊炎患者多以腹腔镜胆囊切除术(LC)治疗,具有出血少、创伤小、术后恢复快等优势,但不同入路方式治疗效果不尽相同。本研究选取120例胆囊结石伴慢性胆囊炎患者,旨在探究经胆囊后三角解剖入路LC的临床应用价值,报告如下。
1 资料与方法
1.1 一般资料 选取2017年9月—2020年9月婺源县中医院收治的120例胆囊结石伴慢性胆囊炎患者,按入路方式不同分成2组,各60例。试验组男32例,女28例,年龄25~54岁,平均年龄(39.51±4.24)岁;体质量指数18.6~27.5 kg/m2,平均(22.47±1.08)kg/m2;体温37.7~38.9 ℃,平均(38.50±0.32)℃;临床表现:腹痛42例,嗳气30例,呕吐22例。常规组男33例,女27例,年龄27~55岁,平均年龄(40.61±4.32)岁;体质量指数18.7~27.9 kg/m2,平均(22.75±1.09)kg/m2;体温37.6~38.8 ℃,平均(38.21±0.33)℃;临床表现:腹痛45例,嗳气28例,呕吐18例。2组基线资料(年龄、性别、体质量指数、体温、临床表现)均衡可比(P>0.05)。本研究经医学伦理委员会批准通过。
1.2 纳入及排除标准 (1)纳入标准:经X线、MRI、CT、B超、实验室等相关检查确诊为胆囊结石伴慢性胆囊炎;单发胆囊结石;患者及其家属知情并签署同意书。(2)排除标准:不符合手术及麻醉指征;有腹部手术史;全身急慢性感染;胆囊壁充血水肿;合并肝、肾、心、肺功能障碍;凝血功能障碍;其他病因所致慢性胆囊炎;临床资料缺失。
1.3 方法 2组均于术前禁食,并行常规术前检查,维持水电解质及酸碱平衡。
1.3.1 試验组 接受胆囊后三角解剖入路LC治疗。四孔法入腹,经脐下或脐上做10 mm切口,建立气腹(压力10~14 mm Hg),置入腹腔镜镜头和10 mm Trocar,于剑突下部做10 mm切口,并置入腹腔镜器械,仔细探查胆囊区、肝脏、右上腹等区域,查看是否存在充血、粘连、形态异常、水肿等情况。经右肋弓下方和腋前线交界处下方位置、锁骨中线及肋弓下交界下方位置各做1个5 mm切口,置入腹腔镜器械,以辨认肝十二指肠韧带走向、第一肝门、胆总管窗及Rouviere沟平面,明确胆囊壶腹部后,翻转牵拉至左上方位置,暴露胆囊后三角区疏松组织,钝性分离。暴露胆囊管、壶腹部,明确肝总管、胆囊管、胆总管位置,离断胆囊管,夹闭胆囊血管(锁孔夹),分离解剖胆囊管,剥除胆囊(超声刀),经剑突下切口取出,止血,并冲洗腹腔。若胆囊周围存在粘连,或解剖结构较难辨认,则先不离断胆囊管,采用顺逆结合法将胆囊切除,待解剖关系明确后方可行离断处理。常规置管引流,自右下腹切口引出,皮肤切口美容缝合。
1.3.2 常规组 接受常规胆囊三角入路LC治疗。建立操作孔、观察孔的方法同试验组。入腹后,充分暴露肝门部及胆囊三角,提起胆囊壶腹部,由胆囊三角入路,同时打开浆膜层,观察胆囊解剖结构,以Hemo-lok夹闭胆囊动脉,切除胆囊,常规置管引流。2组术后均予以抗感染、止痛等基础治疗。
1.4 观察指标 (1)围术期指标,包括术中出血量、肠功能恢复时间、住院时间、手术时间。(2)分别于术前及术后1 d、3 d、5 d收取1 mL肘静脉血,离心15 min(2 500 r/min),取上清液,血清白细胞计数(WBC)采用全自动生化分析仪(贝克曼DXC800型)测定,白细胞介素-6(IL-6)、白细胞介素-8(IL-8)采用酶联免疫吸附法测定,参照上海研尊生物科技有限公司提供的试剂盒说明书操作。(3)术后并发症发生率,包括胆瘘、出血、胆管损伤等。
1.5 统计学方法 使用SPSS 22.0统计学软件进行数据分析,计量资料以x±s表示,采用t检验,计数资料以百分比表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
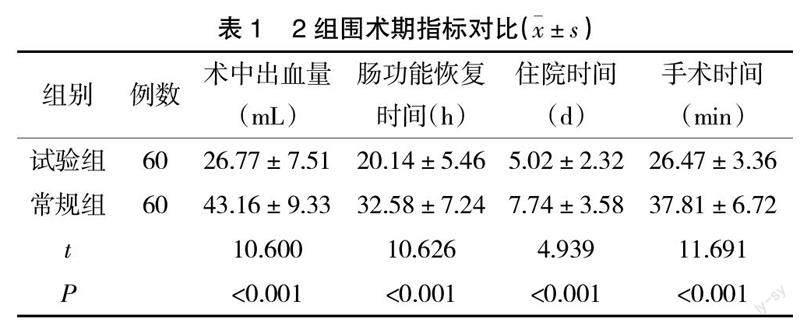
2.1 2组围术期指标对比 试验组术中出血量较常规组低,肠功能恢复时间、住院时间、手术时间较常规组短(P<0.05),见表1。
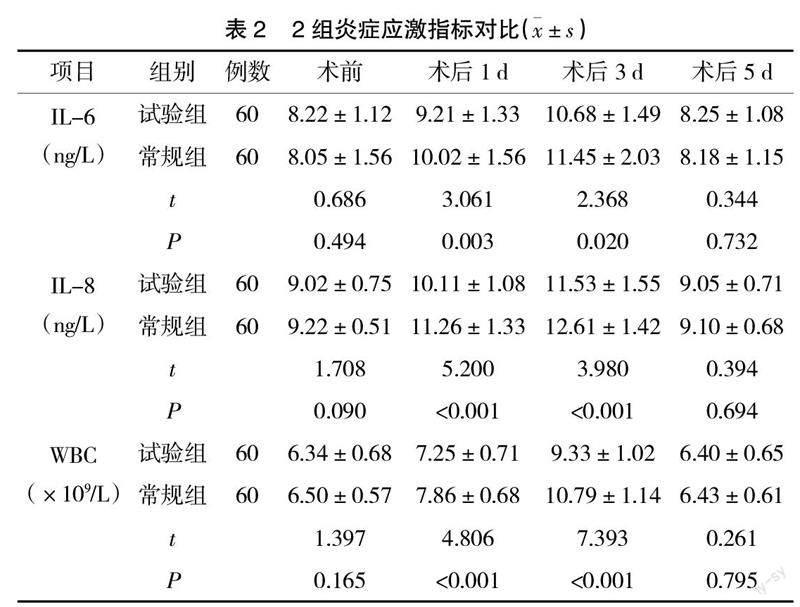
2.2 2组炎症应激指标对比 术前、术后5 d ,2组血清IL-6、IL-8、WBC水平比较,差异无统计学意义(P>0.05);术后1 d、3 d,试验组血清IL-6、IL-8、WBC水平低于对照组(P<0.05),见表2。
2.3 2组并发症发生率对比 试验组发生2例胆瘘,并发症发生率为3.33%(2/60);常规组术后出现4例胆管损伤,4例出血,3例胆瘘,并发症发生率为18.33%(11/60),差异显著(χ2=6.988,P=0.008)。
3 讨论
随着人们生活方式及饮食习惯的改变,胆囊结石伴慢性胆囊炎发病率呈逐年递增趋势,严重影响患者生活质量[3]。常规胆囊三角入路LC为临床针对胆囊结石伴慢性胆囊炎患者常用治疗方式,效果显著;但由于机体胆囊三角区解剖结构较为模糊,常规胆囊三角入路易对胆总管和血管等组织产生一定损伤,致使胆管损伤等并发症发生,影响预后[4-5]。而胆囊后三角紧贴膽囊浆膜,底部相对宽大,几乎不会有胆囊动脉出现,有相对固定解剖结构,故选择胆囊后三角解剖入路利于减少牵拉次数,降低对肠道功能造成的影响。本研究结果显示,试验组术中出血量较常规组低,肠功能恢复时间、住院时间、手术时间较常规组短(P<0.05)。由此可见,经胆囊后三角解剖入路LC治疗胆囊结石伴慢性胆囊炎在减少术中出血量、缩短肠功能恢复时间、住院时间及手术时间方面更具优势。分析原因为:胆囊后三角与胆囊浆膜紧贴,底部宽大,几乎不会出现胆囊动脉,解剖结构相对固定,且胆囊壶腹经单次牵拉、翻转即能满足手术操作需求,因此,经胆囊后三角解剖入路可有效减少牵拉次数,有助于减少术中出血量,缩短手术时间,降低对肠道功能造成的影响,更利于促进患者术后恢复,缩短住院时间[6-7]。此外,本研究结果还显示,术后试验组并发症发生率较常规组低(P<0.05)。提示,经胆囊后三角解剖入路LC治疗胆囊结石伴慢性胆囊炎更能有效降低术后并发症发生风险。究其原因可能与胆囊后三角解剖入路能减少术中翻转、牵拉,对机体产生创伤较小有关。但行胆囊后三角解剖入路LC时仍需注意,术中游离相关组织时需紧靠胆囊壶腹部实施钝性分离,为防止术后发生组织坏死,术中切记不可实施电凝操作。
应激反应是围术期常见现象,主要是由手术创伤、疼痛所引起的心血管、神经内分泌、炎症免疫等一系列反应引起,强烈应激反应可降低疼痛阈值,诱发炎症反应及免疫抑制,三者相互影响,增加手术并发症,降低治疗效果[8-9]。IL-6、IL-8、WBC均为常见炎症应激指标,其中IL-6为促肝细胞合成急性蛋白因子,主要作用为调节免疫应答及机体防御。相关研究表明,IL-6浓度升高与手术刺激、组织损伤程度密切相关,可作为反映机体炎症重要指标之一[10-11]。IL-8为促炎因子,可分泌炎症细胞因子,启动炎症反应[12]。WBC检查目的在于了解手术创伤反应恢复情况。研究指出,WBC升高与手术创伤大小有关,术后7 d可逐渐恢复正常[13]。因此,统计胆囊结石伴慢性胆囊炎患者围术期IL-6、IL-8、WBC水平变化可在一定程度上反映机体炎症应激状态。本研究结果发现,术后1 d、3 d,2组血清IL-6、IL-8、WBC水平均高于术前(P<0.05),说明两种术式均存在组织创伤性,可诱发炎症应激反应;术后1 d、3 d,试验组血清IL-6、IL-8、WBC水平低于常规组(P<0.05),说明与常规胆囊三角入路相比,经胆囊后三角解剖入路LC创伤小,炎症应激反应轻,更利于术后恢复。术后7 d 2组各血清指标呈现下降趋势,且与术前水平近似,可见两种入路方式所致炎症应激反应均为短时性,并未造成远期不良影响。
此外,笔者总结几点注意事项:(1)针对胆囊三角区重度粘连患者,提倡采用胆囊前后三角联合解剖、贯通分离方案,总体以胆囊后三角入路为主、前三角为辅。(2)术中若胆囊三角危险区域出血,快速更换分离钳,夹住出血处数分钟,吸尽积血,结合实际情况电凝;若胆囊三角上方区域出血,建议在出血近端采用电凝钩尖适度压迫止血,直视条件下电凝止血;若上述操作均未能有效止血,建议中转为开腹手术。(3)针对胆总管占位、胆囊损伤者,建议在术中选择胆总管造影。
综上所述,经胆囊后三角解剖入路LC治疗胆囊结石伴慢性胆囊炎可有效减少术中出血量,缩短肠功能恢复时间、住院时间及手术时间,降低术后并发症发生风险,且对炎症应激影响较小,值得临床推广。
参考文献
[1] 潘登.经胆囊后三角解剖入路腹腔镜手术对胆囊结石伴慢性胆囊炎患者术后肠道功能恢复及血清T细胞亚群水平的影响[J].中国基层医药,2019,26(11):1305-1310.
[2] 顾宏,阮汝娟,卢小冬.经胆囊后三角解剖入路腹腔镜手术治疗胆囊结石伴慢性胆囊炎患者临床研究[J].现代消化及介入诊疗,2020,25(4):507-510.
[3] BANGASH M,ALVI A R,SHAHZAD N,et al.Factors associated with premalignant epithelial changes in chronic calculous cholecystitis:a case-control study[J].World J Surg,2018,42(6):1701-1705.
[4] ALEXANDER H C,BARTLETT A S,WELLS C I,et al.Reporting of complications after laparoscopic cholecystectomy:a systematic review[J].HPB(Oxford),2018,20(9):786-794.
[5] 沈剑涛,汪东树,宋康颉,等.经胆囊后三角解剖入路腹腔镜胆囊切除术治疗胆囊结石伴慢性胆囊炎的临床疗效[J].医学综述,2019,25(18):3741-3745.
[6] 周超.经胆囊后三角解剖入路腹腔镜胆囊切除术治疗胆囊结石伴慢性膽囊炎的临床分析[J].中外医疗,2020,39(21):29-31.
[7] PARK J W,KIM K H,KIM S J,et al.Xanthogranulomatous cholecystitis:Is an initial laparoscopic approach feasible[J].Surg Endosc,2017,31(12):5289-5294.
[8] 朱宏升,徐亮.腹腔镜手术对黏连性肠梗阻患者的应激及炎症指标的影响[J].海南医学,2019,30(11):1391-1394.
[9] 程雪,李丽,沈新玲,等.循证护理干预对腹腔镜手术患者应激反应及预后的影响[J].医学临床研究,2019,36(1):206-208.
[10] 孔岚,白玉.右美托咪定对胸腔镜肺癌根治术患者围手术期炎症反应及氧化应激反应的影响[J].医药导报,2019,38(7):910-913.
[11] 刘宛灵,于金贵.单剂量氢化泼尼松与地塞米松对全麻下胸腔镜肺叶切除术围术期应激反应影响的比较[J].腹腔镜外科杂志,2019,24(8):625-629.
[12] 陈平安,董立朋,黎璐璐,等.疏肝利胆汤对急性胆囊炎患者腹腔镜术后应激反应及全身炎症反应的影响[J].贵州医药,2019,43(8):1261-1264.
[13] 王玉璇,李强,尚志杰,等.胸腔镜食管癌根治术与开放食管癌根治术后患者围手术期并发症发生率及机体创伤应激反应程度比较[J].中国医师杂志,2019,21(1):28-30,35.
(收稿日期:2023-04-12)

