食管癌患者术后疼痛情况调查及影响因素分析
孔 慧,王丽芬,沈祝苹,钱庆庆,郑贵兰
(1.浙江省肿瘤医院 手术室,浙江 杭州 310022;中国科学院杭州医学研究所,浙江 杭州 310022)
食管癌是影响全球居民健康的重大疾病,近年来发病率有所上升。据统计,2020年全世界新增食管癌约60万例,占3.1%;死亡54万例,占5.5%[1]。目前手术切除仍然是临床食管癌治愈的希望,然而作为创伤性操作,在术中会造成肌肉组织牵拉和神经损伤导致术后疼痛,患者会因害怕疼痛拒绝下床活动,或避免伤口撕裂痛控制咳嗽反应,影响正常的咳痰和呼吸,危害肺通气功能,不仅极大地增加了术后管理难度,还会因此增加并发症的发生风险,最终危害患者的身心健康[2]。此外,术后疼痛控制不佳,也会有较大比例的患者出现疼痛慢性迁延发展,甚至影响患者术后多年的生活[3]。
术后疼痛管理一直是临床关注的重点内容,良好的术后疼痛管理不仅可以恢复患者的生活质量,还能提高患者持续的依从性;然而,术后疼痛的机制十分复杂,如何有效规避或减轻术后疼痛是临床医务人员探寻的目标。本文调查分析食管癌患者术后的疼痛情况,以期为临床管理食管癌患者术后疼痛提供理论参考,从而改善患者的生活质量。现报告如下。
1 资料与方法
1.1 一般资料 选取中国科学院大学附属肿瘤医院2021年2月1日—7月31日收治的食管癌患者。纳入标准:①符合食管癌的诊断标准[4];②接受手术治疗;③年龄≥18周岁;④能正常沟通交流;⑤患者知情同意。排除标准:①合并其他恶性肿瘤;②合并精神疾病;③存在颅内转移灶,影响认知功能;④术前存在慢性疼痛。共纳入患者229例,其中男性202例,女性27例;年龄38~82岁,平均(59.4±8.4)岁;体重指数(body mass index,BMI):18.7~28.3 kg/m2,平均(23.6±2.8)kg/m2;开放手术42例;腔镜辅助下三切口/二切口食管癌手术187例;手术麻醉方式:全麻+神经阻滞143例,全麻+硬膜外麻醉35例,全麻51例。本研究经医院伦理委员会批准。
1.2 疼痛评估 采用视觉模拟评分法(visual analogue scale,VAS)在术后24 h和术后1个月对患者进行疼痛评估。VAS共有10个刻度,将疼痛程度评为0~10分,0分为无疼痛,10分表示难以忍受的剧烈疼痛,其中1~3分为轻度疼痛,4~6分为中度疼痛,7~10分为重度疼痛[5]。
2 结果
2.1 术后疼痛情况 229例食管癌患者术后24 h VAS评分为(4.26±1.83)分,轻度疼痛141例,中度疼痛59例,重度疼痛29例,中度疼痛的发生率为25.8%,重度疼痛的发生率为12.7%。术后1月,患者的VAS评分为(3.0±0.9)分;疼痛患者仍有68例,占29.7%,包括轻度疼痛37例、中度疼痛24例、重度疼痛7例。
2.2 术后24 h中重度疼痛的单因素分析 比较不同临床资料患者间的术后疼痛程度,结果显示:性别、年龄、BMI、手术方式、麻醉方式、肿瘤直径、吸烟与术后24 h中重度疼痛有关(P<0.05),见表1。

表1 术后24 h中重度疼痛的单因素分析[n(%)]Table 1 Univariate analysis of moderate to severe pain at 24 h after surgery[n(%)]
2.3 术后24 h中重度疼痛的Logistic回归分析 以术后24 h发生中重度疼痛为因变量(未发生=0,发生=1),以性别(男=0,女=1)、年龄(≥60岁=0,<60岁=1)、BMI(<24 kg/m2=0,≥24 kg/m2=1)、手术方式(腔镜=0,开放式=1)、麻醉方式(全麻+神经阻滞=0,全麻+硬膜外麻醉=1,全麻=2)、肿瘤直径(<3 cm=0,≥3 cm=1)、吸烟(否=0,是=1)为自变量,进行Logistic多因素回归分析,χ2=86.809,R2=0.316,提示模型整体拟合优度较好。结果显示,女性、BMI≥24 kg/m2、开放式手术、全麻、肿瘤直径≥3 cm、吸烟与食管癌患者术后24 h发生中重度疼痛独立相关(均P<0.05),见表2。
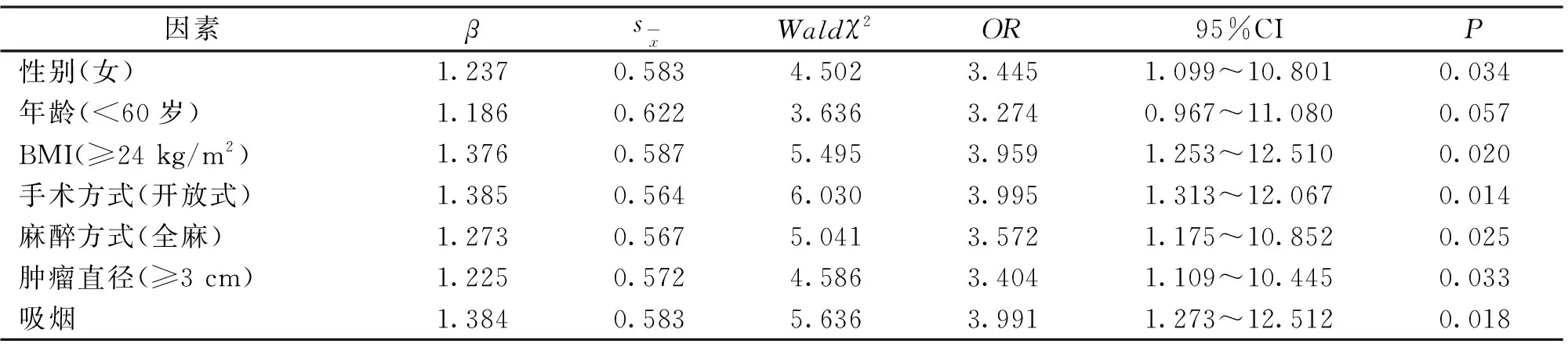
表2 术后24 h中重度疼痛的Logistic多因素回归分析Table 2 Logistic multivariate regression analysis of moderate to severe pain at 24 h after surgery
2.4 术后慢性疼痛的单因素分析 术后1月,比较是否存在疼痛患者间的临床资料,结果显示:BMI、手术方式、阿片类药物、肿瘤直径、吸烟、术后24 h发生中重度疼痛、营养评分≥3分与食管癌患者发生慢性疼痛有关(均P<0.05),见表3。

表3 术后慢性疼痛的单因素分析[n(%)]Table 3 Univariate analysis of postoperative chronic pain[n(%)]
2.5 术后慢性疼痛的Logistic回归分析 以术后慢性疼痛为因变量(未发生=0,发生=1),以BMI(<24 kg/m2=0,≥24 kg/m2=1)、手术方式(腔镜=0,开放式=1)、使用阿片类药物(否=0,是=1)、肿瘤直径(<3 cm=0,≥3 cm=1)、吸烟(否=0,是=1)、术后24 h中重度疼痛(否=0,是=1)、营养评估(<3分=0,≥3分=1)为自变量,进行Logistic多因素回归分析,χ2=75.932,R2=0.586,模型整体拟合优度较好。结果显示:BMI≥24 kg/m2、开放式手术、阿片类药物使用、肿瘤直径≥3 cm、吸烟、术后24 h中重度疼痛、营养评分≥3分与食管癌患者术后发生慢性疼痛独立相关(P<0.05),见表4。
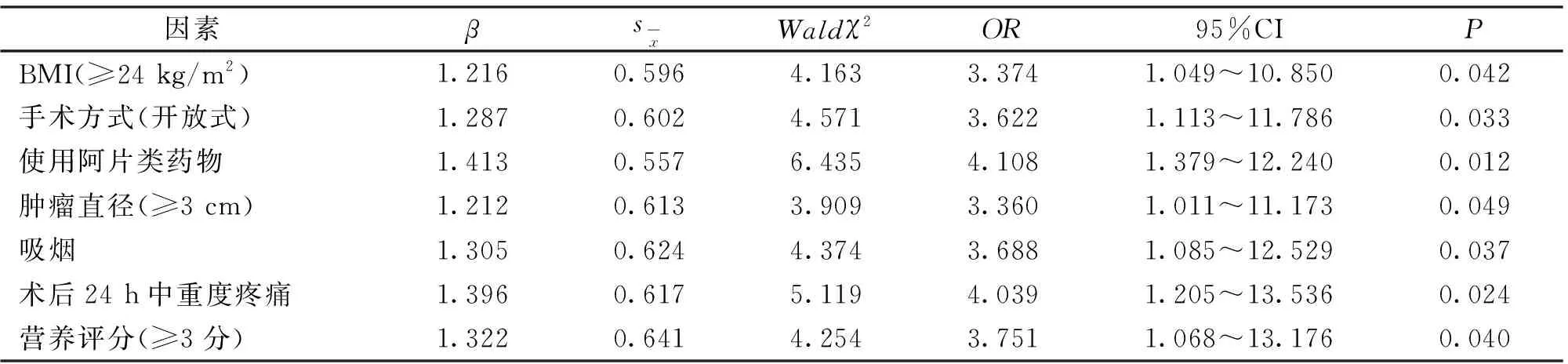
表4 术后慢性疼痛的Logistic多因素回归分析Table 4 Logistic multivariate regression analysis of postoperative chronic pain
3 讨论
术后疼痛是临床患者需要面临的常见问题,尤其是术后较高的疼痛强度会极大地增加患者的心理痛苦体验,干扰术后治疗的依从性,并导致生活质量严重下降,此外有部分患者即便手术成功、伤口已经愈合,但疼痛感仍然存在,随着时间的推移,逐渐演变为慢性疼痛,甚至可导致一部分患者丧失劳动和自理能力,额外增加了家庭的负担[6-7]。手术是治疗食管癌的常见方法,术后疼痛极大地延缓了患者的康复进程,一项1 081例食管癌切除研究[8]发现术后6个月内有66.9%的患者出现了疼痛、情绪低落、活动耐力下降等症状,仅有13.8%的患者重返工作岗位;另一项研究[9]通过长达10年的随访发现,92例食管癌开放性手术后幸存的患者中有40%的患者出现了包括疼痛、疲劳、失眠和躯体功能障碍等并发症,导致患者生活质量严重下降。因此食管癌术后疼痛是影响患者近远期生活质量的重要因素,有必要进行深入研究,然而目前临床较为缺乏针对食管癌术后疼痛的样本调查和影响因素分析。
本研究发现:229例食管癌手术患者中轻度疼痛141例,中度疼痛59例,重度疼痛29例,中重度疼痛的发生率为38.43%;术后1月疼痛患者仍有68例,占29.69%;Logistic多因素回归分析显示,女性、BMI≥24 kg/m2、开放式手术、全麻、肿瘤直径≥3 cm、吸烟与食管癌患者术后24 h发生中重度疼痛独立相关。尽管近年来临床对术后疼痛认知和防治不断加深,但术后发生重度急性疼痛的发生率仍然高达21%,而引起术后重度疼痛的因素在临床也多有争议。既往研究发现,女性术后的疼痛更加明显;年龄越小疼痛强度越高,但他们之间的关联性极其微弱;BMI越高的手术患者术后中重度疼痛的发生风险也越高,推测原因可能与手术中组织损伤更大及脂肪组织中的抵抗素因子可调节炎性过程和双向调节非特异性促炎因子有关[10-11]。手术方式与肿瘤直径均与术后24 h发生中重度疼痛有关,与腔镜手术相比,开放式手术对机体组织、神经等造成的损伤更大,有研究发现在相同的镇痛模式下静息状态下食管癌腔镜手术与开放手术疼痛分级无差异,但在主动咳嗽时开放手术疼痛程度较重;同理肿瘤越大,需要切除的病灶越大,同样对机体会造成更大的损伤,引起术后疼痛[12]。麻醉方面,临床更倾向于选择复合麻醉的方式,包括全麻+神经阻滞、全麻+椎管内麻醉等多种形式,可以集中两种麻醉方式的优点,起到更好的镇痛和镇静作用,有研究发现食管癌患者给予全身麻醉联合连续椎旁神经阻滞较单独全麻在术后48 h内各时间点VAS疼痛评分相对更低;另一项研究也发现联合硬膜外镇痛的食管癌手术患者在术后静息和咳嗽时VAS评分相对较低[13-14]。既往研究发现吸烟与术后疼痛相关,吸烟的手术患者较不吸烟的患者术后疼痛强度更高,其机制可能与尼古丁戒断后伤害感受和疼痛敏感性改变有关,患者对尼古丁依赖程度越高,术后越易发生中重度疼痛[15]。
此外,BMI≥24 kg/m2、开放式手术、阿片类药物使用、肿瘤直径≥3 cm、吸烟、术后24 h中重度疼痛、营养评估≥3分与食管癌患者术后发生慢性疼痛独立相关。术后慢性疼痛是临床外科术后的常见并发症,也是面临的一大难题,本文发现术后慢性疼痛与急性疼痛的危险因素筛查在BMI、吸烟等方面大致相同,而在性别、年龄等方面与既往研究略有区别,可能与样本量或量表偏倚有关,其诱发机制也需要后期进一步分析。手术方式、肿瘤直径方面主要与机体损伤程度相关,开放性手术和较大的病灶切除可导致机体神经损伤更重,机体在修复的过程中可发生异位放电和神经纤维增生,释放炎性因子、疼痛递质等导致周围敏感化和中枢敏化,最终诱导慢性疼痛的发生;术后发生慢性疼痛的危险因素还包括阿片类药物使用、术后24 h中重度疼痛,阿片类药物是临床常用的镇痛药物,随着术后疼痛的强度加重,患者需要使用更多的阿片类药物,而这类患者术后更易发生慢性疼痛,究其原因是阿片类药物能引起机体促伤害机制的激活,增强机体对伤害刺激的敏感性,导致痛觉过敏;术后24 h中重度疼痛可导致患者对疼痛异感(包括感觉异常和痛觉敏化)的增强,这可能也是术后早期中重度疼痛诱发术后慢性疼痛的原因;此外,影响疼痛的还有术后感染会导致机体存在慢性炎症,炎性介质的释放与神经损伤导致的神经重塑相互关联,慢性炎症可通过重塑脊髓背角神经而放大疼痛信号,引起中枢敏化产生持续性痛觉,最终导致慢性疼痛的发生[16-18]。
综上所述,食管癌患者术后有较大比例的患者易发生中重度急性疼痛,有部分患者疼痛持续存在,并逐渐演变为慢性疼痛;建议临床进行食管癌患者术后疼痛预防性筛查,尤其注意女性、超重、接受开放性手术、全麻、肿瘤直径≥3 cm、吸烟者,针对制定合理的术后镇痛方案,同时加强术后营养管理,防止疼痛加重和病情迁延诱发慢性疼痛。

