不同剂量美托洛尔对慢性心力衰竭患者的治疗效果分析
王 伴
(崇阳县人民医院,湖北 崇阳 437500)
慢性心力衰竭(chronic heart failure,CHF)是一种慢性心脏病,因多种因素的影响,使心肌受到损伤,改变了心肌的结构和功能,从而降低心室的泵血或者充盈功能,是冠心病、扩张型心肌病等多种心血管疾病的终末期表现之一[1]。CHF有着很高的致残、致死率,病人常伴有乏力、呼吸困难、体液潴留、运动耐力降低等症状。对CHF的治疗,临床常规用药缺乏理想的效果。美托洛尔是一种β-受体阻滞剂,能对交感神经系统(sympathetic nervous system,SNS)的兴奋进行抑制,对肾素血管紧张素进行调节,降低儿茶酚胺浓度,有助于心脏后负荷的减轻,改善心脏收缩力、心肌重构[2]。在治疗CHF时,之前改善血流动力学已不能满足临床需求,如何长期改善心脏功能得到更多的关注,治疗目的也由保护存活的心肌细胞,转为衰竭心脏的生物学性质研究,治疗思维模式的更新,使得研究人员对β-受体阻滞剂更为关注,并对其临床应用效果予以了肯定[3]。但是美托洛尔的使用剂量受个体差异影响,并且需结合患者的病情。基于此,本研究对慢性心力衰竭者重点探讨了美托洛尔不同剂量对疗效的影响,现报告如下。
1 资料与方法
1.1 纳入及排除标准
纳入标准:①与WTO制定的CHF诊断标准相符[4];②经X线胸片、心电图、超声心动图等检查得到确诊者;③心功能分级,依据纽约心脏学会(new york heart association,NYHA)处于Ⅱ~Ⅲ级者;④LVEF小于50%;⑤对研究了解,自愿参加者。排除标准:①伴有心脏瓣膜病者;②肝、肾、凝血功能异常者;③病态窦房结综合征者;④对研究用药存在过敏反应者;⑤严重慢阻肺患者;⑥Ⅱ、Ⅲ度房室传导阻滞者。
1.2 一般资料
抽取本院2021年4月至2022年8月收治的74例慢性心衰者。对照组男20例,女17例;年龄42~81岁,平均(65.12±2.78)岁;LVESD处于(42.63±1.52)mm;NYHA分级Ⅱ级21例,Ⅲ级16例;观察组男22例,女15例;年龄43~80岁,平均(64.51±2.75)岁;LVESD(42.71±1.55)mm;NYHA心功能分级Ⅱ级19例,Ⅲ级18例。两组在性别、年龄、LVESD、NYHA分级上比较,无统计学意义(P>0.05),具有可比性。
1.3 方法
1.3.1 对照组
对照组在常规治疗(洋地黄、强心药、利尿剂、血管紧张素转换酶抑制剂、硝酸酯类药物)的基础上,使用小剂量美托洛尔[阿斯利康药业(中国)有限公司生产,国药准字H32025391,25mg/片],起始剂量为6.25mg,2次/d,之后增加到12.5mg,最高增至25mg。调整剂量间隔时间为2周,共计3个月。
1.3.2 观察组
观察组运用大剂量美托洛尔进行治疗,25mg/d,2次/d,缓慢增加剂量,超过50mg后,每周增加剂量25mg,最后维持量为100~150mg/d,最大不超过150mg。观察静息心率小于60次/min,收缩压小于90mmHg,需及时减小用药量,治疗共计3个月。若心力衰竭体征恶化,利尿剂没有效果,暂停用药。
1.4 指标观察
①对疗效进行评估,显效:心脏收缩次数减少在90%以上,心功能改善在2级以上;有效:心脏收缩次数减少不小于50%,心功能改善1级以上;无效:心功能没有改善。②借助心脏超声仪,对心功能指标(LVESV、LVEDV、LVEF、LVESD、LVEDD)进行观察和检测。③在治疗过程中,对临床症状改善情况进行评分。观察静息心率、NT-proBNP、6MWT。④在治疗过程中,对不良反应进行观察。
1.5 统计学方法
2 结 果
2.1 两组治疗效果对比
观察组有效率高于对照组(P<0.05),见表1。

表1 两组疗效比较[n(%)]
2.2 两组治疗前后心功能及心室重塑指标对比
两组治疗后心功能、心室重塑指标与治疗前比较均有明显改善(P均<0.05),且观察组较对照组相比差异明显(P均<0.05),见表2。
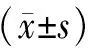
表2 两组心功能、心室重塑指标比较
2.3 两组症状、NT-proBNP、静息心率、6MWT 指标对比
两组治疗后症状、NT-proBNP、静息心率及6MWT评分均较治疗前明显改善(P均<0.05),且观察组效果优于对照组(P均<0.05),见表3。
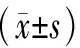
表3 两组症状评分、NT-proBNP、静息心率及6MWT比较
2.4 两组不良反应率对比
两组不良反应比较无差异(P>0.05),见表4。
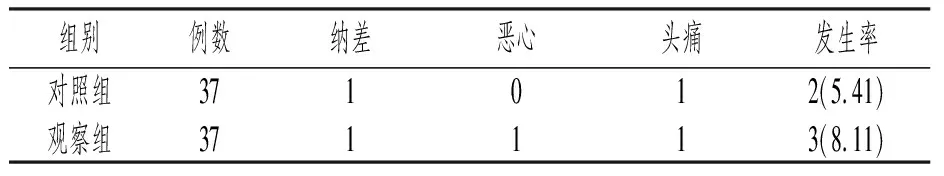
表4 两组不良反应率比较[n(%)]
3 讨 论
CHF主要表现为心肌收缩力降低、血流动力学下降、激活神经内分泌,增加心脏负荷,使心肌重构,增加心肌纤维细胞代偿,导致神经交感系统、RAAS异常激活[5],形成恶性循环,发展到心力衰竭。相关数据显示[6-7],一半以上CHF因不可逆泵衰竭而死亡,大概30%者由于心律失常致死。对CHF的治疗,临床用药较多,特别是β肾上腺素受体阻滞剂的运用,改善了预后。
β受体阻滞剂通过抑制交感神经系统而减慢心率,恢复β受体反射功能,改善心肌耗氧,增强抗心律失常,逆转心室肥大[8]。大规模临床试验表明[9],CHF轻度至重度患者,对美托洛尔、比索洛尔等药物临床耐受能力均较好,这些药物能明显减轻患者的临床症状,可使再住院率、死亡率大幅度降低,使患者的生活质量得到改善。美托洛尔作为一种选择性β1受体阻滞剂,会减轻心肌损伤,延缓心室重构。在使用的过程中,需要从小剂量开始,逐渐增加到最大耐受量,其使用方法虽然没有剂量依赖,但是长期使用及滴定至最大耐受量往往能取得更好的效果,通过长时间的大量用药,从而改善心室功能。该药物适合长时间使用,才能发挥出保护心肌的作用,可使心室壁的厚度得到降低,减少氧耗,抗心律失常,使心肌能量储备得到增强。在临床用药当中,β受体阻滞剂最重要的效益在于逆转心室重构,使用该类药物4~12个月,能减轻心肌重量,心室逐渐从形状上越来越正常,这样使心室重构得到延缓甚至逆转。本研究使用大剂量美托洛尔进行治疗,并与小剂量组比较,病人的心功能改善情况更好,其中LVEF(52.26±7.18)要比对照组(46.85±7.25)高(P<0.05);而LVESV(37.35±6.04)mL、LVEDD(54.69±7.54)mm、LVEDV(115.42±7.46)mL、LVESD(40.42±4.81)mm,与对照组(43.41±7.55)mL、(58.87±6.38)mm、(127.74±9.66)mL、(44.75±4.19)mm相比,改善更明显(P<0.05)。提示在常规治疗下,长期大量使用该药物能使心室重构得到有效的改善,同时能对两种神经内分泌系统进行抑制,产生相加的作用。观察组6MWT(523.69±18.54)m,对照组(421.87±18.38)m,相比要高(P<0.05)。在使用这一药物的时候,初期10%~15%的患者,由于收缩血管较弱和负性肌力,难以耐受,造成LVEF的下降,加重心力衰竭。对此,需要依据病人情况实施个体化的用药方案。国外报道指出[10],心率大于每分钟100次的患者,其增大心力衰竭恶化的风险达到61%。对心血管疾病来说,心率是一个独立的危险因素,对心率的控制,成为治疗的一个目标。心率的缓慢降低,能使力-频关系得到改善,能增加心肌灌注,减少耗氧。本研究中,观察组NT-proBNP(887.68±50.11)ng/L、静息心率(65±5)次/min,对照组(913.49±60.04)ng/L、(80±5)次/min,比较差异明显(P<0.05)。对于心力衰竭神经内分泌异常的情况,脑钠肽是重要的生化指标,能对其进行反映,相关资料显示[11]表血清NT-proBNP水平能对心力衰竭的严重度进行判断。国外一项多中心临床试验表明,NT-proBNP水平能更为准确判断心力衰竭的原因。对心力衰竭病人,NT-proBNP还能作为判断预的重要标志物,其水平与病情的好转关联紧密,水平越高,预后越差。本项研究发现,心衰患者使用大剂量美托洛尔,能使其相关症状得到有效的改善,降低患者的NT-ProBNP、静息心率,研究结果与国外相关的试验一致。作为β-受体阻滞剂之一,美托洛尔的运用比较普遍,本研究即对其在CHF中的疗效进行探讨。在心力衰竭评估中,包含超声指标、心功能分级、左室射血分数等。在本研究中,小剂量使用美托洛尔,可以改善患者的超声指标、心功能分级和左室射血分数,但较大剂量的运用,与小剂量相比,有着更为显著的效果,提示较大剂量美托洛尔的应用临床疗效更好。此外,一般认为随着美托洛尔剂量的增加其并发症的发生率也随着升高,但本研究中随着药物剂量的增加,并没有观察到以上现象,证明这一治疗方案有着较高的安全性。
综上所述,在慢性心力衰竭治疗时,美托洛尔的使用,有着确切的疗效和较好的安全性,能使心率、NT-proBNP水平得到降低,可使心脏的收缩舒张功能得到改善,有效降低病死风险。研究提示,早期合理使用β-受体阻滞剂,并长期大剂量维持对纠正心衰及减轻心肌损伤有着较好的效果。但本次研究样本量有限,需进一步增加样本量,并延长随访时间,为β-受体受体阻滞剂治疗心力衰竭提供了更可靠的依据。

