布地奈德雾化吸入对新生儿胎粪吸入综合征有效性与安全性的Meta分析*
刘 涛,雷 亮,张翊溦,谭 璐,胡 娟*
(1.咸宁市第一人民医院药剂科,湖北 咸宁 437000;2.武汉大学基础医学院)
新生儿胎粪吸入综合征(meconium aspiration syndrome,MAS)是指胎儿将胎粪污染的羊水吸入呼吸道内引起机械性阻塞、化学性炎症而导致呼吸窘迫且不能用其他原因解释的新生儿疾病,严重者可导致呼吸衰竭,甚至并发其他脏器功能受损而危及生命[1]。据流行病学报道[2-3],MAS是新生儿呼吸衰竭和死亡的主要原因,其导致的呼吸衰竭人数约占新生儿呼吸衰竭总数的9%~12%,严重威胁着新生儿的身体健康。
目前,MAS以支持性治疗为主,相关研究表明[4],导致MAS患儿病情进展的关键原因在于胎粪吸入后诱发级联炎性反应。因此,使用激素抑制炎症对MAS患儿可能是有益的。布地奈德是美国FDA批准的唯一可以用于各年龄段的一种高效且安全的糖皮质激素[5],然而,目前国内外对于使用布地奈德治疗MAS效果的结论尚存在一定争议。本系统评价旨在对当前公开发表的布地奈德雾化吸入治疗MAS的原始研究进行客观、系统的评价,采用Meta分析的方法分析评估其临床使用安全性与有效性,最终为临床应用提供安全可靠的参考依据。
1 资料与方法
1.1 纳入与排除标准
(1)研究类型:纳入所有比较布地奈德治疗胎粪吸入综合征的随机对照试验(RCT),无论是否采用盲法。
(2)研究对象:纳入经临床诊断为胎粪吸入综合征的新生儿患者,排除伴有严重先天畸形患儿;排除伴有其他严重急慢性疾病患儿;排除伴有严重心、肝、肾等疾病患儿。国籍和种族不限。
(3)干预措施:试验组采用布地奈德雾化吸入+基础治疗,对照组采用生理盐水雾化吸入+基础治疗或仅接受基础治疗。
(4)结局指标:①有效性指标:两组患者的住院时间(d)、吸氧时间(d)、X线转归清晰时间(d)、呼吸窘迫缓解时间(d)、血氧饱和度缓解时间(d)、湿罗音消失时间(d)、发绀消失时间(d);②安全性指标:用药后早期并发症的发生情况及各种不良反应发生情况。MAS的早期并发症指标包括呼吸窘迫综合征发生率、气胸发生率以及急性肺损伤发生率。不良反应指标包括脑膜炎发生率、真菌感染发生率、鹅口疮发生率、败血症发生率、癫痫发生率、低血压发生率、低血糖发生率、高胆红素血症发生率。
(5)排除标准:①有关重要资料报告不全且联系作者未回复者;②只有摘要而缺乏全文或全文内容不完整且联系作者未回复者;③有明显偏倚或错误;④如同一个机构的多个研究报道了相同的目标结果及相似的随访区间。选择将信息更全面或质量更好的报道纳入本研究,并联系作者澄清分歧。
1.2 文献检索策略
由2名研究者检索与研究内容相关的中/英文公开发表的RCT。计算机检索PubMed、CBM、the Cochrane Central Register of Controlled Trials(CENTRAL)、VIP、EMbase、万方数据库、CNKI数据库、the ISI Web of Knowledge Databases,查找关于布地奈德雾化吸入治疗胎粪吸入综合征研究文献,检索时间均为自建库至2022年5月31日。同时,由两位研究者手工检索所有纳入文献的参考文献;若有资料缺乏或试验报告不详,则通过信件与作者联系以完善相关信息。英文检索词包括Meconium aspiration syndrome、Meconium aspiration、Budesonide;中文检索词包括胎粪吸入综合征、布地奈德、吸入性糖皮质激素。
1.3 文献筛选及资料提取
由两位研究者独立筛选相关文献、整理资料和数据、对纳入研究的偏倚风险进行评价,并交叉核对,如遇分歧,则共同讨论分析或咨询第三方协助判断,缺乏的资料尽量与作者联系予以补充。在进行文献筛选时,首先阅读文题,并排除明显不相关的文献,而后进一步阅读剩余文献的摘要和全文,以确定最终是否纳入分析。资料提取主要内容包括:①所纳入研究的基本信息,包括论文题目、作者姓名、发表时间和发表杂志等;②研究对象的基线特征,例如:样本的纳入与排除标准、各组的样本数、患者的年龄、性别和疾病状况等;③抽样和分组的具体方法和过程,所施加干预措施的具体过程及细节、随访时间、病例流失率和流失的原因等;④用于评价偏倚风险的关键要素,如研究设计等;⑤所关注的结局指标,包括安全性指标和有效性指标,以及结果测量数据。对于纳入研究间数据单位不同者,则换算成相同的单位。
1.4 纳入研究的偏倚风险评价
由2名研究者按照Cochrane协作组针对随机对照试验制定的偏倚风险评估标准[6]独立评估纳入的RCT,如遇分歧,则通过2名研究者讨论或第三位研究者介入并共同讨论,最终达成一致。
1.5 统计学方法
Meta分析采用Cochrane协作网提供的RevMan 5.3软件进行。计数资料采用相对危险度(RR);计量资料采用加权均数差(MD)或标准化均数差(SMD)作为效应指标,对于所有分析,均给出其点估计值和95%可信区间(CI)。此外,采用χ2和I2检验评价纳入研究间异质性:若P≥0.1,I2≤50%,则说明研究间同质性较好,选择固定效应模型进行分析;若P<0.1,I2>50%,说明研究间异质性较大,则需要进一步探讨异质性来源。若无临床异质性,则进行亚组分析和敏感性分析,并选用随机效应模型进行分析;若临床异质性过大则放弃合并改为描述性分析。
2 结 果
2.1 文献检索结果
初检出相关文献163篇(包括其他资源补充获得文献2篇),其中中文94篇,英文69篇。由2位研究者初步阅读文题和摘要后,剔除其中明显不符合纳入标准的53篇研究。然后对29篇研究继续查找并阅读全文,再进一步剔除不符合纳入标准、有重复发表和交叉的研究共20篇,最终确定9篇纳入分析[7-15],共533例受试者。文献筛选流程详见图1。
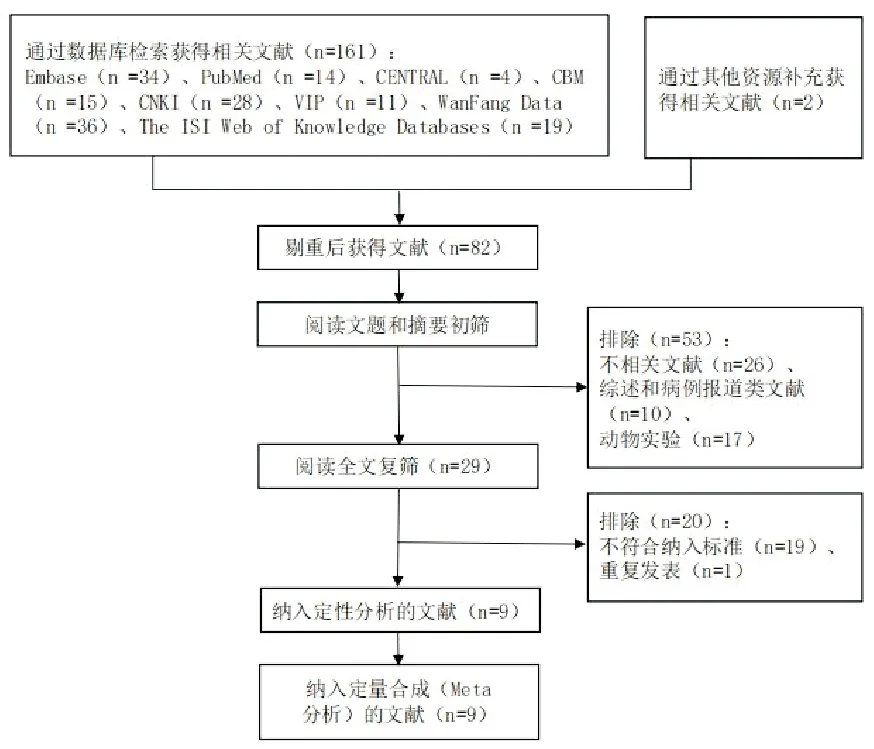
图1 文献筛选流程及结果
2.2 纳入研究的基本特征和质量评价
纳入研究的患儿一般情况及基线特征详见表1,结果显示差异无统计学意义(P>0.05)。
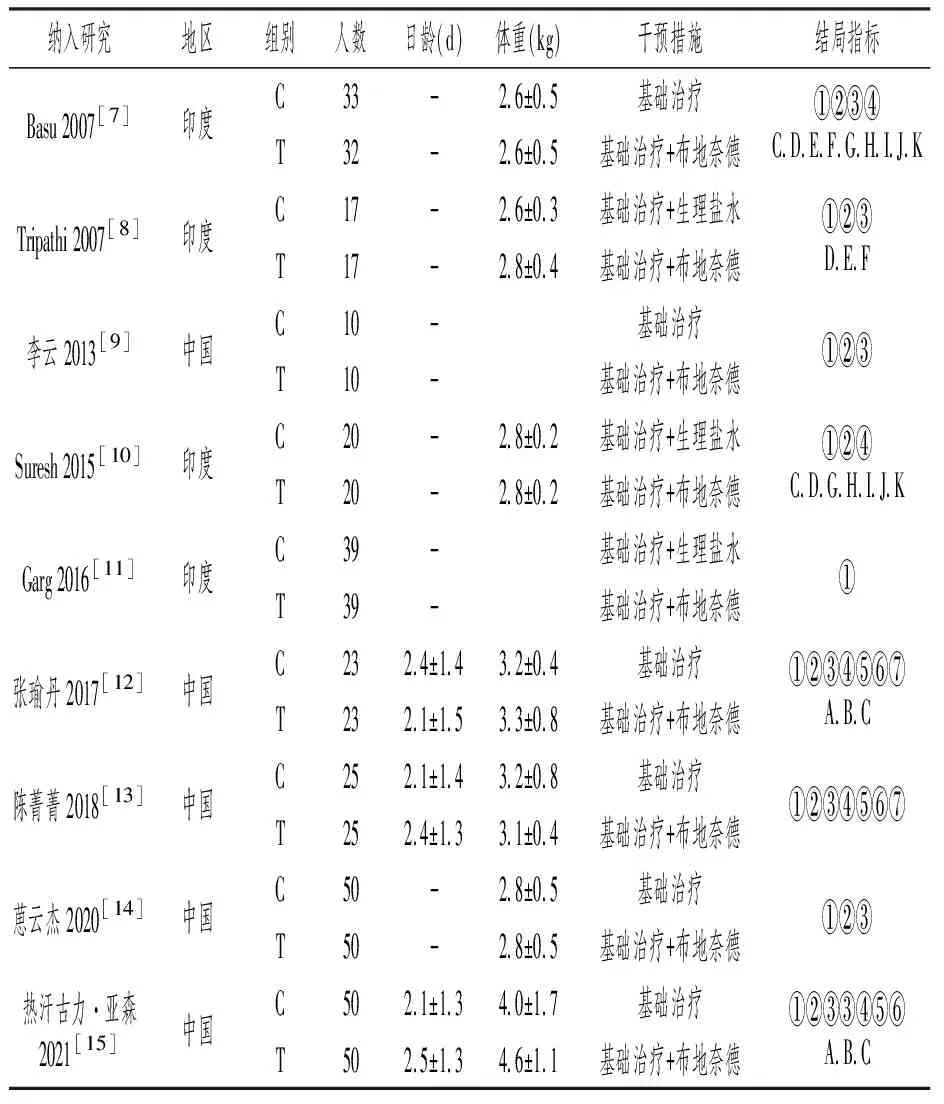
表1 患儿一般情况及基线特征
根据Cochrane协助网推荐的偏倚风险评估方法对所有纳入研究进行偏倚风险评价。结果显示,纳入的9个研究基线具有可比性,但各研究均有不同水平的偏倚(见图2)。9个研究[7-15]均提及“随机”,其中除4个研究[7-8,10-11]描述为计算机随机;1个研究[7]使用按序列编号的密封不透光的信封实施分配隐藏;1个研究[8]明确对患者及研究者实施双盲;其余研究未报道使用盲法以及分配方案隐藏情况。所有研究均对研究结果进行了完整报道,故出现选择性报告结果的情况可能性较小。对于其他偏倚风险来源所有研究均未报道。
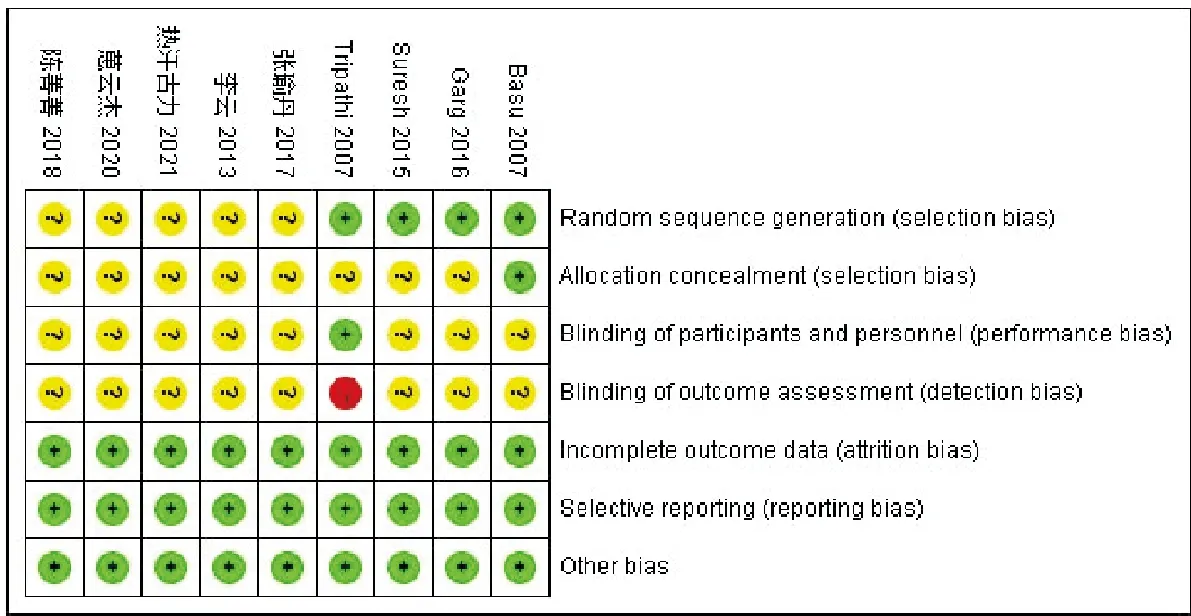
图2 各项研究的偏倚风险情况判断
2.3 Meta分析结果
2.3.1 有效性分析
9个研究[7-15]均报道了布地奈德组与对照组的住院天数。见图3,各研究间存在异质性(P<0.00001,I2=95%),因此,采用随机效应模型合并分析。合并结果显示:布地奈德组患儿的住院时间短于对照组,两组间差异具有统计学意义[-3.51,95%CI(-5.19,-1.83),P<0.00001]。由于研究数量有限,未能进行漏斗图分析。采用敏感性分析,发现依次分别剔除各项研究,合并效应量仍都具有统计学意义且森林图结构均未发生改变。

图3 布地奈德治疗MAS患儿住院时间的Meta分析
8个研究[7-10,12-15]比较了吸氧时间(d),见图4。各研究间存在异质性(P=0.006,I2=64%),采用随机效应模型分析。合并结果显示:布地奈德组患儿的吸氧时间短于对照组,两组间差异有显著统计学差异[-2.28,95%CI(-2.95,-1.61),P<0.00001]。敏感性分析发现依次分别剔除各项研究,合并效应量仍都具有统计学意义且森林图结构均未发生改变。
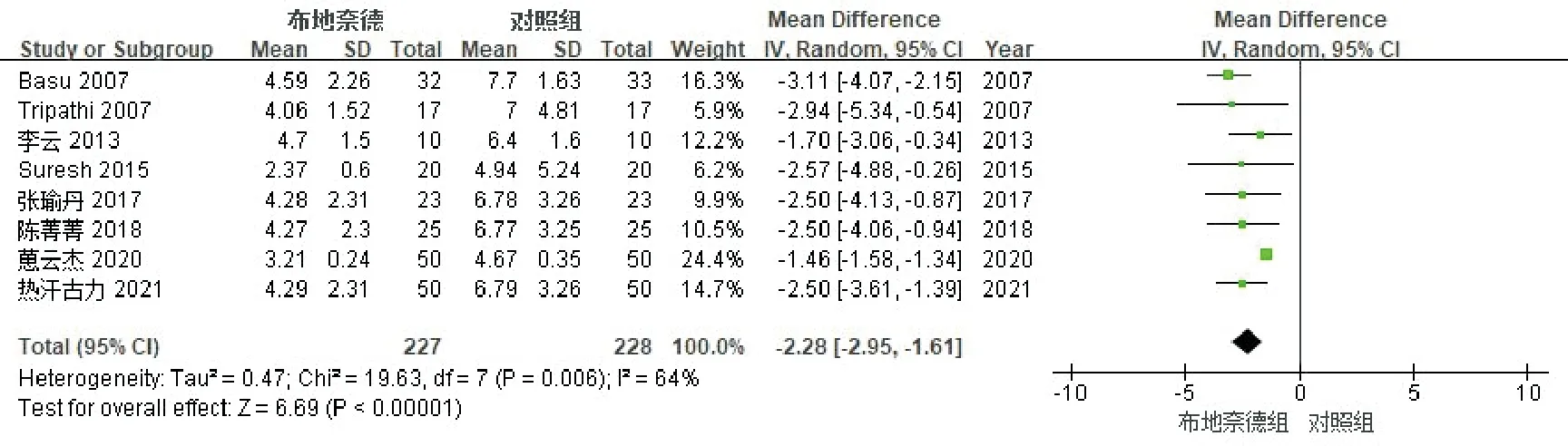
图4 布地奈德治疗MAS患儿吸氧时间的Meta分析
6个研究[7,10,12-15]比较了呼吸窘迫缓解时间(d),见图5。各研究间具有同质性(P=0.61,I2=0%),采用固定效应模型合并分析。结果显示:相比对照组,布地奈德组患儿的呼吸窘迫缓解时间较短,两组间差异具有统计学意义[-2.48,95%CI(-3.04,-1.92),P<0.00001]。因研究数量有限,未能进行漏斗图分析。
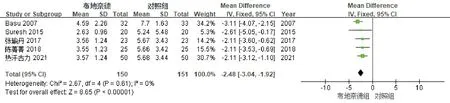
图5 布地奈德治疗MAS患儿呼吸窘迫缓解时间的Meta分析
3个研究[12,13,15]比较了血氧饱和度恢复时间(d),见图6。各研究间同质性好(P=1.00,I2=0%),采用固定效应模型合并分析。结果显示:布地奈德组患儿的血氧饱和度恢复时间短于对照组,两组间差异具有统计学意义[-0.79,95%CI(-0.94,-0.64),P<0.00001]。因研究数量有限,未能进行漏斗图分析。
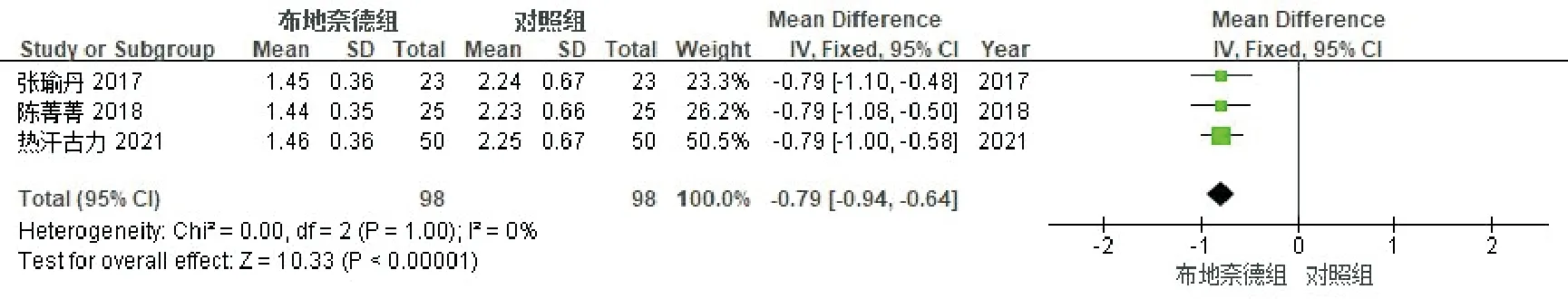
图6 布地奈德治疗MAS患儿血氧饱和度恢复时间的Meta分析
3个研究[12,13,15]比较了湿罗音消失时间(d),见图7。各研究间同质性好(P=1.00,I2=0%),采用固定效应模型分析。结果显示:布地奈德组患儿的湿罗音消失时间短于对照组,两组间差异具有统计学意义[-2.75,95%CI(-3.55,-1.95),P<0.00001]。因研究数量有限,未能进行漏斗图分析。
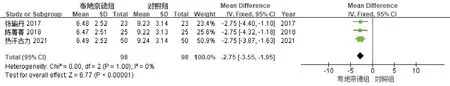
图7 布地奈德治疗MAS患儿湿罗音消失时间的Meta分析
2个研究[12-13]比较了发绀消失时间(d),见图8。各研究间同质性好(P=1.00,I2=0%),采用固定效应模型合并分析。结果显示:布地奈德组患儿的发绀消失时间短于对照组,两组间差异具有统计学意义[-0.87,95%CI(-1.16,-0.58),P<0.00001]。因研究数量有限,未能进行漏斗图分析。
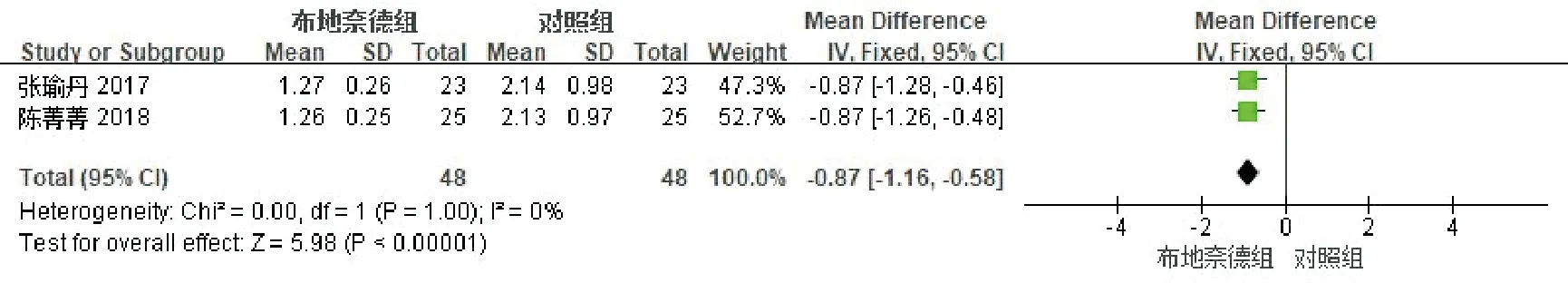
图8 布地奈德治疗MAS患儿发绀消失时间的Meta分析
7个研究[7-9,12-15]比较了X线转归清晰时间(d),见图9。各研究间存在异质性(P<0.00001,I2=99%),采用随机效应模型分析。合并结果显示:布地奈德组患儿的X线转归清晰时间短于对照组,但两组间差异无统计学意义[-3.42,95%CI(-6.91,0.06),P=0.05]。敏感性分析发现剔除Basu等[7]的研究后,研究间异质性变小(P=0.02,I2=61%),且合并效应量发生改变,两组间差异具有统计学意义[-2.25,95%CI(-3.22,-1.28),P<0.00001]。
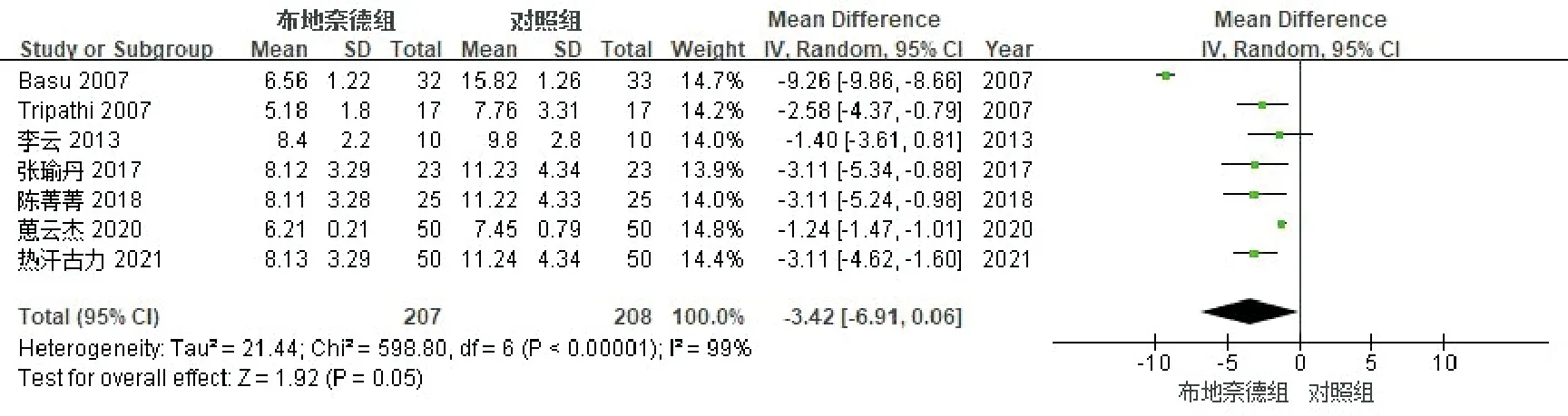
图9 布地奈德治疗MAS患儿X线转归清晰时间的Meta分析
2.3.2 安全性分析
关于并发症及不良反应的发生情况,2个研究[12,15]比较的呼吸窘迫综合征和急性肺损伤的发生率,4个研究[7,10,12,15]比较了气胸的发生率,3个研究[7,8,10]比较了脑膜炎的发生率,2个研究[7,8]比较了真菌感染和鹅口疮的发生率,2个研究[8,10]比较了败血症、癫痫、低血压、低血糖及高胆红素血症的发生率,见表2。研究间均具同质性,均采用固定效应模型分析。结果显示:布地奈德组患儿总并发症及不良反应发生率降低,两组间差异有统计学意义[RR=0.54,95%CI(0.39,0.74),P=0.0002]。亚组分析显示,布地奈德组患儿的呼吸窘迫综合征发生率低于对照组,两组间差异有统计学意义[0.16(0.05,0.51),P=0.002]。
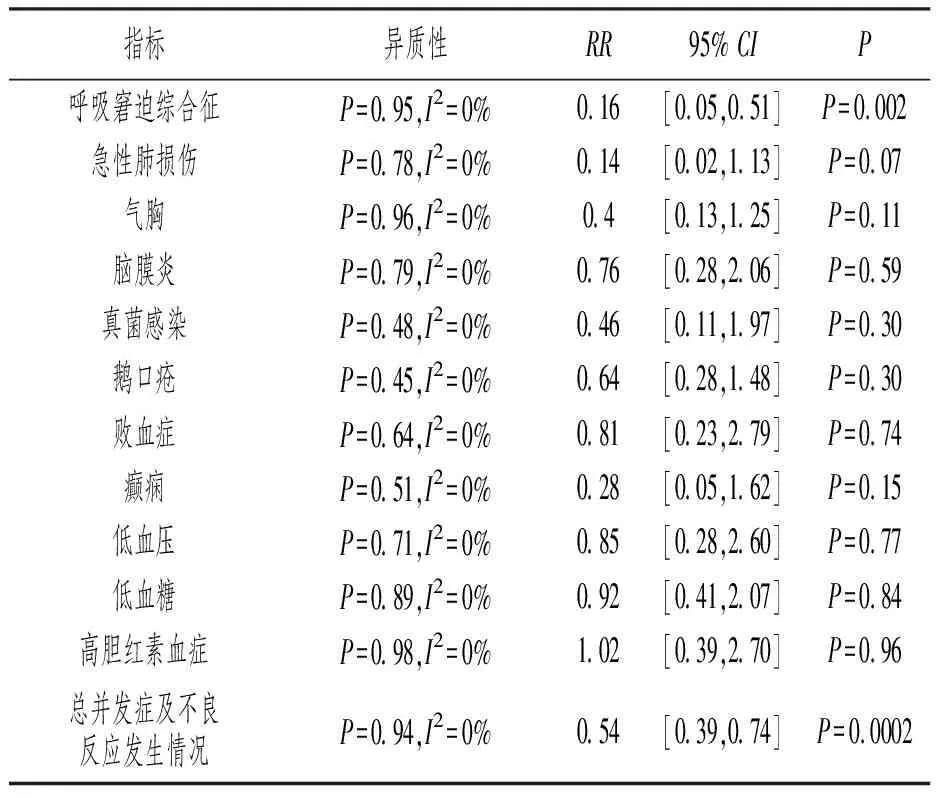
表2 布地奈德治疗MAS患儿并发症及不良反应发生情况的Meta分析
3 讨 论
自1975年Frantz等首次应用糖皮质激素治疗MAS动物模型,已有多项动物实验证明应用糖皮质激素治疗MAS能减轻肺部损伤及呼吸窘迫[16-19]。在动物实验中,布地奈德已被证明能显著改善肺换气,减轻部肺水肿及炎症[20]。布地奈德雾化吸入呼吸道后可拮抗肺泡Ⅱ型细胞胸腺基质淋巴细胞生成素(TSLP)介导的Th2型炎性反应,阻断TSLP与肥大细胞接触,从而抑制炎性细胞因子的合成[21]。本Meta分析共纳入533例MAS患儿,结果表明,针对MAS患儿采用布地奈德雾化吸入的疗法可以起到显著缩短患儿的住院时间、吸氧时间、呼吸窘迫缓解时间,改善患者血氧饱和度、湿罗音、发绀的效果,与对照组相比差异具有统计学意义。此外,结果显示布地奈德雾化吸入治疗也有效缩短了患儿的X线转归清晰时间。分析原因:布地奈德雾化吸入治疗改善肺部通气功能、缓解临床症状、缩短临床病程,可能与布地奈德减轻肺部炎症反应密切相关。
既往相关研究表明[22],糖皮质激素治疗MAS不会显著增加患儿败血症、脑膜炎、鹅口疮和浅表真菌感染的发生率。本研究显示,与对照组相比,布地奈德雾化吸入治疗能降低MAS患儿并发症及不良反应的总体发生率。亚组分析显示,布地奈德雾化吸入治疗能降低呼吸窘迫综合征的发生率,且不会增加急性肺损伤、气胸、脑膜炎、真菌感染、鹅口疮、败血症、癫痫、低血压、低血糖及高胆红素血症等的发生率。
本研究的局限性:①所有纳入的研究是在亚洲人群中进行的,9项研究均是在印度或中国进行的(分析原因:可能是由于产科处理方法的变化,MAS在发达国家发病率逐渐降低,无法进行大样本量的RCT实验),可能影响研究结果的外推性;②两篇文献[8,10]未提供研究对象的基本特征,如出生体重、胎龄等,因此无法评价研究对象的基线水平是否存在显著性差异;③仅一篇文献[8]明确患者为轻、中度MAS患儿,其余纳入文献均未对研究对象的疾病严重程度进行限定,可能存在一定的临床异质性;④X线转归清晰时间是使用X光机且为医师人为进行判断的,可能会受到使用机械的不同、人主观判断的严谨性及精确性等差异的影响,这也可能造成研究的偏倚;⑤缺乏应用布地奈德的长期结果观察,如神经发育结果或远期不良反应。此外,由于受到研究样本量以及研究设计的限制,仍需要更多涉及不同人群的大样本、高质量的研究,以此来进一步证实研究结果的可靠性。
综上所述,布地奈德雾化吸入治疗MAS可改善MAS患儿症状、体征,改善血气分析指标,加快病情康复,缩短病程,能降低呼吸窘迫综合征的发生风险,且不会增加脑膜炎、败血症、真菌感染等不良反应的发生情况。鉴于本研究的局限性,上述结论尚需更多高质量、大样本的RCT进一步论证。

