非药物镇痛在自然分娩试产初产妇产程管理中的最佳证据总结及应用
朱怡 许子怡 姜明丽 史苗
徐州市第一人民医院产房 221000
分娩疼痛是广泛发生于试产产妇临产前至产程结束全过程的疼痛,部分产妇分娩后疼痛阈值可能发生永久性改变〔1〕。初产妇对分娩恐惧情绪较为严重,剧烈的分娩疼痛可能加剧其紧张、焦虑等不良心态,继而形成恶性循环影响分娩体验。镇痛处理是产程管理中改善产妇分娩体验的关键步骤,主要包括药物、非药物镇痛两类〔2-3〕。其中,非药物镇痛形式更为多样,常见方法包括体位变换、呼吸减痛法、水中待产等〔4〕。虽然药物镇痛效果更为明确,但其应用限制较多且可能存在一定并发症风险〔5〕。因此越来越多医疗机构倾向于选择非药物镇痛方式。目前,国内关于非药物镇痛技术的临床应用随地区不同存在一定差异,且缺乏循证依据支撑。基于此,本研究通过文献检索总结证据,旨在为自然分娩试产初产妇产程管理提供更为科学、可操作性强的非药物镇痛实践指导。
1 资料与方法
1.1 研究方法
1.1.1建立循证研究小组 由产科护士长(循证知识培训与考核)发起成立最佳证据研究小组,组内还包括1名产科护师(监督项目实施进展)、1名循证护理学组组长(项目指导)、2名产科专科护士(证据总结、收集数据、质量控制及反馈、实施干预)及1名研究生(检索文献、提取证据与评价)。
1.1.2证据总结 ①文献检索,选取“自然分娩”“试产”“初产妇”“产程管理”“非药物镇痛”中文检索词通过中国知网、维普、万方中文科技期刊数据库检索;并以“Natural childbirth”“labor trial”“primiparous woman”“labor management”“non-drug analgesia”为关键词检索Up To Date、BMJ(Best Practice)数据库、英国国家卫生与临床优化研究所(NICE)、加拿大安大略省注册护士协会网站(RNAO)、Cochrane Library、苏格兰院际间指南网(SIGN)、PubMed及Embase,检索时限为2010~2020年共计10年。②质量评价,检索文献55篇,筛选去除重复、护理措施不完整、过于陈旧的文献后,本研究初步纳入文献20篇,应用Johns Hopkins循证实践项目管理工具中的科研、非科研评价表开展质量评价后,最终评定A级文献11篇,B级5篇,将4篇C级文献排除后,共计纳入文献16篇,包括1篇证据总结、1篇系统评价、1篇实验性研究、1篇文献综述、2篇指南、2篇类实验性研究、2篇非实验性研究、2篇质量改进及4篇普通文献综述。③总结最佳证据,采用2014版“JBI证据预分级及证据推荐级别系统”〔6〕对纳入文献中证据分级处理,以证据指标的适宜度、可行性、有效性及临床意义通过专家会议法选择其推荐级别A级(强推荐)或B级(弱推荐)。本研究将证据提取并整合后,结合该科实际情况制定22条最佳证据推荐条目,见表1。

表1 非药物镇痛在自然分娩试产初产妇产程管理中的最佳证据总结
1.1.3审查指标 (1)基线审查,基于表1所确定的最佳证据推荐条目并将其作为制定审查指标,收集2021年1~6月于本院分娩的50例产妇资料(对照组)。纳入标准:①均为初次分娩产妇;②均为单胎妊娠且经阴道自然分娩。③均行疼痛评分及分娩满意度调查。排除标准:①临床资料缺失产妇;②产程中使用镇痛药物者。护理人员通过查询护理记录单、问卷等形式了解产妇分娩各时段疼痛情况、分娩满意度得分及产程时间,记录备用于管理后进行比较。(2)临床审查,根据最佳证据总结以下8条临床审查条目:①量性评估疼痛工具的使用。②低危产妇产时的胎心监护。③产妇适当下床活动指导。④体位变化协助(无法下床产妇)。⑤分娩球等辅助活动设备使用指导。⑥家属按摩手法指导及支持。⑦呼吸训练指导。⑧冷热敷支持及皮肤损伤预防。
1.2 证据应用及观察指标
(1)管理方法,采取与基线审查时同样的指标与方式,另选取2021年7月至2022年1月于本院分娩的50例产妇(管理组),样本量选取以对照组为参考,选取相同量的样本。根据上述总结最佳证据实施产程管理,即根据产妇临床情况给予疼痛评估、环境支持、陪伴分娩、呼吸放松训练、冷热敷、抚触按摩、体位及活动干预等,相应措施见表1。(2)观察指标:①按照1.1.3中临床审查条目统计管理前后助产士执行情况,全部产妇均可接受其中一种或多种方式进行镇痛。执行情况达到审查标准的记“是”,未达到标准的记“否”。“是”占比即为执行率。②采用NRS疼痛评分(NRS)评估产妇临产时、宫口开2 cm、宫口开全时疼痛情况,该方法评分范围为0~10分,分数越高提示疼痛越剧烈〔7〕。③采用本院自制分娩满意度问卷评估产妇分娩满意度,该量表包括情感支持、服务态度、分娩疼痛、其他4个维度,累积4个维度总评分为分娩满意度得分,满分100分,分数越高提示产妇分娩满意度越好。④分别记录第一、第二、第三产程时间与护理前产妇资料进行比较。
1.3 统计学分析
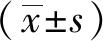
2 结果
2.1 两组产妇一般资料比较
对照组、管理组两组产妇年龄、孕周等一般资料比较差异无统计学意义(P>0.05),见表2。
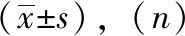
表2 产妇及新生儿一般资料比较
2.2 两组产妇疼痛情况及分娩满意度比较
管理组产妇各时段疼痛评分显著更低,且分娩满意度显著提高,差异有统计学意义(P<0.05),见表3。
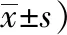
表3 两组产妇疼痛情况及分娩满意度比较(分,
2.3 两组产妇产程时间比较
管理组实施产程管理后产妇第二产程时间明显短于对照组,差异有统计学意义(P<0.05),见表4。
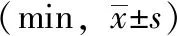
表4 两组产妇产程时间比较
2.4 管理前后审查指标执行情况比较
管理前后审查条目中①、④执行率均>95.00%故无明显提升;条目②、⑩执行率均由实践前0%提升至85.46%~100.00%;其余条目由13.85%~76.57%提升至86.21%~100.00%。
3 讨论
循证实践过程中,证据质量是其重要但并不唯一要素,证据的选择及应用应以本地区人群特征为基础,综合考虑院内医疗设备资源水平及价值观,结合医护人员自身临床经验及患者个人意愿,最终尽量做出多方满意的选择,严格遵循“本土化”特点〔8-9〕。本研究提取非药物镇痛在自然分娩试产初产妇产程管理中证据并汇总后,以证据指标的适宜度、可行性、有效性及临床意义通过专家会议法对其进行再次过滤,从而集合而成最佳证据推荐意见,小组成员充分分析应用场所现状后明确障碍因素,制定针对性行动策略以保证循证干预的可接受性及针对性〔10-12〕。本研究最终得出22条最佳证据,其中20条为强推荐,并将其应用于产妇的产程管理中。
本研究实践前临床审查指标调查现状可见,本院产科护理人员对初产妇产程管理中非药物镇痛指导重视程度不足,且并未形成规范化流程及制度,其对低危产妇产时的胎心监护、冷热敷中皮肤损伤预防知识知晓率欠佳,院内设备虽齐全但执行率低。循证研究小组以基线调查结果为依据研究一系列措施,建立规范化流程及质量标准,有效提高了产科护理实践者对最佳证据的认同感〔13-14〕。实施循证实践后,护理人员可充分利用各种医疗资源及设备将全部条目执行率均提高至85.00%以上,有效提高分娩效率及服务质量,提示基于最佳证据的循证护理可对产科护理人员工作行为起到规范与指导作用。
本研究结果显示,无论是在临产前还是宫开后,管理组产妇疼痛评分均较对照组产妇显著降低,可能与非药物分娩镇痛有效帮助产妇转移注意力有关,其中家庭支持和陪伴帮助产妇减轻恐惧。经电刺激、抚触按摩等方式均可有效对产道、子宫中枢神经系统疼痛传导通路进行阻断,并促进释放阿片类递质,继而达到生理上减轻疼痛的作用〔15〕。同时,非药物性镇痛充分尊重产妇及其家属意愿,鼓励产妇参与决策自身镇痛方式,提高镇痛效果的同时促进其分娩满意度的提升,本研究管理组产妇分娩满意度评分显著高于对照组,与戚芳等〔16〕、刘广谱等〔17〕研究结果类似,提示基于最佳证据对产妇进行非药物性镇痛可改善产妇分娩自控感及情感体验。此外,产程管理后管理组产妇第二产程时间短于对照组,结合NRS评分结果,可以认为产妇疼痛减轻后能够更主动屏气向下用力,继而提早第二产程自主用力时间,最终达到缩短产程的目的〔18〕。
综上所述,检索国内外关于产妇应用非药物镇痛进行产程管理的相关文献后,汇总证据并结合研究小组自身工作经验提取22条最佳证据。通过基线调查分析制定解决策略,以促进最佳证据通过循证护理实现临床转化,最终有效缓解产妇分娩疼痛,并提高分娩满意度及分娩效率。
利益冲突所有作者均声明不存在利益冲突

