基于FAERS数据库洛拉替尼不良事件信号挖掘与严重不良事件影响因素分析
刘中秋,范晓慧,张艳华,张关敏
(1.北京大学肿瘤医院暨北京市肿瘤防治研究所药剂科,恶性肿瘤发病机制及转化研究教育部重点实验室,北京 100142;2.东南大学附属中大医院江北院区药学部,南京 210000;3.山东省日照市人民医院药学部,日照 276823)
非小细胞肺癌(non-small cell lung cancer,NSCLC)患者约5%存在间变性淋巴瘤激酶(anaplastic lymphoma kinase,ALK)基因融合,多为EML4-ALK融合[1-2]。EML4-AKL融合基因的表达导致下游信号通路的激活,从而影响肿瘤的发生发展及其他器官转移,如中枢神经系统转移[3]。洛拉替尼(lorlatinib)是第3代口服小分子ALK/ROS1酪氨酸激酶抑制剂(tyrosine kinase inhibitors,TKI),具有高效性和脑渗透性。其于2018年11月2日获得美国食品药品管理局(Food and Drug Administration,FDA)批准用于ALK阳性晚期NSCLC的二线或三线治疗[4],并于2022年4月29日获得我国国家药品监督管理局批准,用于复发或对ALK抑制剂难治的ALK阳性晚期NSCLC。根据洛拉替尼临床试验数据与说明书,该药常见不良反应为水肿(57%)、周围神经病变(47%)、认知障碍(27%)等[5]。由于临床研究有严格的纳入排除标准和随访周期,无法反映真实世界洛拉替尼的安全性。随着洛拉替尼在临床应用,临床实践中可能发生说明书以外的不良反应/事件[6-7]。目前已上市的3代ALK抑制剂不良反应各异,如第1代ALK抑制剂克唑替尼最常见不良反应为视力障碍(71%),第2代ALK抑制剂塞瑞替尼以胃肠道系统不良反应为主,阿来替尼贫血的发生率最高(62%)。因此,洛拉替尼药品不良事件(adverse drug events,AEs)的真实临床实践数据用于安全性评价,可提高相关人员对AEs密切注意,并加以监测和管理,以促进临床安全用药。
美国食品药品管理局不良事件报告系统(FDA Adverse Event Reporting System,FAERS)收集发生在美国境内外的AEs信息,是世界上最大的自愿报告系统,可在一定程度上反映真实世界药物AEs的发生情况。真实临床实践数据已被用于药物安全性评价,成为药物警戒分析的主要工具。基于此,本文通过检索FAERS数据库,对洛拉替尼真实世界应用AEs进行数据挖掘并探索其发生严重AEs的危险因素,提高临床人员对洛拉替尼AEs的敏感性,降低患者用药风险。
1 资料与方法
1.1数据收集与处理 检索FAERS数据库自洛拉替尼上市至2022年3月31日AEs报告信息,以洛拉替尼药品通用名或商品名进行检索,具体检索词为“Lorlatinib” “Lorbrena”。AEs分类和描述参照《国际医学用语词典》(MedDRA Version 24.1)系统器官类别(system organ class,SOC)和首选术语(preferred term,PT)[7]。从AEs报告中删除洛拉替尼适应证相关的PT以减少“适应证偏倚”的影响。将药物相关AEs报告根据首选可疑药物分为洛拉替尼组和其他药物组,并各自分为洛拉替尼相关AEs组与其他药物相关AEs组,分别提取患者年龄、性别、报告人职业、报告国家、用药目的、合并用药等数据。根据合并用药,判断合并用药类型,将患者分组;将上报为“off label use”界定为超说明书用药;根据美国FDA对AEs结局的界定,出现死亡、危及生命、住院或住院时间延长和其他严重事件等之一者为严重AEs,将洛拉替尼AEs报告不良事件结局分为严重AEs组与非严重AEs组。使用SPSS 25.0版统计学软件数据处理和统计分析。
1.2信号监测方法 采用比例失衡法中报告比值比(reporting odds ratio,ROR)和比例报告比(proportional reporting ratio,PRR)检测洛拉替尼AEs信号,需满足:①ROR法:不良事件报告数≥3,且ROR的95%置信区间(confidence interval,CI)下限>1;②PRR法,不良反应事件报告数≥3,PRR≥2,且χ2≥4。ROR和PRR数值越大表示信号越强,即药物与不良事件之间相关性就越强。按照AEs发生频次和信号强度进行排序,列出排名前10位的AEs。
2 结果
2.1AEs报告情况及患者临床特征 共收集到药物相关AEs 6 227 182例,洛拉替尼相关AEs 1 986例,涉及103个风险信号,主要由医师上报928例(46.73%),患者的中位年龄为64(53,72)岁,男性672例(33.84%),女性865例(43.55%),未标明性别449例(22.61%)。在结局事件中,非严重AEs 442例(22.25%),严重AEs 1 544例(77.74%),报告国家以美国为主766例(38.57%),详见表1。
2.2洛拉替尼AEs信号监测结果 按照发生频次降序排列,洛拉替尼发生频次前10位的AEs依次为水肿、肺炎、呼吸困难、高胆固醇血症、认知障碍、外周水肿、体质量增加、疲乏、幻觉、高三酰甘油血症。按照ROR强度降序排列,共检测到洛拉替尼相关AEs信号103个,ROR信号强度排名前10位的AEs依次为游走性血栓性浅静脉炎、乳糜胸、放射性坏死、高胆固醇血症、高三酰甘油血症、血脂异常、食管静脉曲张、迫害妄想、血脂增加、言语缓慢,其中有6个新的信号,见表2、3。
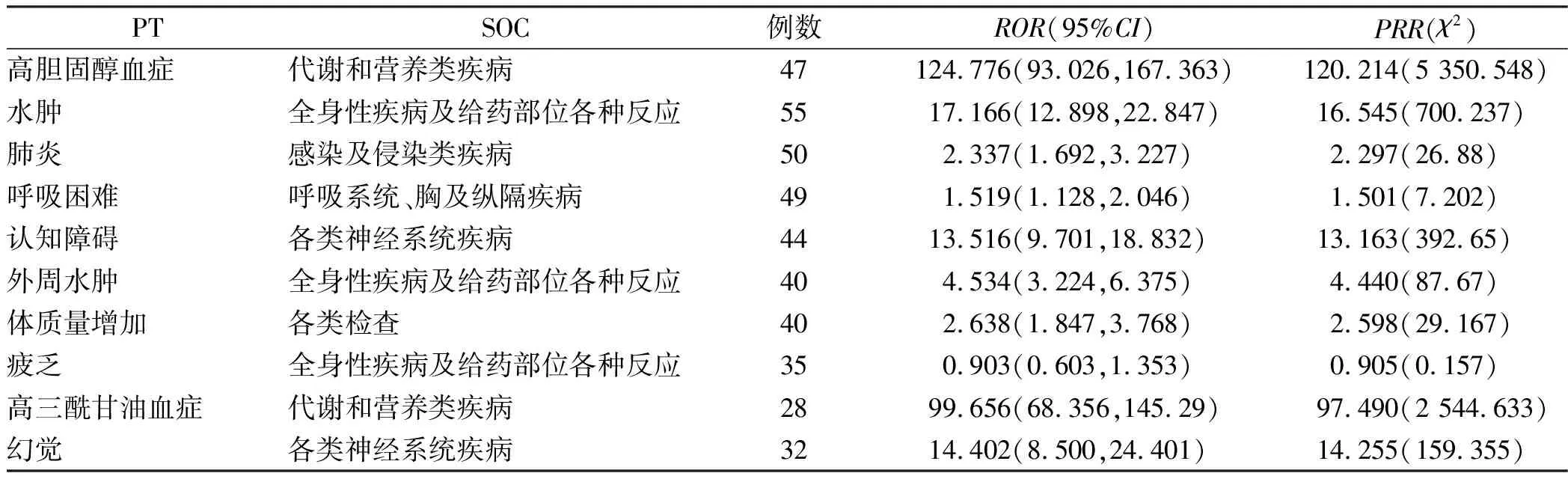
表2 洛拉替尼发生频次排名前10位的AEs
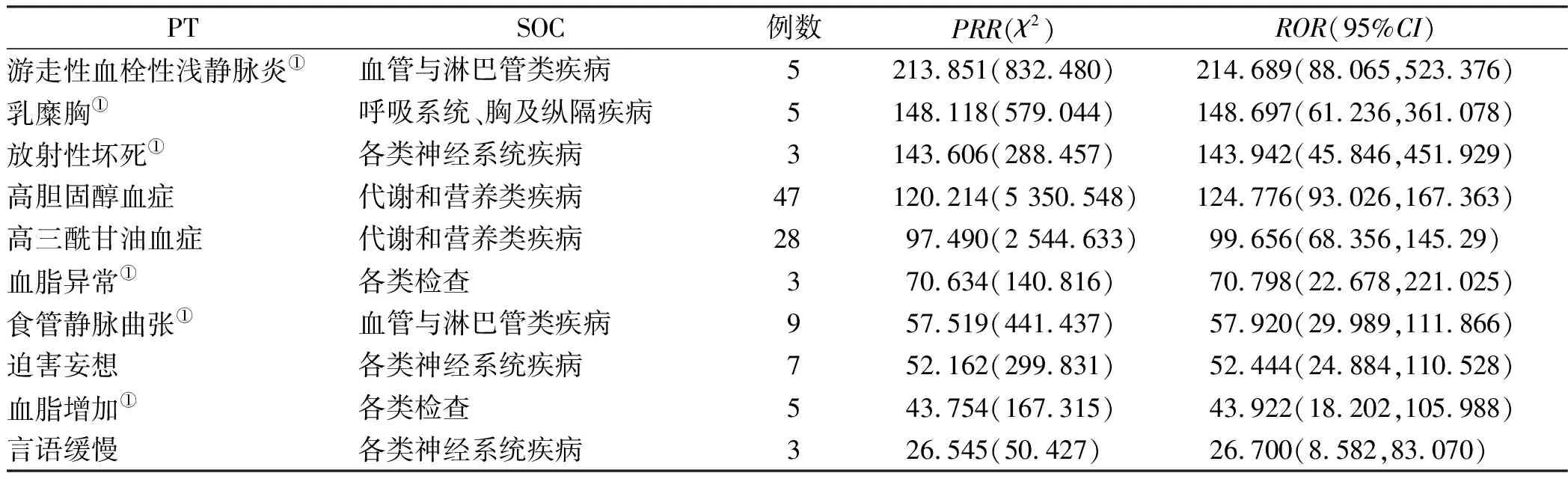
表3 洛拉替尼信号强度排名前10位的AEs
2.3洛拉替尼发生严重AEs的影响因素 洛拉替尼非严重AEs组(325例)与严重AEs组(585例)患者年龄、性别、超说明书用药和合并用药情况比较结果见表4。其中,体质量(Z=-2.358,P=0.018)和合并用药(χ2=39.159,P<0.001)组间比较差异有统计学意义。修正泊松回归模型显示,联用CYP3A酶系相互作用药物发生严重不良事件的风险为发生非严重事件的1.148倍[RR=1.148,95%CI=(1.009,1.305)]。
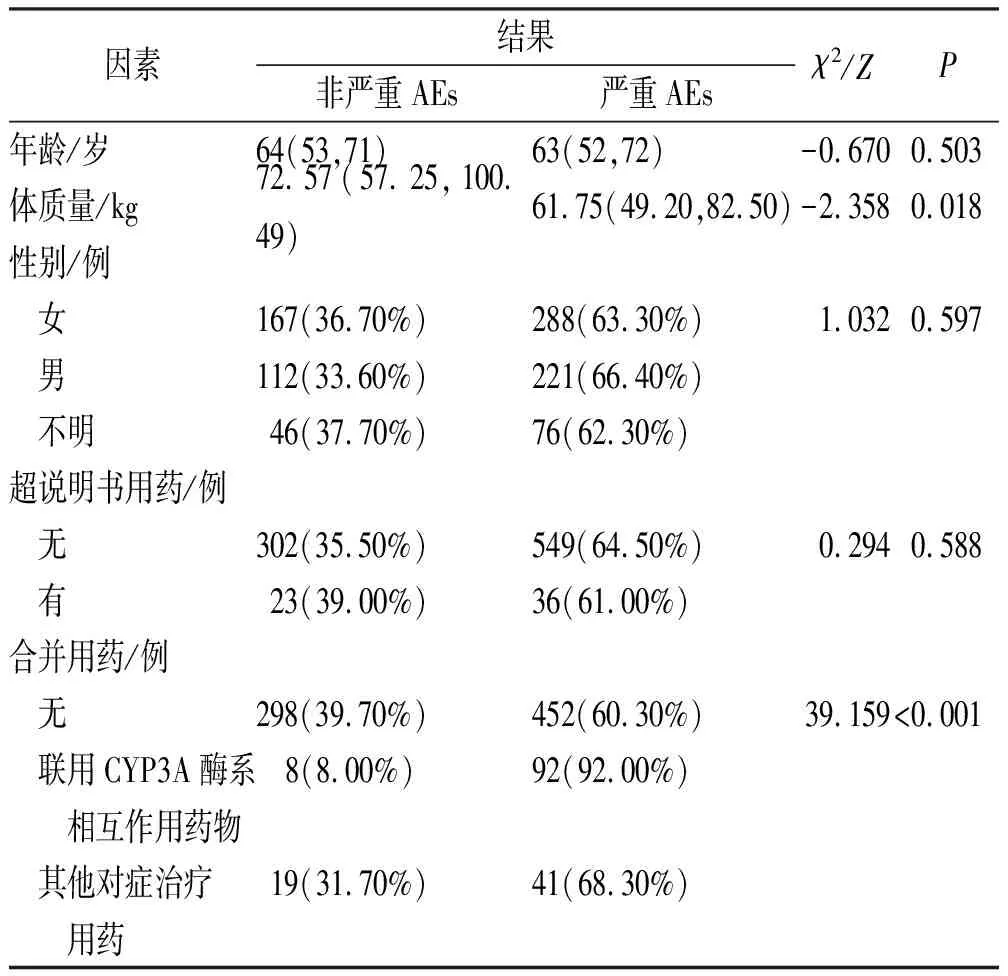
表4 洛拉替尼致严重AEs影响因素的单因素分析

表5 洛拉替尼发生严重AEs危险因素的修正泊松回归分析
3 讨论
3.1洛拉替尼风险信号分析 本研究通过数据挖掘出洛拉替尼上市后报道的新的AEs信号为103个,为药物临床应用持续监测和深入调查潜在风险提供了重要的启示。对洛拉替尼报告频次排名前10位的AEs进行分析发现,大多已被药品说明书记载,说明药物在临床应用中的常见AEs发生情况与药品说明书较为一致。
信号强度方面,前10位信号提示有6种新的可疑高风险信号:游走性血栓性浅静脉炎、乳糜胸、放射性坏死、血脂异常、食管静脉曲张、血脂增加,其中在PubMed检索发现既往报道部分AEs[8]。
游走性血栓性浅静脉炎发病机制尚不清楚,有研究表明[9],药物对血管内皮细胞的损伤诱导高凝状态、抑制纤溶活性等均可导致游走性血栓性浅静脉炎的发生。在游走性血栓浅静脉炎的管理中,可通过适当运动降低三酰甘油水平进行预防。治疗上,下肢部位可着弹力袜和裹绷带,必要时应用肝素和纤维蛋白溶酶等抗凝治疗。有报道肝素停药后血栓形成明显甚至爆发性地加速。对于有深静脉血栓史的患者,药师应进行用药教育,提高依从性,对于抗凝治疗中的患者,应进行系统抗凝管理[10]。
乳糜胸系不同原因导致胸导管破裂或阻塞,使乳糜液溢入胸腔所致。乳糜液的消耗会引起机体的严重脱水、电解质紊乱、营养障碍以及大量免疫球蛋白和淋巴细胞的丢失。《乳糜胸:当前治疗方案概述》[11]中对于乳糜胸保守治疗包括胸腔穿刺引流,通过仅含中链三酰甘油的低脂饮食或完全肠外营养以减少淋巴液流量,使用生长抑素或其类似物如奥曲肽来抑制胃、胰腺和肠道内分泌系统肽的分泌增加,有助于肠道排空,从而减少乳糜的产生。在使用洛拉替尼治疗的患者用药前若存在发生乳糜液的病理性积贮的高危因素如血栓等,药师及营养师应全程提供饮食管理。若发生乳糜胸则通过合理的高营养支持避免营养不良或发生代谢并发症。
食管静脉曲张系由食管或与食管相连的静脉回流受阻引起,其存在与肝脏疾病的严重程度相关,最常见为由门静脉高压造成。目前洛拉替尼致食管静脉曲张机制不明,但有研究[12]显示多种药物可导致肝内小静脉部分或完全闭塞的窦状隙内皮细胞损伤可引起门静脉高压。还有证据[13]表明药物在肿瘤本身中诱导的变化通过激活促炎途径参与诱导窦状隙改变。在高风险患者中预防性用药并未被推荐,有随机试验[14]提出预防使用熊去氧胆酸,结果显示发生率降低但死亡率未降低。医师及药师在对于应用洛拉替尼的患者密切关注肝功能检查结果如血清胆红素、转氨酶水平及肝静脉压力梯度等,出现结果异常及时干预。《世界胃肠病学组织全球指南:食管静脉曲张临床实践管理》[15]中食管静脉曲张和出血的管理中药物治疗包括内脏血管收缩药、非选择性β受体阻断药,血管扩张药、血管收缩药和血管扩张药联合。
由于洛拉替尼可高度透过中枢神经系统生理屏障,强有效地抑制ALK活性,抑制中枢神经系统转移肿瘤生长,进一步引发肿瘤坏死。ZHU等[16]报道了2例在洛拉替尼治疗期间需要神经外科切除的放射性坏死,其中1例减量至50 mg,qd,另1例接受手术后并未恢复治疗,并达到部分缓解,建议即使在未经治疗的广泛或有症状的中枢神经系统转移患者中,也应在放疗前预先使用能透过中枢神经系统生理屏障的ALK-TKI。
血脂异常是人体内脂蛋白的代谢紊乱,主要包括总胆固醇和低密度脂蛋白、三酰甘油升高和 (或)高密度脂蛋白胆固醇降低等。血脂增加是血浆脂类含量上升,主要是三酰甘油和胆固醇的含量上升。《恶性肿瘤患者血脂管理中国专家共识》[17]已经将洛拉替尼列入高危风险管理抗肿瘤药物,使用时应特别警惕。肿瘤患者血脂异常的非药物干预主要为生活方式干预。如果生活方式调节仍未能使血脂达标的患者,则需要启动调脂药物治疗。对于大多数继发于治疗的高脂血症患者,无需改变洛拉替尼剂量。对于出现4级高脂血症的患者,可考虑暂时停用洛拉替尼治疗,直到三酰甘油水平降至≤11.4 mmol·L-1。若再次发生4级高脂血症,可考虑减小洛拉替尼的剂量[18]。建议在基线时和开始治疗后定期密切监测脂质参数,能够在洛拉替尼治疗后及时开始降脂治疗,以及每月调整1次降脂治疗,直到达到目标。需要注意的是他汀类降脂药物作为CYP450的底物,常可与其他药物发生相互作用,从而可显著增加药物的肝损伤等不良反应风险。建议临床医师在患者起始用药进行血脂基线检查,药师联合营养师对患者进行生活方式干预及用药教育。
3.2严重不良反应影响因素分析 联用CYP3A酶系相互作用的药物是发生严重事件的危险因素,100份信息报告中联用CYP3A酶系相互作用药物均为CYP3A酶抑制剂及其底物,包括降脂药物、抗精神病药物、镇痛药物等。FDA已给出黑框警告:同时使用强CYP3A酶诱导剂的严重肝毒性风险[19]。在B7461001研究的I期试验中表明洛拉替尼主要由细胞色素CYP3A和UGT1A4代谢,小部分由CYP2C8、CYP2C19、CYP3A5和UGT1A3代谢。洛拉替尼既是CYP3A中度诱导剂,也是CYP3A的底物,并存在严重的肝毒性,因此,应避免同时使用洛拉替尼联合CYP3A诱导剂、强CYP3A抑制剂和治疗指数较窄的CYP3A底物。除了肝脏CYP酶外,肠道CYP酶也参与药物代谢,抑制或诱导肠道CYP酶可能改变药物的吸收。例如,葡萄柚是一种肠道CYP抑制剂,可以提高ALK-TKI的生物利用度。因此,ALK-TKI治疗期间应避免使用葡萄柚汁或葡萄柚[20]。
体质量每下降一个单位发生严重AEs为非严重AEs的1.003倍,体质量下降为危险因素。在既往研究中患者营养状态对于生存率有较大影响,体质量减轻是各种肿瘤患者生存率较差的强独立预测因子,跨学科支持性治疗的早期整合是一种有效的干预措施[21-23]。营养和心理干预对转移性早期胃癌患者具有生存获益[24]。由于缺乏患者详细信息,无法得到患者具体营养状态,营养不良和体质量过低均应提高关注,加强对患者营养代谢管理。
修正泊松回归分析结果显示,合并其他对症治疗用药为保护因素,故在合理用药的前提下,对患者的其他合并症状进行适宜的对症药物治疗,可在一定程度上减少严重AEs的发生。
4 结束语
FAERS数据库是对于新的、罕见的不良事件的挖掘具有重大价值的真实世界数据。由于FAERS数据库的一些限制,如报告来源的专业性限制导致报道偏倚,适应证没有划分亚型,数据来源于已报道的不良事件而无法计算真正的AEs发生率,缺乏详细的患者信息和药物暴露与不良事件发生,可能会影响不良事件因果关系的评估。建议临床医师及药师做好洛拉替尼用药患者的安全管理,进行多学科协作,促进患者用药安全。

