加速性交界性逸搏心律伴同源性心室分离1 例
曾莲 杨红丽 谢康
患者男,60 岁,因“咳嗽、咳痰、气促7 d”于2023年6 月6 日入院。 既往有高血压病史20 余年,一直服用“厄贝沙坦氢氯噻嗪片”治疗,自诉血压控制尚可,有“脑出血”病史10 余年。 入院查体:生命体征平稳,神清,精神欠佳,言语不能,两肺呼吸音粗,可闻及少量湿啰音,心界无扩大,心音低钝,心律齐,无杂音,双下肢轻度凹陷性水肿,四肢肌张力增高,肌力检查不配合。 心脏彩超示:升主动脉增宽,左心室壁增厚,左心室收缩功能正常,射血分数58%。 心肌酶谱及电解质检查未见异常,肺泡灌洗液呼吸道病原体靶向检测198 项提示甲型流感病毒H1N1。 入院诊断:①社区获得性肺炎;②甲型H1N1 流感;③高血压病2 级(极高危),心功能Ⅱ级;④肾功能不全。 患者入院时心电图未见异常。 入院后2023 年6 月14 日14:30 出现上消化道大出血,失血性休克,心跳呼吸骤停。 对患者予以心肺复苏并进行心电监护(图1)。
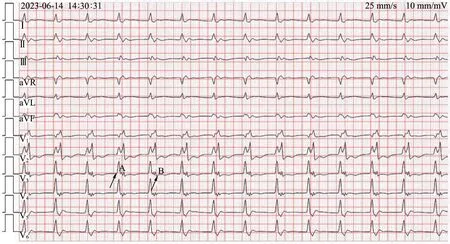
图1 抢救时心电图
心电图(图1)示:QRS 波群极度增宽( >180 ms),达240 ms;QRS 波群前后均未见相关P 波,形态呈碎裂状,律齐,频率约78 次/min;QRS 波群前段(标注为A 波段)在V1导联上呈Qr 型,Ⅰ、V5、V6导联呈R 型,表现为类左束支阻滞图形,其后段(标注为B波段)在V1导联上呈R 型,V3、V4导联上呈“w”型,V5、V6导联呈qr 或qs 型,表现为类右束支阻滞图形;在V3—V5导联上,A、B 波段之间可见短暂的等电位线。 心电图诊断:加速性交界性逸搏心律,同源性心室分离。
当日15:11(此前已抢救约40 min)心电图(图2)示:QRS 波群增宽(约160 ms),较图1 变窄,心率亦降至65 次/min;A 波与图1 中的A 波一致,B 波终末部波形较图1 中的B 波缺失;胸前导联ST段呈弓背样抬高。 心电图诊断:加速性交界性逸搏心律,同源性心室分离(部分心肌散失心电除极),应激性心肌损伤。 患者于当天抢救无效死亡,死亡原因:急性上消化道大出血导致心跳呼吸骤停。
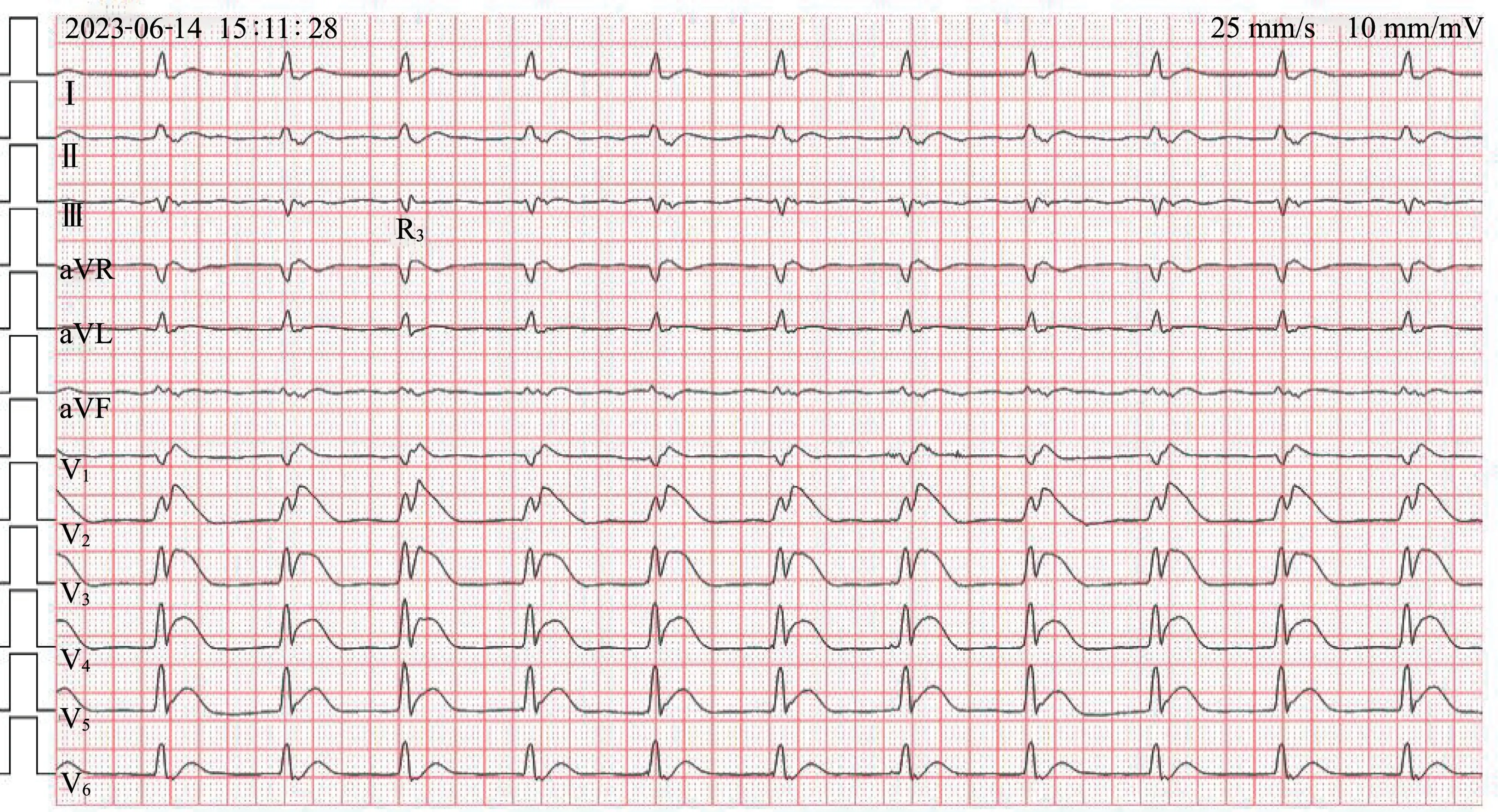
图2 抢救约40 min 后心电图
讨论心室分离是完全性心室内阻滞的特殊类型,是指心室肌由两个独立的、互不干扰的起搏点所激动。 同源性心室分离是一种少见的心律失常,是指室上性激动沿左、右束支下传,分别除极左、右心室肌而产生两个互不相关的QRS 波群。 它的心电图表现如下:QRS 波群极度增宽( >180 ms)且由两种不同波形“组合”而成,两种波形之间有短暂的等电位线。 同源性心室分离的发生机制可能为心室肌纤维发生严重的缺血或纤维化等病变,心内膜下浦肯野纤维之间的连接受损、断裂,致使心肌局部发生传导中断,使心室分离成两个或多个互不相关的部分,在心肌的不同层次发生碎裂,表现出心电离散[1]。 同源性心室分离是一侧心室肌传导的显著延迟,可以是右心室显著延迟于左心室,也可以是左心室显著延迟于右心室[2]。 依据心电图表现的不同,心室分离常分为五种类型[3]:①室上性心律合并室性心律;②心室内有两个或多个互不干扰的自主心律;③室性心律伴心室扑(颤)动;④室上性心律伴心室扑(颤)动;⑤室上性激动沿左、右束支下传,分别使左、右心室除极而产生两个互不相关的QRS 波群,形成特殊的心室分离。 心室分离形成的必要条件是起搏点及其周围组织存在“双向阻滞”,即心室内两个或多个起搏点存在完全性传入及传出阻滞,符合按各自节律起搏且互不干扰的特性。
本例患者心肺复苏后,心室率达78 次/min,考虑为加速性交界性逸搏心律,因逆传心房受阻,故无逆行P 波出现,其分别经左、右束支下传;因心肌损伤严重等因素,打破了左束支优先传导的规律。这就导致右束支先行到达右心室,右心室先除极,故QRS 波群前段(A 波)表现为类左束支阻滞图形;后段(B 波)由左束支下传除极左心室,故表现为类右束支阻滞图形,而A 波与B 波之间有短暂的等电位线,因此,本病例符合同源性心室分离的诊断条件,可明确诊断。 等电位线的形成可能与严重的心肌损伤致周围组织细胞膜电位降低,进而造成心肌传导性丧失有关[4]。 随着病程的加重,局部心肌发生变性、坏死,而坏死的心肌纤维不能被除极,导致损伤区心肌无电活动产生,从而形成短暂的等电位线[5]。 本例患者一方面因急性上消化道大出血,有效循环血量减少,导致心肌组织灌注不足,产生心肌抑制因子,严重损伤心肌甚至引发心肌坏死;另一方面,急性大量失血后循环血量骤减,心排血量显著降低,血压降低,进一步加重心肌损伤。 如图2所示,患者抢救后期,QRS 波群后段(B 波)部分不完整,其终末部分波形缺失,考虑与左心室部分心肌散失心肌电活动有关。 因此,当极度增宽的QRS波群由宽变窄后,应警惕是由于其中一种形态的QRS 波群电活动完全或部分丢失所致,提示病情加重,甚至发生了不可逆的心肌损伤而非病情好转。图2 中第3 个QRS 波群与其他QRS 波群图形不同,且其频率稍快,推测可能是心肌损伤区阻滞圈内心肌间存在心肌除极不均一性或电传导障碍,从而导致QRS 波群形态产生变化,但因其稍提前出现,所以也不能完全排除室性早搏。
同源性心室分离的发生一般有病理基础[6],多见于危重心脏病患者。 王福军等[7]认为,心室分离是一种不可逆的病理现象,若同时伴随其他心律紊乱,则心电图表现复杂,诊断难度增加[8]。 但本例患者入院时心电图正常,无“心脏病”病史,与以往报道的病例多有“心脏病”基础不同。 本例患者虽无基础性心脏病,但因失血性休克而继发心脏病理性改变,从而导致同源性心室分离。 这提示我们,在失血性休克、感染性或过敏性休克、神经源性休克等高危患者中,应积极采取治疗原发病、补充血容量等措施,警惕同源性心室分离的发生。 此外,同源性心室分离还需与束支阻滞伴碎裂QRS 波、心室自主心律、Epislon 波、心室憩息的“憩息波”、高钾血症时的室内阻滞或窦室传导等进行鉴别。 同源性心室分离的出现,往往预示病情危重、预后不佳,应提早预防,积极干预。

