ELISA与TPPA在孕妇和新生儿梅毒筛查中的应用价值对比
李亚玲,陈 佳
(铜仁市人民医院,贵州 铜仁 554300)
梅毒是临床常见的性传播疾病,因梅毒螺旋体感染引起,该病毒可通过母婴垂直传播,生育期人群是梅毒螺旋体感染的高风险人群。近年来随着人们思想观念的改变,孕妇梅毒螺旋体感染的发生率逐年升高,不仅对孕妇自身的健康造成了巨大危害,同时还易引起胎儿宫内感染,造成娩出先天梅毒胎儿或死胎、流产、早产等不良妊娠结局,极大危害新生人口质量[1]。因此,对孕妇开展梅毒筛查工作,尤其是孕早期的检查与诊断,尽早予以有效的治疗与干预,降低梅毒对母婴健康的损害,对减少梅毒母婴传播风险、提高出生人口质量等至关重要。有研究表明,大部分妊娠合并梅毒孕妇及时发现后早期开展积极治疗可阻断病毒的母婴传播,娩出健康的婴儿[2-3]。目前,临床筛查、诊断梅毒的方法较多,但由于患者感染梅毒螺旋体早期缺少特异性表现,且体外很难对梅毒螺旋体进行培养,因此血清学检查仍然是梅毒临床首选的筛查方法。通过开展梅毒螺旋体明胶颗粒凝集试验(Treponema pallidum gelatin particle agglutination test,TPPA)、酶联免疫吸附试验(Enzyme linked immunosorbent assay,ELISA)、化学发光微粒子免疫分析、梅毒快速血浆反应素诊断试验、甲苯胺红不加热试验等,能够实现对梅毒的筛查。其中梅毒特异性抗体(Syphilis specific antibody,TPAb)因具备较高的诊断敏感度和特异度,受到了广大学者的青睐,广泛应用于梅毒的初筛中[4]。而ELISA 因价格低廉、敏感度高、操作简便等优点,受到了广大学者的认可[5]。本研究探讨分析了TPPA 与ELISA 检测孕妇和新生儿血清中TPAb 的临床价值,现报道如下。
1 资料与方法
1.1 一般资料
纳入2021 年1 月至2022 年12 月我院门诊接诊及在住院部住院的200 例疑似梅毒螺旋体感染的孕妇及新生儿,其中孕妇和新生儿各100 例。孕妇的年龄为18 ~46 岁,平均年龄为(30.24±3.40)岁;新生儿的日龄为0 ~21 d,平均日龄为(2.50±0.65)d。纳入标准:(1)受试者均接受ELISA 及TPPA ;(2)纳入孕妇年龄≥18 岁。排除标准:(1)人类免疫缺陷病毒呈阳性,或合并精神疾病、免疫系统疾病者;(2)存在心、肝、肾等器官功能不全者;(3)受试者为梅毒螺旋体再感染者或梅毒复发者。本研究经医院伦理委员会批准。
1.2 方法
1.2.1 标本采集 本研究中所有受试者的血液标本均采集于入院当日清晨,抽取5 mL 空腹肘静脉血,使用无抗凝剂的采血管保存。利用DL-5M 型医用离心机对标本进行离心处理(转速3000 r/min,离心力10 062 xg,时间10 min),分离出血清,严格按照试剂盒说明书采用ELISA、TPPA 分别于24 h 内进行检测。
1.2.2 试剂与仪器 奥林巴斯CX23LEDRF51O 显微镜,杭州齐威仪器有限公司提供的医用自动梅毒旋转振荡器,上海博迅实业有限公司提供的SsW-600-2S 型电热恒温水槽,艾迪康生物科技有限公司提供的1100酶标仪自动洗板机,湖南湘仪医疗器械有限公司提供的DL-5M 型医用离心机,北京万泰生物药业股份有限公司提供的人梅毒螺旋体抗体诊断试剂(ELISATP),TPPA 试剂购自日本富士瑞必欧株式会社。
1.2.3 TPPA 将不同剂量标本稀释液(分别为100 µL、25 µL、25 µL、25 µL)滴入微量反应板对应的孔洞(第1、2、3、4 孔)中,将25 µL 待检血清滴入第1 孔洞中,逐级按照2 倍稀释至第4 孔,再将未致敏粒子25 µL 滴入第3 孔洞中,将致敏粒子25 µL滴入第4 孔洞中。用微量振荡器对反应板进行30 s 的混合震荡处理,操作完成后加盖,在室温环境下水平静置2 h。利用显微镜进行观察,阳性结果判定标准:加入致敏粒子,产生凝集反应,样品与致敏粒子反应图像(最终稀释倍数≥1:80)判定阳性。
1.2.4 ELISA 采用上述方法分离出血清,将试剂盒与待检血清标本平衡至室温(平衡30 min 以上),试验前将试剂轻轻振荡混匀。将待检样本、阴性、阳性对照和质控品加入反应孔中,对标本进行60 min 的孵育处理,控制孵育温度37 ℃。孵育完成后,对标本进行5 次洗板,在洗板机中用相应洗涤剂进行充分洗板操作后,用吸收纸将反应板充分拍干,每孔加入酶标试剂100 µL,置于约37 ℃环境中温育(30±1)min后洗板,将50 µL 底物A、B 分别加入各孔中,轻轻振荡混匀。在避光条件下,将标本静置30 min,控制温度为37 ℃。将50 µL 终止液加入孔板中,充分混匀后,采用酶标仪对吸光度进行读取,在双波长450 nm条件下读取。根据试剂盒说明书,当读取的吸光度水平高于临界值(CUTOFF)时为阳性,反之则为阴性。CUTOFF 计算方法:CUTOFF= 阴性对照孔吸光度均值+0.18。
1.3 观察指标
观察并比较TPPA、ELISA 的初筛阳性情况。以TPPA 检测结果作为依据,分析ELISA 检测梅毒螺旋体感染的效能(包括敏感度、特异度、阳性预测值、阴性预测值、约登指数)。
1.4 统计学方法
将数据纳入SPSS 21.0 统计软件中进行分析,计数资料用%表示,以χ²检验,计量资料用±s表示,以t检验,若P<0.05,则认为差异显著,有统计学意义。
2 结果
2.1 TPPA、ELISA 初筛阳性情况的比较
经TPPA 检测证实,100 例孕妇中确诊梅毒90例、检出率为90.00%,100 例新生儿中确诊梅毒87例、检出率为87.00%。经ELISA 检测发现,100 例孕妇中TPAb 呈阳性88 例、阴性12 例,阳性检出率为88.00% ;100 例新生儿中TPAb 呈阳性85 例、阴性15 例,阳性检出率为85.00%。疑似梅毒螺旋体感染孕妇、新生儿的ELISA 初筛阳性率与TPPA 比较,差异无统计学意义(P>0.05)。详见表1。
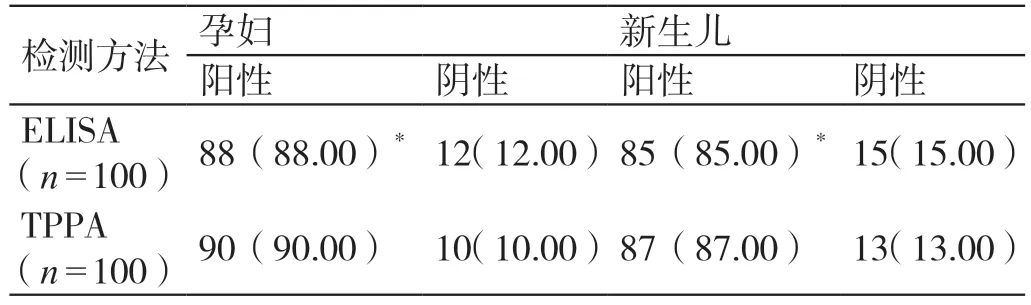
表1 TPPA、ELISA 初筛阳性情况的比较[例(%)]
2.2 ELISA 对孕妇、新生儿梅毒螺旋体感染的诊断效能
孕妇、新生儿采用ELISA 检测梅毒螺旋体感染的敏感度分别为94.44%、95.40%(均超过90%),特异度分别为70.00%、84.62%,约登指数分别为0.644、0.800,提示该方法具有良好的诊断效能。详见表2-表4。

表2 ELISA 筛查孕妇TPAb 阳性的结果(例)
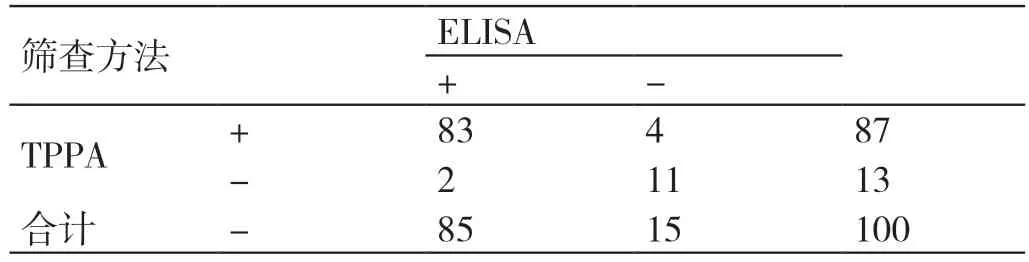
表3 ELISA 筛查新生儿TPAb 阳性的结果(例)

表4 ELISA 对孕妇、新生儿梅毒螺旋体感染的诊断效能
3 讨论
梅毒具有极强的传染性,可侵犯人体各器官、组织,患者感染梅毒螺旋体后会严重损害其身心健康。随着孕产妇梅毒患病率的逐年升高,临床相关不良妊娠事件越来越多,其危害性已不容忽视[6-7]。针对梅毒螺旋体感染的筛查,选择恰当的方法不仅有利于大批量筛查,并且可减少漏诊的情况,为临床提供准确依据。血清学方法是当前临床检测梅毒螺旋体感染的主要手段,其中包括ELISA、TPPA 等。TPPA 主要是通过测定梅毒螺旋体特异性抗原来进行鉴别与诊断[8-10]。该方法特异性高,检测结果比较可靠,无需特定仪器、操作简单、试剂稳定,但需要多步来稀释标本,价格较贵,操作耗时较长,对操作人员技术水平的要求也较高,且结果依赖于肉眼判断,存在主观判断的误差,一般不适用于大范围的梅毒筛查[11]。ELISA 是利用基因工程合成抗原进行血清TPAb 测定,从而判断有无梅毒螺旋体感染。TPAb 在梅毒螺旋体潜伏期即可产生,通过测定TPAb 有利于提高梅毒的早期诊断效能。同时,该方法采用全自动或半自动酶标仪进行检测,操作简单,结果判断准确,有利于大样本的筛查[12-13]。但该方法由于是对梅毒免疫球蛋白(Ig)G、IgM 混合抗体进行检测,而患者在接受治疗后梅毒IgG 抗体仍然会存在较长时间,故ELISA 不适用于对接受治疗后的梅毒患者进行预后评价。
本研究结果显示,疑似梅毒螺旋体感染孕妇、新生儿的ELISA 初筛阳性率与TPPA 比较,差异无统计学意义(P>0.05);对孕妇、新生儿使用ELISA 检测梅毒螺旋体感染的敏感度分别为94.44%、95.40%(均超过90%),特异度分别为70.00%、84.62%,约登指数分别为0.644、0.800。这说明,对疑似梅毒螺旋体感染的孕妇、新生儿采用ELISA 进行筛查,具有良好的诊断准确性与敏感度,同时该方法操作简单、检测快速,有利于梅毒的大范围筛查,可作为孕妇孕早期梅毒筛查的首选方法。但该方法在特异度方面有所不足,检测结果中仍然存在一定假阳性、假阴性的可能,这主要与标记抗原种类、纯度、成效等存在关联[14-15]。故临床建议,以ELISA 为梅毒的初筛方法,对于存在疑问者可联用TPPA 进行筛查。
综上所述,在孕妇与新生儿的梅毒筛查中,与TPPA 相比,ELISA 的阳性检出结果相近,该方法具有良好的诊断效能,且操作简单、诊断快速,可作为孕妇与新生儿梅毒初筛的首选方法,而TPPA 则可作为梅毒初筛阳性的复检方法

