老年股骨转子间骨折治疗中应用双动半髋关节置换术与股骨近端髓内钉内固定术的效果对比
王帮青
(十堰市郧阳区人民医院,湖北 郧阳 442500)
股骨转子间骨折是发生于股骨颈基底至小粗隆水平部位的一类髋部骨折,临床治疗难度较大。老年人是股骨转子间骨折的高发人群[1]。据调查,近年来随着我国人口老龄化程度的不断加剧,股骨转子间骨折的发病率逐渐升高[2]。临床对股骨转子间骨折主要给予手术治疗,常用的手术方式包括双动半髋关节置换术与股骨近端髓内钉内固定术[3]。目前的临床研究多为探讨双动半髋关节置换术或股骨近端髓内钉内固定术治疗股骨转子间骨折的效果,而对比这两种术式治疗效果差异性方面的研究则相对较少[4]。基于此,本研究特选取2021 年5 月至2022 年5 月期间于本院进行手术治疗的老年股骨转子间骨折患者入组研究,共纳入80 例,根据手术的差异性分为对比组、研究组,分别给予股骨近端髓内钉内固定术、双动半髋关节置换术,以期分析对比这两种术式在治疗老年股骨转子间骨折方面的差异性,现报道如下。
1 资料与方法
1.1 一般资料
研究对象为2021 年5 月至2022 年5 月期间于本院进行手术治疗的老年股骨转子间骨折患者80 例。根据手术的差异性分组,分为对比组(40 例,行股骨近端髓内钉内固定术)、研究组(40 例,行双动半髋关节置换术)。对比组中,男性患者21 例,女性患者19 例;年龄65 ~69 岁,平均年龄(66.35±0.14)岁;入院时间为伤后3 ~7 h,平均时间(5.36±0.17)h;Tronzo-Evans 分型:Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型分别15例、12 例、8 例、5 例,占比分别37.50%、30.00%、20.00%、12.50%;其中合并高血压、糖尿病者分别26 例、29 例,占比分别65.00%、72.50%。研究组中,男性患者20 例,女性患者20 例;年龄65 ~68 岁,平均年龄(66.68±0.21)岁;入院时间为伤后4 ~7 h,平均时间(5.67±0.20)h;Tronzo-Evans 分型:Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型分别15 例、11 例、8 例、6 例,占比分别37.50%、27.50%、20.00%、15.00% ;其中合并高血压、糖尿病者分别25 例、30 例,占比分别62.50%、75.00%。两组以上资料经统计学对比,P>0.05,可进行比较分析。
1.2 纳入及排除标准
1.2.1 纳入标准 (1)经影像学检查诊断为股骨转子间骨折,年龄≥65 岁。(2)治疗依从性良好,符合手术指征[5]。(3)能够接受随访及配合髋关节功能调查。(4)同意参与本研究,并签署《同意书》。
1.2.2 排除标准 (1)合并其他类型的髋部骨折。(2)既往存在髋关节手术史。(3)合并恶性肿瘤等严重的器质性疾病。(4)存在意识障碍或语言障碍。(5)有手术麻醉禁忌证或低分子肝素用药禁忌证[6]。(6)拒绝随访。
1.3 手术方法
手术前,两组均给予皮牵引,指导活动踝关节,以预防发生静脉血栓。同时,予低分子肝素抗凝,术前1 d 停药。常规治疗基础疾病,包括降压、降血糖、调脂等。给予对比组股骨近端髓内钉内固定术,方法:取侧卧位,健侧肢体朝上,髋关节内旋内收。全身麻醉后,于C 型臂X 线机下观察骨折部位,做切口,起点为股骨大转子上方,终点为大转子顶端,切口长度5 cm。逐层分离肌肉组织,显露股骨大转子。于大转子顶点处做切口扩髓。取尺寸合适的防旋髓内钉(1枚),导入大转子顶端。应用交锁髓内钉固定大转子远端。确定固定效果后,冲洗手术区域,洗净冲洗液,逐层缝合切口,术后常规抗感染。给予研究组双动半髋关节置换术,方法:取侧卧位,健侧肢体朝上。全身麻醉后,入路点选择患侧髋关节前外侧,逐层切开此处的皮肤与皮下组织,显露大转子。找到关节囊并T 形切开,将股骨头取出,复位股骨转子。于股骨远端扩髓,清洗髓腔,并将股骨髋臼冲洗干净。取尺寸合适的人工股骨头,并安装妥善。对于大转子及小转子脱落的骨块,用钛缆和钢丝捆绑,并妥善固定。活动髋关节,了解其活动度与稳定性,确保假体安装效果良好。冲洗手术部位,吸净冲洗液,逐层缝合切口,常规放置引流管。术后1 ~3 d,应用抗生素预防感染。术后至少随访6 个月,由康复治疗师指导患者进行康复训练及负重训练。每个月电话随访1 次,每隔3 个月返院复查1 次[7-8]。
1.4 观察指标与疗效判定标准
(1)对比两组的手术相关指标,包括手术耗时、术中出血量、术后下床活动时间和完全负重时间。(2)对比两组手术前后的髋关节功能评分,评估工具采用Harris 量表,其中包括疼痛、功能(日常活动、步态、行走辅助器、距离、畸形)、活动范围(前驱、外展、伸展外旋、伸展内旋、内收)等指标,满分为100 分,得分越高表示患者髋关节功能越好。(3)根据髋关节功能评分(Harris 评分)及术后并发症的发生率评估两组的手术效果,并发症包括切口感染、褥疮、固定物松动等。显效:术后,患者的Harris 评分≥90 分,未出现明显并发症。有效:术后,患者的Harris 评分为60 ~89 分[9],出现并发症,但程度轻微。无效:术后,患者的Harris 评分<60 分,且出现较为严重的并发症。将有效和显效纳入总有效,计算总有效率。
1.5 统计学方法
2 结果
2.1 两组手术相关指标的对比
两组的手术耗时对比,P>0.05。两组的术中出血量对比,P>0.05。两组的术后下床活动时间对比,研究组为(4.23±0.35)d,显著短于对比组的(6.85±0.47)d,P<0.05。两组的术后完全负重时间对比,研究组为(22.34±2.19)d,显著短于对比组的(35.26±2.58)d,P<0.05。详见表1。
表1 两组手术相关指标的对比(± s)
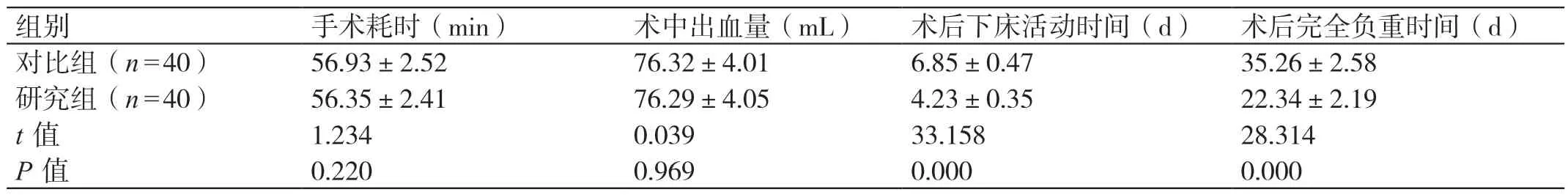
表1 两组手术相关指标的对比(± s)
组别 手术耗时(min)术中出血量(mL)术后下床活动时间(d)术后完全负重时间(d)对比组(n=40)56.93±2.52 76.32±4.01 6.85±0.47 35.26±2.58研究组(n=40)56.35±2.41 76.29±4.05 4.23±0.35 22.34±2.19 t 值 1.234 0.039 33.158 28.314 P 值 0.220 0.969 0.000 0.000
2.2 两组手术前后Harris 评分的对比
术 前,两 组 的Harris 评 分 对 比,P>0.05。两组术后3 个月的Harris 评分对比,研究组为(74.30±1.52)分,显著高于对比组的(69.31±1.49)分,P<0.05。两组术后6 个月的Harris 评分对比,研究组为(86.32±1.05)分,显著高于对比组的(78.36±1.40)分,P<0.05。详见表2。
表2 两组手术前后Harris 评分的对比(分,± s)
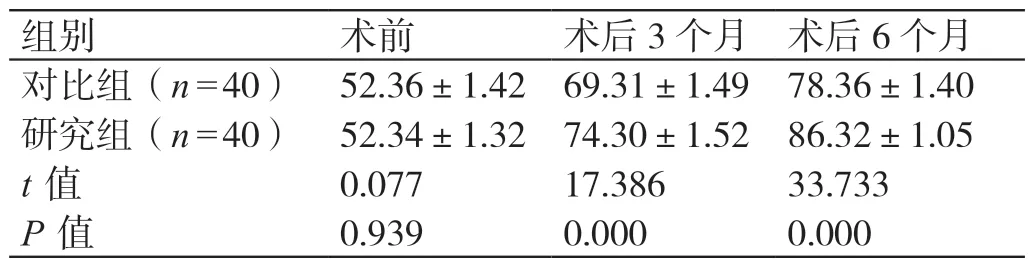
表2 两组手术前后Harris 评分的对比(分,± s)
组别 术前 术后3 个月 术后6 个月对比组(n=40)52.36±1.42 69.31±1.49 78.36±1.40研究组(n=40)52.34±1.32 74.30±1.52 86.32±1.05 t 值 0.077 17.386 33.733 P 值 0.939 0.000 0.000
2.3 两组手术效果的对比
两组的手术总有效率对比,研究组为95.00%,与对比组的82.50%差异不显著,P>0.05。详见表3。

表3 两组手术效果的对比[例(%)]
3 讨论
股骨转子间骨折是老年人常见的骨折类型之一,骨折部位为股骨颈基底至小转子水平以上,此部位血管分布广泛,骨不愈合的发生率较低[10]。研究发现,多数股骨转子间骨折常因患者跌倒,股骨转子间受到直接撞击所致。老年人多存在骨关节疾病、视力障碍、听觉障碍等,尤其是合并骨关节疾病的老年患者,存在步态异常,易发生跌倒,导致股骨转子间骨折、腕关节骨折、脊柱骨折、肱骨近端骨折、肋骨骨折等的发生。手术是治疗股骨转子间骨折的首选方法。临床常用股骨近端髓内钉内固定术对股骨转子间骨折患者进行治疗,此术式效果较理想,患者预后较好[11]。但老年患者常伴有骨质疏松症,会对内固定装置的稳定性造成明显影响,降低内固定装置的把持力,导致内固定装置松动。此外,患者术后卧床时间较长,易出现下肢静脉血栓、褥疮等并发症,从而降低患者的生活质量,对其预后及髋关节功能的恢复造成不利影响[12]。
本研究结果显示,两组的手术耗时、术中出血量、术前Harris 评分、手术总有效率对比,P>0.05。说明应用双动半髋关节置换术与股骨近端髓内钉内固定术治疗老年股骨转子间骨折时,在上述指标方面效果相近[13],两种术式的疗效相当。给予老年股骨转子间骨折患者双动半髋关节置换术具有诸多优势,如稳定性好,患者能够在术后较短时间内下床活动及进行相关功能训练,随着术后时间的推移,患者的骨折部位愈合良好,负重行走时间更早,预后更佳。本研究中,两组的术后下床活动时间、完全负重时间对比,研究组均短于对比组,P<0.05。说明行股骨近端髓内钉内固定术的老年患者术后卧床时间较长,恢复速度较慢。这是由于老年股骨转子间骨折患者多患有骨质疏松症,骨折部位的生物力学较差所致[14-15]。本研究中,两组术后3 个月、6 个月的Harris 评分对比,研究组均高于对比组,P<0.05。说明相较于股骨近端髓内钉内固定术,双动半髋关节置换术治疗老年股骨转子间骨折可缩短患者的术后下床活动时间,使其能够在较短时间内进行负重训练,有利于髋关节功能的恢复,从而改善预后[16-17]。Harris 评分被临床广泛应用于髋关节手术前后髋关节功能的评价中[18]。此评分标准由Harris 于1969 年提出。相较于Iowa 评分,Harris 评分对于髋关节功能损伤患者的疼痛程度、功能重视度更高,且评估内容更全面、评估范围更广。
综上所述,在老年股骨转子间骨折的治疗中,相较于股骨近端髓内钉内固定术,双动半髋关节置换术的治疗效果更佳,可明显改善患者的髋关节功能,提高生存质量。

