儿童重症肺炎的病原菌分布及预后相关因素
安静,孔蕊,黄晓帅
(许昌市中心医院 儿童重症监护室,河南 许昌 461000)
重症肺炎是呼吸内科常见危重症疾病,主要是由肺部感染各种病原菌引起肺部间质部位、肺实质等发生急性炎症反应,引起机体不同程度的感染性中毒或缺氧症状[1]。儿童由于机体免疫功能低下,同时器官功能尚未发育成熟,极易发生肺部感染并迅速进展为重症肺炎,其可引起患儿严重换气或通气功能障碍,诱发低氧血症、电解质平衡紊乱、微循环障碍、呼吸衰竭等相关并发症的发生,对患儿预后产生严重影响[2-3]。临床统计研究显示,重症肺炎是导致5岁以下婴幼儿死亡的主要原因之一[4],明确感染病原菌种类对于重症肺炎患儿抗感染治疗具有重要指导意义,但由于环境、气候、地域等因素的差异,不同地区重症肺炎感染病原菌种类也存在不同程度的差异[5-6]。此外,明确影响重症肺炎患儿预后的相关因素,并积极制定相关的干预措施对于降低患儿预后不良发生的风险具有重要意义,而目前关于重症肺炎患儿预后相关影响因素的研究大多不够全面,实际应用价值不高。基于此,本研究通过调查研究儿童重症肺炎的病原菌分布及预后相关因素,为改善重症肺炎患儿预后提供参考和依据,现将结果报告如下。
1 资料与方法
1.1 一般资料
回顾性收集2018年3月至2022年12月许昌市中心医院收治的310例重症肺炎患儿临床资料,统计患儿肺部感染病原菌分布,根据患儿预后情况将其分为预后不良组(发生肺实变、进展为脓毒症或死亡,43例)和预后良好组(267例)。本研究获许昌市中心医院医学伦理委员会审核批准。
1.2 纳入、排除、剔除标准
纳入标准:儿童重症肺炎诊断符合《诸福棠实用儿科学》[7]中的相关标准者;年龄6个月~14岁者;肺部X线检查显示肺部有片状浸润影,可闻及啰音者。排除标准:合并先天性免疫功能障碍者;合并其他器官严重功能障碍者;合并病毒性感染、艾滋病等其他感染性疾病者;肺栓塞、肺水肿、肺结核等肺部疾病者;长期接受糖皮质激素治疗者等。剔除标准:临床资料缺失者。
1.3 观察指标
1.3.1病原菌分布
采集患儿肺部分泌物进行病原菌培养,病原菌培养系统为全自动细菌鉴定及药敏分析系统(法国生物梅里埃公司,VITEK 2 Compact),质控菌株为铜绿假单胞菌ATCC27853、大肠埃希菌ATCC35218、金黄色葡萄球菌ATCC29213。
1.3.2临床资料
从医院病案科调取患儿临床资料,统计两组性别、年龄、感染病原菌株数、发病季节、肺部感染范围、有无胸腔积液、住院时间、是否机械通气、主要感染病原菌种类、使用抗生素种类、外周血中性粒细胞百分比、白细胞计数、血清C反应蛋白等,所有资料均由双人录入,后互换检查,确保数据录入无误。其中外周血中性粒细胞百分比、白细胞计数采用美国贝克曼库尔特公司提供的CytoFLEX流式细胞仪进行检测,血清C反应蛋白采用酶联免疫吸附试验进行检测(合肥莱尔生物科技有限公司),血液采集及血清制备方法为:患儿入院后,抽取5 mL患儿清晨静脉血离心(3 500 r·min-1,10 min)收集血清。
1.4 统计学方法
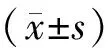
2 结果
2.1 重症肺炎患儿病原菌分布
310例重症肺炎患儿共检出337株病原菌,其中革兰阴性菌204株,占比60.53%,主要病原菌种类为肺炎克雷伯菌、大肠埃希菌,占比分别为23.44%、13.65%;革兰阳性菌133株,占比39.47%,主要病原菌种类为肺炎链球菌、金黄色葡萄球菌,占比分别为16.32%、12.17%。见表1。

表1 重症肺炎患儿肺部感染病原学特点
2.2 重症肺炎患儿预后不良发生的临床资料分析
临床资料分析结果显示,年龄、感染病原菌株数、肺部感染范围、胸腔积液、住院时间、机械通气、外周血中性粒细胞百分比、血清C反应蛋白与重症肺炎患儿预后不良的发生有关(P<0.05)。见表2。

表2 重症肺炎患儿预后不良发生的临床资料分析
2.3 重症肺炎患儿预后不良发生的多因素logistic回归分析
将临床资料分析有差异的指标作为自变量,将重症肺炎患儿预后不良发生情况作为因变量,患儿预后不良=1,患儿预后良好=0,同时临床资料对比差异有统计学意义的变量(年龄、感染病原菌株数、肺部感染范围、胸腔积液、住院时间、机械通气、外周血中性粒细胞百分比、血清C反应蛋白)作为自变量(自变量赋值说明见表3),并代入到多因素logistic回归分析进行多因素分析,结果显示,年龄<3岁、感染病原菌株数≥2株、肺部感染范围为多肺叶炎性改变、有胸腔积液、机械通气、外周血中性粒细胞百分比较高均为重症肺炎患儿预后不良发生的独立危险因素(P<0.05)。见表4。

表3 赋值

表4 重症肺炎患儿预后不良发生的多因素logistic回归分析
3 讨论
肺炎位居儿童常见四大疾病首位,我国儿童每年肺炎患病人数大约为2 000万[8],儿童肺炎发生后,由于病情进展迅速,短时间内即可进展为重症肺炎,临床统计研究显示,重症肺炎患儿呼吸衰竭发生率超过50%,极易引起患儿预后不良的发生,明确重症肺炎患儿感染病原菌种类对其治疗方案的制定具有重要意义[9-10]。本研究结果显示,重症肺炎患儿主要感染病原菌种类为肺炎克雷伯菌、大肠埃希菌、肺炎链球菌、金黄色葡萄球菌,临床可对患儿主要感染病原菌进行药敏试验,根据药敏试验结果采用相应的抗菌药物治疗,避免长时间使用或频繁更换抗菌药物致使耐药菌的产生,影响临床治疗效果,导致患儿病情迁移而引发不良预后。
本研究结果显示,年龄<3岁、感染病原菌株数≥2株、肺部感染范围为多肺叶炎性改变、有胸腔积液、机械通气、外周血中性粒细胞百分比较高均为重症肺炎患儿预后不良发生的独立危险因素。年龄较小的儿童气管及支气管腔狭窄,纤毛运动较差,咳嗽反射弱,肺呼吸道黏膜分泌性免疫球蛋白分泌不足,使得呼吸道对病原菌的清除能力降低,同时患儿机体各器官功能尚未发生成熟,代偿能力较差,重症肺炎对机体重要器官功能产生损伤引起器官功能障碍可进一步增加患儿病死率[11]。多种病原菌感染患儿临床症状更复杂、多样,不利于患儿病情评估,同时不同病原菌对同种抗菌药物的敏感性不同,患儿感染多种病原菌需要联合多种抗菌药物进行治疗,增加治疗难度的同时使得耐药菌产生的风险增加,因此不利于患儿预后转归[12]。肺部感染范围为多肺叶炎性改变的患儿肺部受病原菌感染范围较大,导致其病情较重,且临床治疗困难,极易引发呼吸衰竭、重要器官功能障碍等严重并发症的发生,使得患儿预后不良发生的风险较高[13]。胸腔积液的发生主要是由于患儿肺部炎症反应扩大且反复,使得患儿机体长期发热诱发胸膜炎症反应,使得炎性分泌物分泌增加,进而形成胸腔积液,因此发生胸腔积液的患儿肺部炎症反应较一般的重症肺炎患儿更严重,同时伴随胸膜炎症,可加重患儿病情,使得其预后不良发生的风险增加[14]。机械通气是临床救治急危重症患者常用治疗手段,对于重症肺炎患儿,机械通气可有效改善患儿通气状态,但机械通气是一种侵入性操作,而患儿气管通道狭窄,在插管过程中极易引起气管黏膜损伤,进一步降低呼吸系统的防御功能,加重患儿病情,同时进行机械通气说明患儿病情危重程度较高,因此患儿预后不良发生的风险较大[15]。外周血中性粒细胞百分比较高说明患儿机体免疫系统较活跃,但较强的免疫应激可引起细支气管黏膜内大量炎症细胞浸润,加重肺部的受损程度,促进患儿病情进展,因此引起其预后不良的发生[16]。
本研究针对多因素分析结果制定相关的预防措施如下。对于年龄较小的患儿应及时明确其致病因素,并进行对症处理,提高其治愈率,同时密切关注患儿器官功能受损情况,及时进行器官保护治疗,降低器官功能受损导致不良预后发生的风险[17]。对于多种病原菌感染的患儿,在明确患儿感染病原菌种类后应针对感染病原菌抗菌药物敏感情况采用相应的抗菌药物进行治疗,快速控制患儿病情,避免长时间使用或频繁更换抗菌药物使得患儿病情迁移,引发耐药菌感染,增加患儿预后不良发生的风险[18]。对于多肺叶炎性改变的重症肺炎患儿,临床在针对肺炎进行治疗的同时还应密切监测患儿并发症发生情况,针对可能发生的并发症和器官功能障碍进行预防性治疗,预防患儿预后不良的发生[19]。对于合并胸腔积液的重症肺炎患儿,应加强对患儿的抗炎治疗,必要时可通过导管引流的方式排出胸腔积液,避免胸腔器官组织长时间炎症浸润加重患儿病情[20]。在对重症肺炎患儿进行机械通气气管插管操作时应严格遵循无菌操作,避免加重患儿感染,同时操作应小心仔细,避免损伤患儿呼吸道黏膜。临床日常监测患儿机体血常规变化,应格外留意外周血中性粒细胞百分比,其水平升高说明患儿病情有加重的倾向,应及时采取措施进行干预和治疗,控制患儿病情[21]。
4 结论
重症肺炎患儿感染病原菌种类主要为肺炎克雷伯菌、大肠埃希菌、肺炎链球菌、金黄色葡萄球菌,其预后不良的主要危险因素包括年龄<3岁、感染病原菌株数≥2株、肺部感染范围为多肺叶炎性改变、有胸腔积液、机械通气、外周血中性粒细胞百分比较高,临床可据此对有以上特征的患儿进行针对性治疗或干预,降低重症肺炎患儿预后不良发生的风险。

