胸腔镜Ivor-Lewis手术治疗胸中下段食管癌的效果分析#
贾宇 崔璨 贺静晗
(河南大学第一附属医院手术部,河南 开封 475000)
食管癌是临床上常见的消化道恶性肿瘤,是发生在食管上皮组织的恶性肿瘤,占所有恶性肿瘤的2%[1]。全世界每年约有20万人死于食道癌,我国是食道癌高发区,因食道癌死亡者仅次于胃癌。发病年龄多在40岁以上,男性多于女性。食道癌的发生与亚硝胺慢性刺激、炎症与创伤,遗传因素以及饮水、粮食和蔬菜中的微量元素含量有关[1]。近年,随着生活习惯及饮食结构的改变,食管癌发病率逐年上升。胸中下段是食管癌高发节段[1]。目前,临床对于胸中下段食管癌患者以手术治疗为主,通过手术将肿瘤切除,以缓解患者病情[1,2]。既往传统手术多采用开放式的方式切除肿瘤,虽可在一定程度上缓解患者病情,但手术切口较大,并发症较多,不利于预后[3]。微创技术在临床上不断发展,胸腔镜Ivor-Lewis手术现已广泛应用于临床,在胸中下段食管癌患者治疗中应用较好,具有手术难度小、术后并发症少等特点,利于术后恢复[4]。鉴于此,本研究采用胸腔镜Ivor-Lewis手术治疗胸中下段食管癌,旨在探究其临床效果及对生活质量的影响,为临床提供指导。
1 资料与方法
1.1 一般资料
回顾性分析2019年1月-2022年5月于我院治疗的胸中下段食管癌92例患者的临床资料。纳入标准:均经病理组织学检查明确为食管癌;肿瘤位置均位于胸中下段;均已完善所有术前检查;均无手术禁忌证;患者及家属均签订知情同意书。排除标准:肿瘤细胞已发生远端转移;免疫系统疾病;既往存在上消化道手术史;凝血及造血功能障碍;精神疾病,无法配合完成本次研究者。
根据治疗方法的不同,将患者分为对照组(行传统开胸手术,42例)和观察组(行胸腔镜Ivor-Lewis手术,50例)。其中对照组男28例,女14例;年龄35-80岁,平均年龄(58.01±3.04)岁;BMI为28.6-26.8 kg·m-2,平均BMI为(22.60±0.69)kg·m-2;合并糖尿病10例,高血压16例,心血管疾病7例。观察组男32例,女18例;年龄36-78岁,平均年龄(57.82±3.96)岁;体质量指数(BMI)为28.7-26.8 kg·m-2,平均BMI为(22.53±0.67)kg·m-2;合并糖尿病9例,高血压15例,心血管疾病10例。本研究获伦理委员会批准,两组一般资料比较无统计学差异(P>0.05)。
1.2 方法
1.2.1 对照组
对照组采用传统开胸Sweet手术。气管插管全身麻醉,术后保持右侧卧位,手术切口于左胸第6肋后外侧,长约25 cm,游离胸部血管,清除食管中下段食管旁及隆突下淋巴结。腹部正中肝牵拉孔下做长度为5 cm小切口,自切口取出食管及胃等组织,使用直线切割缝合器做管状胃,并将其沿着纵膈床提升至颈部,行食管-胃吻合,经鼻放置胃肠减压管及十二指肠营养管,确定无出血后关胸,缝合手术切口。
1.2.2 观察组
观察组行胸腔镜Ivor-Lewis手术。给予患者气管插管全身麻醉,术中保持左侧卧位,采用胸部4孔法进胸,逐步游离胸部食管,下至食管裂孔处,上至胸膜顶平处,将食管旁、左右喉返神经旁及隆突下的淋巴结清除干净,待明确无出血后放置引流管关胸。随后更改体位至平卧位,于颈部左侧胸锁突肌旁做手术切口,游离并离断颈部食道,于腹部采用5孔法建立人工气腹,将胸腔镜相关器械置入,夹闭及离断胃左血管,游离胃大、小弯,清除贲门、胃小弯及胃大弯周围淋巴结,距离幽门上方5 cm将胃右血管离断,使用缝合器制作管状胃,保留胃底组织,对于管状胃残端可采用可吸收线于腔镜下浆肌层间断包埋,严密止血后将管状胃上提至颈部,使用吻合器进行吻合操作,待确认无误后缝合腹部切口。
1.3 观察指标
1.3.1 围术期指标
包括手术时间、术中出血量、术后引流量、肛门排气时间、住院时间、淋巴结清扫数目。
1.3.2 生活质量
采用生活质量核心量表(QLQ-C30)对患者进行评估,包括总体健康、3个症状维度、5个功能维度、6个单项条目,总体健康采用1-7分评分,其余各项采用4级评分法(4分、3分、2分、1分),分别赋予“非常”、“相当”、“有点”、“没有”。采用极差化法行线性变换,将各维度分数标准化,分值为0-100分,功能项目、总体健康状况评分越高,生活质量越好;症状及单项条目评分越高,症状越重,生活质量越差。
1.3.3 并发症
分析对比两组的并发症,包括切口感染、吻合口瘘、肺部感染、喉返神经损伤等。
1.4 统计学分析
2 结果
2.1 胸腔镜Ivor-Lewis手术治疗改善围术期指标
观察组手术时间显著长于对照组,肛门排气时间及住院时间均显著短于对照组,术中出血量、术后引流量均显著少于对照组(P<0.05);两组淋巴结清扫数目比较无显著差异(P>0.05)。见表1。
表1 两组围术期指标水平比较(±SD)

表1 两组围术期指标水平比较(±SD)
注:与对照组相比,#P<0.05。
组别 手术时间(min) 术中出血量(mL)术后引流量(mL)观察组(n=50) 293.64±40.89# 175.08±59.46# 810.36±75.49# 1.85±0.46# 13.21±2.59 13.02±3.61#肛门排气时间(d)淋巴结清扫数目(枚) 住院时间(d)对照组(n=42) 261.16±63.52 220.36±63.58 1254.88±163.54 4.23±0.53 12.98±2.65 15.87±3.95
2.2 胸腔镜Ivor-Lewis手术治疗提高生活质量
治疗前,两组生活质量评分比较无显著差异(P>0.05)。治疗后,观察组功能维度及总体健康量表评分均显著高于对照组,症状维度及单项条目评分均显著低于对照组(P<0.05)。见表2。
表2 两组生活质量评分比较(分,±SD)
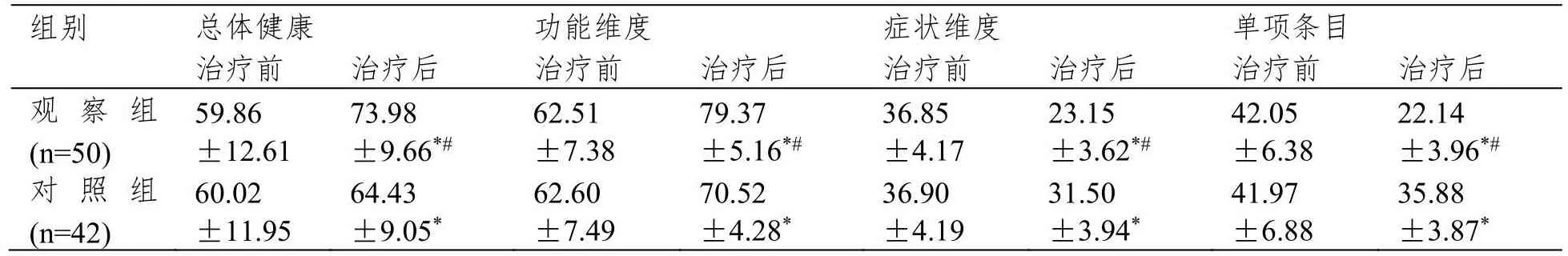
表2 两组生活质量评分比较(分,±SD)
注:与同组治疗前相比,*P<0.05;与对照组相比,#P<0.05。
组别总体健康 功能维度 症状维度 单项条目治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后观察组(n=50)59.86±12.61 73.98±9.66*#62.51±7.38 79.37±5.16*#36.85±4.17 23.15±3.62*#42.05±6.38 22.14±3.96*#对照组(n=42)60.02±11.95 64.43±9.05*62.60±7.49 70.52±4.28*36.90±4.19 31.50±3.94*41.97±6.88 35.88±3.87*
2.3 胸腔镜Ivor-Lewis手术治疗降低并发症发生率
经治疗,观察组切口感染、吻合口瘘、肺部感染、喉返神经损伤等并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组并发症发生率比较n(%)
3 讨论
食管癌发病率近年来呈逐年上升趋势,该病具有恶性程度高、病死率高、长期生存率低等特点,对患者生活质量的提高尤为重要。随着生活习惯及饮食结构的改变,食管癌发病率逐年上升,严重威胁患者的生命安全[1,2]。相关研究表明[3],术后良好的生活质量对延长食管癌患者生存时间具有重要作用。既往对于食管癌患者多采用开胸手术治疗,但该术式对患者造成创伤较大,且术中所做切口将会切断前锯肌及背阔肌,在使用肋骨撑开器暴露术野时撑断肋骨的风险较高,加之手术切口较大,各脏器长时间暴露于手术空间中易增加术后感染的风险[2-4]。而颈部吻合口的设置则会损伤颈部血管、肌肉、气管、喉返神经等组织脏器,极易引发术后吻合口瘘等并发症,不利于患者生活质量的改善[5]。近年来,微创技术在临床上不断完善及发展,用于食管癌根治术中具有创伤小、并发症少、术后恢复快等特点,对提升术后患者生活质量意义重大。本研究结果显示,观察组手术时间长于对照组,肛门排气时间及住院时间均短于对照组,术中出血量、术后引流量均少于对照组,观察组治疗后功能量表及总体健康量表评分均高于对照组,症状量表评分均低于对照组,并发症发生率为4.00%,低于对照组的19.05%,表明采用胸腔镜Ivor-Lewis手术在胸中下段食管癌治疗中可获得较好效果,手术对患者造成创伤较小,术后并发症少,利于术后康复。分析其原因为胸腔镜Ivor-Lewis手术较好的避免切断背阔肌、肋间肌等呼吸肌群,极大限度的减轻患者肺功能损伤,有助于术后排痰及咳嗽[3-5]。另胸腔镜Ivor-Lewis手术在胸腔镜的辅助下可更好的观察体积较小的肿瘤细胞及淋巴结等其他组织,有助于及时清除,避免术后复发及转移。此外,胸腔镜Ivor-Lewis手术操作部位及切口大小均优于传统开胸手术,较好的避免对各血管造成损伤,有效减少术中出血量,同时便于术后引流,更好的促进术后恢复,缩短住院时间,减轻患者经济压力,利于提升生活质量[3-5]。
综上所述,胸腔镜Ivor-Lewis手术在胸中下段食管癌治疗中获得较好的临床效果,能够有效改善围术期指标水平,降低术后并发症发生率,提高生活质量,值得推广。

