健脾活血解郁方治疗慢性心力衰竭合并抑郁气虚血瘀证53例
吴迎风 郭谦虚 张前进
慢性心力衰竭是多种心血管病变的终末期,主要临床表现为胸胁疼痛、心悸、乏力、气短,活动后症状加剧,部分慢性心力衰竭患者存在不同程度的抑郁症状,不仅影响治疗的依从性,对治疗效果及预后均会产生严重影响[1]。随着对中草药研究的深入,许多种中草药不仅能改善血液循环、抗炎、免疫调节,还能通过多种途径减轻神经组织损伤,调节神经递质分泌,发挥抗抑郁作用[2]。中医对慢性心力衰竭合并抑郁的病机描述,早在《黄帝内经》就有记载,其原文大意为心为五脏之君主,统领精神、思维,心气正常则气血充盈,外在神情语明;反之心病日久,心神失养,容易产生抑郁等症[3]。《素问·痹论篇》中所述:“心痹脉不通,烦则心下鼓,暴上气而喘,厥气上则恐”,表明心脉痹阻、心悸、鼓动不足,可产生恐惧、心烦等一系列不良情绪[4]。笔者基于多年临床治疗经验,认为慢性心力衰竭合并抑郁的根本病机以气虚血瘀为主,治疗当以补气、活血、解郁为主。故本研究拟对慢性心力衰竭合并抑郁患者在西医常规治疗基础上,联合自拟健脾活血解郁方治疗,现将结果总结如下。
1 对象与方法
1.1 对象
选取2020年2月至2022年12月淮北市濉溪县中医医院收治的111例慢性心力衰竭合并抑郁气虚血瘀证患者,根据随机数字表法分为对照组56例和治疗组55例。对照组脱落3例(2例病情恶化,需改变治疗方案;1例患者主动要求退出),剩余53例中男性29例,女性24例,年龄46~80岁,平均(53.74±6.09)岁,体重指数平均(24.56±2.10)kg/m2,心衰病程2~7年,平均(4.59±1.08)年,抑郁病程1~4个月,平均(2.06±0.53)个月,美国纽约心脏病协会(New York Heart Association,NYHA)分级Ⅱ级21例、Ⅲ级32例。治疗组脱落2例(1例失访;1例发生严重不良反应需终止治疗),剩余53例中男性27例,女性26例,年龄45~79岁,平均(53.22±6.35)岁,体重指数平均(24.10±2.38)kg/m2,心衰病程2~8年,平均(4.15±1.26)年,抑郁病程1~4个月,平均(2.14±0.59)个月,NYHA分级Ⅱ级23例、Ⅲ级30例。两组的基础资料未见明显差异(P>0.05),具有可比性。本研究经淮北市濉溪县中医医院伦理委员会批准。
1.2 纳入标准
(1)符合慢性心力衰竭的诊断标准[5];(2)满足《慢性心力衰竭中医诊疗专家共识》中气虚血瘀证的诊断标准[6],主症胸胁闷痛、神疲乏力、心悸气短,次症自汗、倦怠懒言、唇甲青紫、面色晦暗、语声低微,舌黯苔白,有瘀斑,脉细、无力;(3)NYHA分级为Ⅱ、Ⅲ级;(4)汉密顿抑郁量表(Hamilton Depression Scale,HAMD)[7]为7~24分,患者存在抑郁情绪;(5)患者为射血分数降低,左心射血分数(left ventricular ejection fraction,LVEF)30%~50%;(6)患者签订知情同意书。
1.3 排除标准
(1)心包病变、房室传导阻滞、肺动脉高压、主动脉夹层、慢阻肺、支气管扩张、哮喘、脑血管事件、未控制的高血压等病变;(2)重度抑郁者;(3)肝肾功能、肺功能、神经功能等严重功能不全;(4)易过敏体质;(5)其他精神病变或语言、认知等功能障碍;(6)伴有急慢性感染病变。
1.4 脱落标准
(1)治疗过程中患者因各种原因主动要求退出;(2)产生严重并发症或不良反应,需终止治疗;(3)失访;(4)病情恶化,需改变治疗方案。
1.5 治疗方法
对照组:进行抗心衰、抗抑郁的常规治疗,按照《中国心力衰竭诊断和治疗指南》中常规治疗手段[5],包括卧床休息、吸氧、强心、纠正水电解质紊乱、扩血管、利尿,同时口服氟哌噻吨美利曲辛片(H.Lundbeck A/S,0.5*10mg/片,生产批号:20200108、20210107、20220218),每日早服1次,每次1片,连续治疗1个月。
治疗组:在对照组基础上,联合健脾活血解郁方治疗,方中组成:黄芪20 g、丹参10 g、太子参15 g、煅龙骨30 g、柴胡10 g、白术15 g、茯苓15 g、煅牡蛎30 g、郁金12 g、香附12 g、延胡索10 g、当归20 g、桂枝10 g,中药饮片购自四川新荷花中药饮片有限公司,每日1剂,由淮北市濉溪县中医医院药剂科统一煎制,每剂共煎煮2次,混合药液后浓缩取汁300 mL,分为早晚2次口服,连续治疗1个月。
1.6 观察指标
1.6.1 临床疗效[7](1)显效:心悸、胸闷等症状完全消失或显著减轻,NYHA分级改善2级或保持为Ⅰ级;(2)有效:心悸、胸闷等症状减轻,NYHA分级改善1级;(3)无效:症状、NYHA分级无明显改变,甚至病情加重。总有效率=(53-无效例数)/53×100%。
1.6.2 中医症状评分 参考《中药新药临床研究指导原则》中症状量化评分标准[7],对气虚血瘀证主症:胸胁闷痛、神疲乏力、心悸气短进行量化分级评分,各症状按照轻中重记为1、2、3分,由同一医师对患者治疗前后进行症状评分。
1.6.3 运动耐力 运用六分钟步行试验(6 minutes walk test,6MWT)评估患者运动耐力[8],选取我院门诊楼旁长约30 m的平整笔直过道作为测试地,患者在区域内往返行走,全程医护人员在旁监护,以患者最多行走距离为度,完成测试后医护人员及时搀扶患者在旁休息,然后使用卷尺测量患者所行走的最大距离。
1.6.4 生活质量 运用明尼苏达心力衰竭量表(Minnesota Living with Heart Failure Question-naire,MLHFQ)对患者的生活质量进行评估[9],由我院心内科医师在治疗前后各测评一次,包括步行、心理、身体、工作、饮食、性生活等共21个问题,每个问题分为0~5分共6个等级,患者根据自身情况选取合适的评分,由评估医师指导患者完成所有问题的评估,检查并查询患者,若出现问题不理解时,由评估医师将问题阅读或解释给患者,所有患者均全部完成所有题目并上交答卷,由评估医师完成总分计算。
1.6.5 抑郁程度 采用HAMD评估患者的抑郁程度变化[10],由两名具有3年以上评估经验的主治医师进行评估,采用观察和交谈方式进行,共24个内容,每项内容记为0~3分,第8、9、11项内容于观察关键状态进行评估,其余项目根据患者的口头描述进行评分.
1.6.6 自评抑郁程度 运用抑郁自评量表(Self-Rating Depression Scale,SDS)对患者治疗前后的抑郁程度进行评估[11],共分为20个题目,每个题目进行四级法评分,正向评分为1~4分,反向评分为4~1分,各项评分总和为总粗分,SDS评分为总粗分乘以1.25后取整数部分。全部纳入者均完成并上缴问卷,未发生遗漏,由同一医师进行SDS评分计算。
1.6.7 血清检测指标 在治疗前后,患者于晨起空腹时在本院检验科进行血液标本采集,经离心后保留上层清液,在生化仪(盛世东唐DT-380)上采用酶联免疫法测定血清5羟色胺(5-hydroxytryptamine,5-HT)、B型脑钠肽前体(N-terminal-pro-brain natriuretic peptide,NT Pro-BNP)、血管紧张素Ⅱ(Angiotensin Ⅱ,Ang Ⅱ)的水平,运用放射酶法测定血清同型半胱氨酸(homocysteine,Hcy)的水平,试剂盒购自上海研启生物公司,检测过程严格按照试剂盒操作规范进行。
1.6.8 心功能指标 在治疗前和治疗后,运用彩色多普勒超声仪(科进KJ-2V5M型)进行无创血流动力学检测,患者取平卧位,平静休息5分钟后,将超声仪四对双联电极分别贴于心尖、腋中线与剑突下缘交汇处、延长线与颈根部交汇处,待波形稳定后,获取3个连续心动周期的数据,检测舒张早期血流峰值/晚期血流峰值(peak value of early diastolic blood flow/peak value of late diastolic blood flow,E/A)、心输出量(cardiac output,CO)、LVEF的水平,各取3个数据的平均值。
1.7 统计学处理
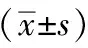
2 结果
2.1 临床疗效比较
治疗1个月后,治疗组总有效率88.68%,明显高于对照组的73.58%,差异有统计学意义(P<0.05)。见表1。

表1 两组慢性心力衰竭合并抑郁气虚血瘀证患者的临床疗效比较(例)
2.2 中医症状评分比较
两组治疗后的胸胁闷痛、神疲乏力、心悸气短评分低于治疗前,且治疗组较对照组更低,差异有统计学意义(P<0.05)。见表2。

表2 两组慢性心力衰竭合并抑郁气虚血瘀证患者的中医症状评分比较分)
2.3 运动耐力和生活质量比较
两组治疗后的6MWT高于治疗前,MLHFQ低于治疗前(P<0.05);治疗后治疗组的6MWT高于对照组,MLHFQ低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 两组慢性心力衰竭合并抑郁气虚血瘀证患者的6MWT、MLHFQ比较
2.4 抑郁程度比较
治疗前两组的HAMD、SDS无明显差异(P>0.05);两组治疗后的HAMD、SDS低于治疗前,治疗组的HAMD、SDS均低于对照组,差异有统计学意义(P<0.05)。见表4。

表4 两组慢性心力衰竭合并抑郁气虚血瘀证患者的HAMD、SDS比较分)
2.5 血清指标比较
治疗前两组的5-HT、NT-pro BNP、Ang Ⅱ、Hcy无明显差异(P>0.05);两组治疗后的5-HT高于治疗前,NT-pro BNP、Ang Ⅱ、Hcy低于治疗前(P<0.05);治疗后治疗组的5-HT高于对照组,NT-pro BNP、Ang Ⅱ、Hcy低于对照组,差异有统计学意义(P<0.05)。见表5。

表5 两组慢性心力衰竭合并抑郁气虚血瘀证患者的5-HT、NT-pro BNP、Ang Ⅱ、Hcy比较
2.6 心功能指标比较
两组治疗后的E/A、CO、LVEF高于治疗前,且治疗组明显高于对照组,差异有统计学意义(P<0.05)。见表6。

表6 两组慢性心力衰竭合并抑郁气虚血瘀证患者的E/A、CO、LVEF比较
3 讨论
虽然我国人民生活水平得到显著改善,但慢性心力衰竭的患病率、死亡率仍较高。国外有研究结果发现,抑郁是慢性心力衰竭死亡的重要原因之一,慢性心力衰竭患者抑郁与住院率存在较大关联性[12]。心理因素与心脏器质因素相互作用、相互影响,心理因素可影响心脏代谢失衡,抑郁产生的负面情绪或压力持续时间越长,其造成的心血管危害就越重[13]。
中医认为,慢性心力衰竭合并抑郁属于“心痹”“郁证”的病证范畴,其主要病位在心,心病日久累及于肝,肝失疏泄,则气血郁滞,患者郁闷不舒,肺、脾、肾的水液代谢功能失调,水饮内停,进一步加重心衰[14]。慢性心力衰竭合并抑郁的主要病症要素为“虚”和“瘀”,二者参与病变的发生与发展,早期心气亏虚,产生瘀血、水饮等病理产物,阻塞心脉;心为阳中之阳,心气旺盛则气血推动运行,肾阳温煦蒸腾,水液代谢畅通,心气不振则无力推动血行,导致瘀血痹阻,三焦气化失司,气化不利,同时心衰者心气亏虚,心神失养,出现精神萎靡、神志恍惚等外在症状[15]。
本研究选用健脾活血解郁方治疗,方中以太子参、黄芪作为君药,太子参能补益心气,黄芪健脾益气,二者相配补心气以治本,滋养心阴心阳。桂枝、丹参用作臣药,丹参能活血祛瘀,安神养血;桂枝温阳通脉,助阳化气。其余药用作佐使药,白术、茯苓利水渗湿;柴胡疏肝解郁,调畅气机;煅牡蛎、煅龙骨能收敛心神,潜阳;郁金能活血行气,解郁;香附疏肝解郁;延胡索行气活血;当归活血补血。全方合用,共同发挥健脾补气、活血化瘀、温经通脉、疏肝解郁之功效。
本研究结果显示,治疗组联合健脾活血解郁方治疗后,疗效明显高于常规西药治疗,且中医症状评分降低程度明显高于常规西医治疗,治疗后主要心功能指标E/A、CO、LVEF改善程度明显优于对照组。结果表明,健脾活血解郁方能进一步提高临床疗效,减轻中医症状,提高患者的心功能。
6MWT是评估心衰患者疗效的重要指标,能反映患者的运动耐力[16]。本研究结果显示,治疗后治疗组的6MWT高于对照组,表明健脾活血解郁方能显著提高心衰患者的运动耐力,对改善生活质量具有积极意义。生活质量是慢性心力衰竭预后的重要指标,MLHFQ常用的评估指标,对患者睡眠、心理、活动等多个方面进行评估,具有较好的敏感性[17]。本研究结果显示,治疗组的MLHFQ明显低于对照组,提示健脾活血解郁方能进一步改善慢性心衰患者的生活质量。
心衰患者往往因胸闷、气短、乏力、运动量下降等引起多种心理问题[18]。本研究发现,治疗组的HAMD、SDS低于对照组,提示健脾活血解郁方在改善心衰患者抑郁状态具有优势。治疗后治疗组的5-HT高于对照组,NT-pro BNP、Ang Ⅱ、Hcy低于对照组,提示健脾活血检验方有助于改善减轻心肌损伤,调节5-HT的分泌,降低血管收缩,阻止动脉粥样硬化,此可能是其发挥多途径疗效的作用机制,有待进一步研究探讨。
综上所述,健脾活血解郁方可提高慢性心力衰竭合并抑郁气虚血瘀证的疗效,减轻心衰症状,降低抑郁程度,改善患者的运动耐力和生活质量,提高患者的心功能。

