石夏养阴清热汤治疗阴虚燥热型干燥综合征43例
张硕 施阳 杨芮姗
干燥综合征是种复杂的免疫系统病变,以淋巴细胞浸润为主要病理特征,可累及泪腺、唾液腺等外分泌腺,进而导致泪液、唾液分泌异常,同时可伴有疼痛、乏力等全身性症状,影响患者的生活质量[1]。根据干燥综合征的症候特征,中医将其归为“燥痹”的病证范畴,其发病与胃、脾、肾、肺有关[2]。《医原·百病提纲》论中所述“内燥起于胃,胃乃生化津液之本,湿起于脾,脾乃水津散布之本”,表明脾胃湿热可导致津液输布不利[3]。该病缠绵难愈,脏腑津液耗损,机体津液运化、输布无力,导致阴虚化热,或素体阴虚,外感热邪,内生燥热,病机以阴虚为主,归结于阴虚燥热[4]。外燥邪毒易损伤肺脏,肺主水道通调,燥痹责之肺脏,外邪犯肺,导致肺失肃降,津液输布障碍,内生燥热,加重病情,久病耗损肾精,津液损伤越盛。通过中医辨证研究,该病的证型以阴虚证、血瘀证、气虚证为主,其中肝肾阴虚最为常见[5]。笔者根据多年治疗干燥综合征的临床经验,认为该病的根本病机以阴虚燥热多见,该病以阴虚为本,燥热内盛为主要标实。临床治疗当以养阴润燥、清热生津为主。本研究对43例阴虚燥热型干燥综合征患者在常规治疗基础上,联合中医石夏养阴清热汤治疗,取得了满意的治疗效果。结果如下。
1 对象与方法
1.1 对象
将首都医科大学附属北京中医医院2021年6月~2022年8月收治的93例阴虚燥热型干燥综合征患者,使用随机数字表法分为对照组47例和治疗组46例。对照组43例(共脱落4例,1例发生严重并发症终止治疗,1例失访,1例主动要求退出,1例私自停药几天)中男16例,女27例,年龄30~71岁,平均(43.09±4.31)岁,病程6~31个月,平均(17.36±4.08)个月。治疗组43例(共脱落3例,1例发生严重不良反应终止治疗,1例更换就诊医院失访,1例私自降低药量)中男14例,女29例,年龄31~70岁,平均(43.38±4.10)岁,病程7~30个月,平均(17.14±4.26)个月。两组的基线资料无明显差异(P>0.05),具有可比性。本研究经首都医科大学附属北京中医医院伦理委员会批准。
1.2 纳入标准
(1)满足2016年美国风湿病学会制定的干燥综合征的诊断标准[6],存在眼干或口干症状,以下症状存在至少一项:眼干症状持续至少3个月,眼部砂砾般异物感,口干症状持续至少3个月,人工泪液使用至少3次/天,进食干性食物需频繁饮水,干燥综合征疾病活动度指数(EULAR SS disease activity index,ESSDAI)中至少1项系统阳性;(2)满足中医阴虚燥热证的诊断标准[7],主症为两目干涩、口干、饮不解渴、疲倦、乏力、关节疼痛,次症为面色潮红、涎腺肿大、五心烦热、低热、失眠头晕、干咳,舌红苔薄,脉细数;(3)近4周内未进行免疫抑制剂、激素等相关治疗;(4)患者签署知情同意书。
1.3 排除标准
(1)继发性干燥综合征;(2)心、肺、肾、肝等严重功能不全;(3)易过敏;(4)其他自身免疫系统、内分泌系统病变;(5)精神异常或语言、认知功能障碍;(6)妊娠、哺乳的女性;(7)其他眼底病变;(8)感染性病变、传染性病变;(9)伴有其他影响效应指标的病变。
1.4 脱落标准
(1)各种原因主动提出退出本研究;(2)失访;(3)发生严重并发症或不良反应需终止治疗;(4)未按医嘱服药,私自停药、增减药量等。
1.5 治疗方法
对照组:口服硫酸羟氯喹片(Sanofi-Synthelabo Ltd.,0.2 g/片,生产批号:20210501、20220318),每日2次,每次1片,连续治疗12周。
治疗组:在对照组基础上,联合口服石夏养阴清热汤:石膏30 g、知母15 g、北沙参30 g、黄芪30 g、夏枯草15 g、菊花15 g、麦冬15 g、生地黄10 g、赤石脂15 g。随症加减:心烦健忘者,加远志10 g、酸枣仁15 g;胃反酸嘈杂者,加煅瓦楞子15 g;大便干结者,加大黄10 g、芒硝10 g;食欲不振者,加砂仁10 g。每日一剂,由首都医科大学附属北京中医医院代煎药房统一煎煮,每剂煎煮成400 mL的药液,平均分装成2袋,患者于早晚各温服一袋,连续治疗12周。
1.6 观察指标
1.6.1 临床疗效 对患者的阴虚燥热证进行症状量化评分,各症状按照四级法,主症记为6、4、2、0分,次症记为3、2、1、0分,各症状评分总和为症候评分。规定:(1)临床控制,症状体征基本消失,泪液流率、唾液流率、血清理化指标均恢复正常,症候评分降低≥95%;(2)显效,症状体征显著改善,泪液流率、唾液流率、血清理化指标好转>70%,70%≤症候评分降低<95%;(3)有效,症状体征改善,30%<泪液流率、唾液流率、血清理化指标好转≤70%,30%≤症候评分降低<70%;(4)无效,症状体征无变化,泪液流率、唾液流率、血清理化指标好转<30%,症候评分降低<30%。总有效率=(43-无效例数)/43×100%。
1.6.2 干燥综合征报告指数 使用干燥综合征报告指数(EULAR SS Patient Reported Index,ESSPRI)对患者的症状进行评估[8],由主治医师观察患者症状体征,医师询问患者的肢体疼痛情况、疲劳情况及干燥情况,每项得分由患者从0~10分钟自行进行评分,0分为无症状,10分为难以忍受的症状,ESSPRI评分为上述三项评分的平均分,全部患者由统一主治医师进行评估,评估过程中由患者自行作答,尽可能降低其他人员对患者的干扰。
1.6.3 ESSDAI评分 使用ESSDAI评分对患者的症状进行客观评价[9],由专科医师对患者的病史、辅助检查、查体情况等临床资料进行评估,各项症状评分×对应权重指数的总和为ESSDAI评分。
1.6.4 泪液流率 使用泪液分泌实验(schirmer试验)对患者的泪液流率进行检测,试验前患者眼睛保持原有状态,近1小时内未进行滴眼液相关治疗,选取若干5×35 mm滤纸,将一端5 mm处折成直角,将滤纸的直角边挂于下眼睑1/3结膜囊处,患者放松闭目5分钟,取下滤纸,测量折痕处至湿润的边缘的最远距离,泪液流率取两眼的平均值泪液流率=最远距离(mm)/5分钟。
反应堆压力容器算例模型如图5所示,因压力容器是对称的,取其1/4模型来分析法兰与压力容器之间的接触,该模型仅受螺栓预紧力的作用。材料参数为:弹性模量为200 GPa、泊松比为0.3。
1.6.5 唾液流率 对患者进行唾液流率检测,检测前1小时内未进行喝水、吸烟、漱口、刷牙等刺激唾液分泌行为,保持口腔清洁,患者将口腔唾液完全吐至容器内,每隔30秒~1分钟吐一次,患者总共测试10分钟,测量容器内唾液的总量。唾液流率=唾液总量(mL)/10分钟。
1.6.6 唾液腺超声评分 运用超声诊断仪(国产开立P10Pro型)检查患者的双侧腮腺、颌下腺共4个腺体进行超声检查,记录腺体的大小,异常回声界限、分级及损伤程度。运用唾液腺超声评分系统(salivary gland uhrasonography,SGUS),每个腺体计为0~4分,4个腺体评分总和为SGUS评分,计为:0分,回声均匀一致;1分,多个低回声区,边界不清;2分多个低回声直径低于2 mm,边界清晰;3分多个低回声区直径2~6 mm,边界清晰;4分,多个低回声区直径大于6 mm,边界清晰。
1.6.7 血液指标 在治疗前(入院时)及治疗后(治疗12周后),患者在清晨空腹时入院进行血液标本检查,采集患者3 mL外周血标本,运用流式细胞仪(美国贝克曼CytoFLEX LX型)测定患者辅助性T细胞17(T helper cell 17,Th17)、调节性T细胞(regulatory T cells,Treg)的水平,并计算Th17/Treg比值;将血液标本按3 000 r/min离心10分钟后,采集上层清液,在酶标仪(南京德铁HBS-1101)上采用酶联免疫法测定血清中免疫球蛋白G(immunoglobulin G,IgG)、红细胞沉降率(erythrocyte sedimentation rate,ESR)的水平;试剂盒由上海臻科生物公司生产。
1.7 统计学处理
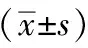
2 结果
2.1 临床疗效比较
治疗组患者治疗12周的总有效率为93.35%,明显高于对照组的79.07%,经统计学比较,组间差异明显(P<0.05)。见表1。

表1 两组阴虚燥热型干燥综合征患者的总有效率对比(例)
2.2 ESSPRI、ESSDAI评分比较

表2 两组阴虚燥热型干燥综合征患者的ESSPRI、ESSDAI评分比较分)
2.3 泪腺、唾液腺功能比较
治疗前,两组的泪液流率、唾液流率、SGUS评分无明显差异(P>0.05);两组治疗后的泪液流率、唾液流率高于治疗前,SGUS评分低于治疗前(P<0.05);治疗后治疗组的泪液流率、唾液流率高于对照组,SGUS评分低于对照组(P<0.05)。见表3。

表3 两组阴虚燥热型干燥综合征患者的泪液流率、唾液流率、SGUS评分比较
2.4 免疫功能比较
治疗前两组的Th17、Treg、Th17/Treg无明显差异(P>0.05);两组治疗后的Th17、Th17/Treg比治疗前低,Treg比治疗前高(P<0.05);治疗后治疗组的Th17、Th17/Treg比对照组低,Treg比对照组高(P<0.05)。见表4。

表4 两组阴虚燥热型干燥综合征患者的Th17、Treg、Th17/Treg比较
2.5 IgG、ESR比较
治疗前两组的IgG、ESR无明显差异(P>0.05);与治疗前相比,两组治疗后的IgG、ESR均显著降低,治疗组较对照组降低更明显,经统计学比较,组间差异显著(P<0.05)。见表5。

表5 两组阴虚燥热型干燥综合征患者的IgG、ESR比较
3 讨论
干燥综合征是好发于中老年人的自身免疫性结缔组织病变,病理表现为淋巴结肿大和淋巴细胞浸润、破坏腺体,造成腺体狭窄或阻塞[10]。该病具有发病隐匿、病程长、反复发作、累及范围广等特点,若不及时有效的诊治,易造成间质性肺炎、周围神经病变、消化道受累以及淋巴瘤等[11]。
有学者认为气虚是干燥综合征的根本病机,病机关键在于津液的生成、运输异常,产生多种病理产物,进一步导致津液输布异常[12]。部分学者从脏腑学说探讨该病的发病机制,朱良春等认为肾主一身阴阳,肾阳虚则津亏液凝,肾阴虚则津亏内燥,该病发病与肾密切相关[13]。邓德强认为该病与先天禀赋不足、阴液亏虚有关,阴液为人体必不可缺的,能濡养机体,津液亏虚可导致机体失养、失润,濡润不足则气血运行不畅,形成痹证[14]。阴虚、燥痹、湿热三者间相互作用,相互影响和转化,燥毒是导致该病的关键因素。干燥综合症患者以眼干、口干为主要症状,伴有乏力、倦怠、疼痛等症候。笔者认为该病的病机以阴津亏虚兼气虚为本,以燥热之邪为标实,燥热伤津耗气,导致脾胃热盛,肝阴耗损,脾胃开窍于口,胃肠燥热则灼伤津液,津液无法上承于口,发为口干;肝开窍于目,肝阴亏虚则发为虚热,燥热灼伤肝阴,目失阴液,发为眼干[15]。
本文选用石夏养阴清热汤治疗,方中以石膏、夏枯草作为君药,石膏能清热除烦,祛火止渴;夏枯草能清肝明目,二药合用,共同清燥热之邪,有助津液布达于口,缓解眼干不适。菊花、知母用作臣药,知母清热降火,润燥滋阴;菊花清肝明目、清热解毒,二药合用有助君药清燥热之效,促进津液输布。燥热之邪可损伤正气,出现神疲、乏力等症,本研究佐以北沙参、黄芪,其中黄芪能健脾补气、扶正固本;北沙参能养阴益气。赤石脂能制约滋阴药物伤及脾阳,涩肠止泻。麦冬能养阴生津,安神除烦,润肠通便;生地黄能清热凉血,滋阴生津。全方合用,共同发挥清肝明目、清热解毒、滋阴润燥、止渴去火、补气生津的功效。本方清热与滋阴兼顾,既能清泄久积阴分之虚火,以防虚热灼津引起的阴液亏虚,又能滋润久旱之腠理、筋脉、孔窍,以使气阴得复,津液得满。
ESSPRI、ESSDAI是欧洲风湿病联盟制定的用于评估干燥综合征病情及临床症状、脏腑损伤的重要指标[16]。本研究结果显示,石夏养阴清热汤治疗的治疗组患者,治疗12周的总有效率及ESSPRI、ESSDAI降低程度均明显高于单纯西药治疗的对照组,提示联合石夏养阴清热汤治疗,能显著提高干燥综合征的治疗效果,进一步减轻患者的临床症状体征。
干燥综合征常累及外分泌腺,包括泪腺、唾液腺,本研究不仅评估患者主观症状及客观症状,还对唾液腺、泪腺的分泌情况进行评估[17]。采用schirmer试验检查患者泪腺功能,运用唾液流速率及SGUS评估患者唾液腺功能。结果表明,联合石夏养阴清热汤治疗的患者,治疗后泪液流率、唾液流率高于对照组,SGUS评分低于对照组,表明联合石夏养阴清热汤治疗,能进一步促使干燥综合征患者泪腺和唾液腺功能的恢复。从而有效改善患者的眼干、口干症状。
本研究结果还发现,治疗后治疗组的Th17、Th17/Treg比对照组治疗后低,Treg比对照组治疗后高。淋巴细胞是机体免疫功能重要的组成部分,Th17、Treg的免疫功能失衡是导致干燥综合征发病的重要因素,Th17/Treg平衡一旦破坏,可促进多种炎症因子的分泌,加剧该病的发生与发展[18]。结果提示,石夏养阴清热汤可能通过调节干燥综合征患者的免疫平衡,从而发挥治疗效果,其作用机制有待进一步验证。
IgG是免疫功能的组成部分,是免疫反应的主要介导物质,其水平与机体病情严重程度呈正相关[19]。干燥综合征常引起机体血液流变学改变,可造成ESR水平增加,血液粘度增加,红细胞变形能力下降[20]。检测IgG、ESR二者水平,对评估干燥综合症的病情具有重要临床意义。本研究结果表明,两组治疗后的IgG、ESR均显著降低,治疗组较对照组降低更明显,提示石夏养阴清热汤有助于进一步控制干燥综合征的病情,对减轻免疫反应和改善血液流变学具有积极意义。
综上所述,石夏养阴清热汤有助于提高阴虚燥热型干燥综合征的治疗效果,改善患者的免疫功能,促使泪腺、唾液腺功能恢复。

