PDCA模式下家属协同护理对病毒性腹泻患儿遵医行为和临床症状的影响
杨兆敏 温玉超
济南市中心医院儿童预防保健科 250000
由于小儿的免疫系统尚未发育完善,故该年龄段人群为病毒性疾病的易感人群,其中小儿病毒性腹泻为常见疾病之一,病原体可通过消化道传播并于患儿消化道内定植、感染〔1〕。该病的发病率呈季节性变化,统计数据显示轮状病毒为该病主要病原体,干冷天气为致病病毒最适宜生长环境,由于秋季(8~11月)天气干燥、气温降低,故秋季为该病高发季节〔2〕。病毒性腹泻多以大便次数增多、恶心等胃肠道反应为临床表现,可导致水分流失、电解质紊乱,临床需在给予补液、纠正电解质紊乱的同时加强护理,促进患儿恢复,但常规护理下缺乏计划和反思、改进,护理模式过于程序化,且常规护理下医护人员为护理实施的主体,家属的参与度较低。PDCA模式为通过计划-实施-检查-处理四个阶段制定护理计划、执行护理计划并对护理过程、结果进行总结、改善,已有研究将其应用于外科手术患儿围术期护理中,效果良好〔3〕。既往研究认为家属协同护理可提高患儿的就诊依从性〔4〕。故本研究将PDCA和家属协同护理联合运用于小儿病毒性腹泻护理中并观察其效果。
1 资料与方法
1.1 一般资料
选取2018年12月至2021年12月期间济南市中心医院就诊的104例病毒性腹泻患儿,应用随机数字表法将其分为PDCA组52例和常规组52例。诊断标准:①临床表现:有腹泻等胃肠道表现;②体征:体查可见肠鸣音活跃度上升,可有腹部压痛;实验室检查:有C反应蛋白上升、白细胞增多等感染表现,粪便培养病毒病原体(+)〔5〕。纳入标准:①符合上述诊断标准;②学龄期患儿(年龄>5岁);③研究起始前与患儿家属陈述本研究内容后患儿家属自愿参与此次研究。排除标准:①合并感染性疾病者;②合并重度营养不良者;③重型腹泻者;④先天性消化道畸形。PDCA组男29例,女23例;年龄6~11岁,平均(8.12±1.75)岁;其中轻型腹泻32例,中型腹泻20例;患儿家属为父母41例,其余家属11例;年龄23~67岁,平均(46.81±11.49)岁;文化程度为大专及以下(包含高中/中专)22例,大学及以上(包括硕博士)30例。常规组男28例,女24例;年龄6~12岁,平均(8.57±2.13)岁;其中轻型腹泻31例,中型腹泻21例;患儿家属为父母39例,其余家属13例;年龄24~66岁,平均(45.78±10.90)岁;文化程度为大专及以下19例,大学及以上33例。两组一般资料方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
常规组给予常规护理,具体为患儿家属入院时给予口头宣教,加强病房消毒,观察患儿症状及体征,配合医生给予补液等临床治疗。PDCA组给予PDCA模式下家属协同护理,具体为:(1)制定护理计划(P):成立PDCA小组,小组成员包括感染科及呼吸内科护士长1名,主治医师1名,主管护士若干名,制定计划前由主管护士通过翻阅过往我院小儿病毒性腹泻相关病例,并以“PDCA”“家属协同护理”“小儿病毒性腹泻”等为关键词在知网等文献库内检索相关核心文献,收集小儿病毒性腹泻相关护理信息,总结经验并以此开展小组讨论制定护理计划。(2)护理计划实施(D):①无菌护理:严格进行规范化消毒,除常规对患儿用具及病房设施进行消毒外,护士接触不同患儿及不同护理操作前后均应进行手消毒,避免交叉感染,将不同病原体如轮状病毒、诺如病毒性腹泻患儿收入不同病区,且不同病区间分管护士不重复,避免交叉感染,且制定严格探视制度,仅留1人陪护,其余家属探视前需预约并于规定时间进行探视,进入病房前需严格消毒,佩戴口罩,减少与患儿接触。②健康教育:对患儿家属进行疾病宣教,宣教方式包括病毒性腹泻宣传手册、PPT、视频、面对面讲解等,根据患儿家属自身情况采取播放视频并穿插讲解或浏览PPT等方式进行健康教育,健康教育的内容应包括病毒性腹泻病因、易感人群、注意事项、预防措施等。③饮食护理:喂养均采用一次性无菌餐具,为患儿家属讲解病毒性腹泻饮食注意事项如低乳糖、低脂、流质饮食后,在护理人员指导下由患儿家属自行制定住院个性化食谱。④体温护理:指导患儿家属体温护理注意事项如需进行药物降温的体温分界线(38.5℃)、物理降温方法(温水擦浴)等,护理人员在旁监督指导,由患儿家属完成体温护理相关操作。⑤臀部护理:由护理人员为患儿家属讲解臀部护理注意事项,如将纸尿裤替换成纯棉软布、护臀用品的选择及擦药方法等,护理人员在旁监督指导,由患儿家属完成臀部护理相关操作。⑥心理护理:患儿:接触患儿时,可在患儿家属陪同下,与患儿谈论其感兴趣话题,如动画片、玩具等,可准备小玩具、小零食等礼品送予患儿。家属:由于病毒性腹泻起病急、临床表现明显,可导致部分患儿家属产生恐慌、焦虑心理,此时因及时给予安慰,并展示病毒性腹泻痊愈率及既往康复病例。(3)检查(C):两天开展一次总结会议,由管床护士汇报工作情况,由主管护士指出、纠正护理过程中存在的问题,如手消毒不到位、未关心患儿家属心理状况等。(4)处理(A):处理会议总结结果,汇集护理过程中高发问题,对护理工作顺利开展的护士表达鼓励与肯定,总结其成功经验并制定相关标准进行推广。
1.3 评估指标
(1)遵医行为:①完全依从:医护人员进行治疗、护理过程中,患儿完全配合并配合医护人员顺利完成全部治疗、护理操作。②部分依从:患儿仅配合部分治疗护理,抗拒其余治疗护理;③不依从:医护人员实施护理、治疗时,患儿完全不配合,可表现为哭闹、抗拒,甚至抵制医护人员接触,导致医疗工作无法开展〔6〕。依从率=完全依从+部分依从/总例数,评估时间为干预1 w后。(2)病毒性腹泻相关知识了解情况:由医护人员进行问卷调查,问卷内容包括Ⅰ病毒性腹泻病因;Ⅱ病毒性腹泻临床表现;Ⅲ病毒性腹泻易感人群;Ⅳ病毒性腹泻护理/预防措施。问卷完成后由医护人员统一收集进行评估是否了解,评估时间为干预1 w后。(3)疾病不确定感:采用疾病不确定感父母量表(PPUS)进行评估,该量表从不明确性(13项)、缺乏信息(5项)、缺乏清晰(9项)、不可预测性(4项)四个方面对患儿父母进行评估,每项记为1~5分,其得分与患儿家属的不确定感呈正相关〔7〕。评估时间为干预前和干预1 w后。
1.4 观察指标
比较干预1 w后两组患儿依从率、大便次数增多等临床症状消退时间、并发症发生情况。对比两组患儿家属病毒性腹泻相关知识了解情况,比较干预前后患儿家属PPUS得分变化情况。
1.5 统计学方法
2 结果
2.1 两组患儿遵医行为比较
PDCA组依从率显著高于常规组,差异有统计学意义(P<0.05),见表1。
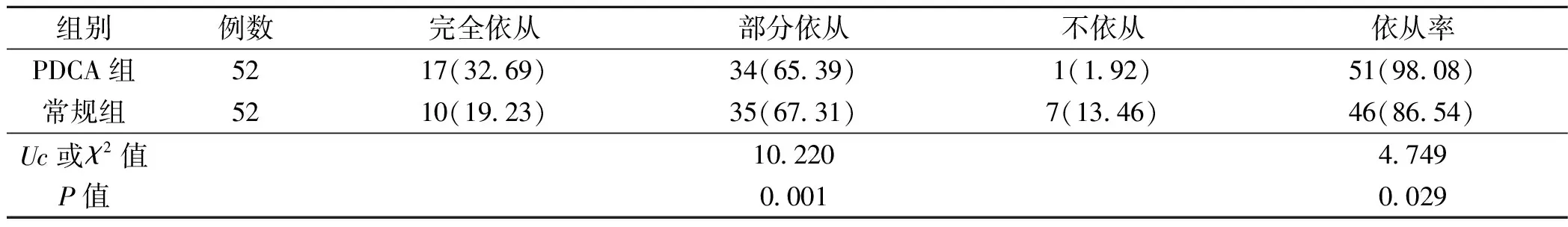
表1 两组患儿遵医行为比较〔n(%)〕
2.2 患儿临床症状消退时间比较
PDCA组大便次数增多、大便性状异常、发热消退时间均显著低于常规组,差异有统计学意义(均P<0.05),见表2。

表2 两组患儿临床症状消退时间比较
2.3 患儿家属病毒性腹泻相关知识了解情况对比
PDCA组病毒性腹泻病因等各项病毒性相关知识了解率均明显更高,差异有统计学意义(均P<0.05),见表3。

表3 两组患儿家属病毒性腹泻相关知识了解情况比较〔n(%)〕
2.4 患儿家属疾病不确定感比较
干预1 w后,两组患儿家属PPUS得分明显降低,且PDCA组明显低于相同时间常规组,差异有统计学意义(P<0.05),见表4。

表4 两组患儿家属干预前后疾病不确定感比较(分,
2.5 两组患儿并发症发生情况比较
PDCA组并发症总发生率显著低于常规组,差异有统计学意义(P<0.05),见表5。

表5 两组患儿并发症发生情况比较〔n(%)〕
3 讨论
病毒入侵肠道后复制、增殖,可破坏肠壁细胞,还可破坏肠道微生物平衡,影响患儿正常吸收功能,导致腹泻〔8〕。需及时予以对症支持治疗及有效护理干预,防止病毒性心肌炎、肺炎等继发症发生,影响患儿预后。
遵医行为指患儿在诊治过程中,认可医护人员并配合医护人员进行护理、治疗等医疗行为〔9〕。而小儿对陌生环境的警惕性高,加之小儿过往接触医护人员时的记忆主要由打针疼痛感和药物苦涩感组成,部分小儿可对医护人员有天然的畏惧与抵触,不利于医疗行为的正常开展〔10〕。本研究结果发现,PDCA组相较于常规组,患儿治疗依从率明显更高,而3项主要临床症状消退时间均明显更少。这表明PDCA模式下家属协同护理能增强病毒性患儿的遵医行为,改善患儿临床症状。分析其原因为:①PDCA护理通过正式开展护理工作前从既往病例及文献中总结护理经验,可使护理计划更科学、条理清晰从而更有利于患儿预后〔11〕。②PDCA护理通过定期对护理工作开展情况进行总结并调整,可使护理计划更贴合临床实际需要〔12〕。③患儿对家长有天生的信赖感与亲近感,PDCA模式下家属协同护理通过指导患儿家属护理操作,将护理的主体由护士转变为家属,且加强与患儿的沟通,增强患儿对护士的信任感,消除患儿陌生、紧张情绪,防止患儿对护士产生抵抗心理,与患儿间建立良好关系从而提高患儿遵医行为,使护理工作顺利开展,促进患儿恢复〔13〕。④苏勇等〔14〕研究认为院内交叉感染为影响患儿预后的重要因素之一,PDCA模式下家属协同护理通过提高护士手消毒意识、划分分管病区、设定探视制度等方式降低院内交叉感染风险,促进患儿恢复。⑤家长情绪管理可影响患儿情绪,PDCA模式下家属协同护理通过正向病例引导增强家属治愈信心,促使家属参与护理过程,分散家属注意力,避免由于过度思虑产生情绪管理失控,影响患儿情绪从而不利于患儿的遵医行为。
小儿病毒性腹泻起病急,每日腹泻最高可达10次,且存在发病高峰期,可导致住院患儿过多,护理人员人手不足,无法满足患儿需要,且患儿人数过多还可导致护理人员工作量骤增,长时间高强度工作可造成心理压力,出现护理纰漏,导致红臀等并发症发生。而常规护理下,护理操作以护士为主体,健康宣教也仅局限于口头,未引导患儿家属参与护理。本研究结果显示,经干预1 w后,PDCA组患儿家属PPUS得分降低幅度和对小儿病毒性腹泻相关知识了解度更高,且差异显著。这表明PDCA模式下家属协同护理能增强患儿家属的疾病了解程度,消除其疾病不确定感,降低并发症发生风险。分析其原因为:①PDCA下健康教育区别于常规健康教育,方式多样且根据患儿家属自身情况采取不同健康教育方式,帮助患儿家属掌握相关知识。且患儿家属全程参与护理过程,可在实践过程中加深对护理技能的领悟〔15-16〕。②PDCA模式下家属协同护理通过健康教育培养患儿的护理能力,提高患儿家属对患儿病情及临床症状、体征的分辨能力。当护士由于患儿人数过多分身乏术时患儿家属可代替护士观察患儿体征,发现问题及时给予干预并通知管床护士,避免由于护理纰漏导致的并发症〔17-18〕。
综上所述,PDCA模式下家属协同护理可提高患儿的遵医行为,加速患儿康复进程,降低患儿父母PPUS得分,丰富其病毒性腹泻相关知识,减少并发症发生。
利益冲突所有作者均声明不存在利益冲突

