针对性护理对胎膜早破孕妇行期待治疗的应用价值
樊鸿 陈文 王玮
1福建医科大附属三明市第一医院产科 36500;2三明市第二医院永安总医院心内科 366000
胎膜早破(premature rupture of membranes,PROM)是妊娠晚期常见并发症之一,是指胎膜在临产前自然破裂〔1〕,会提高胎儿早产的发生率,因为胎儿肺部发育不成熟,导致呼吸窘迫,从而增加胎儿围产期死亡的风险,同时还会造成产妇的宫内感染和产褥感染甚至死亡〔2〕。胎膜早破的原因有意外创伤、宫颈内口松弛、感染以及胎膜的发育不良,症状表现为孕妇阴道突然的排液。目前针对胎膜早破孕妇临床中主要采取期待治疗〔3〕,期待治疗可以在一定程度上延长产妇的妊娠时间,为胎儿的肺部发育提供充足的时间。在孕妇出现胎膜早破时尽早进行密切监护和积极的治疗,配合全面的护理可改善母婴症状〔2〕,从而减少并发症的发生。本研究探讨针对性护理对胎膜早破孕妇行期待治疗的应用价值。
1 资料与方法
1.1 一般资料
选取2019年1月至2020年6月在我院住院的胎膜早破孕妇100例,年龄23~35岁,平均(29.02±1.42)岁;孕周30周+~37周+,平均(33.12±2.01)周;初产妇54例,经产妇46例。按随机数表法分为对照组和观察组,每组50例。对照组年龄23~35岁,平均(28.46±2.01)岁;孕周30周+~37周+,平均(33.50±1.95)周;初产妇24例,经产妇26例。观察组年龄23~35岁,平均(29.19±1.43)岁;孕周30周+~37周+,平均(33.60±1.77)周;初产妇30例,经产妇20例。两组孕周、年龄、产妇类型等基线资料差异无统计学意义。纳入标准〔4-5〕:①所有患者均为单胎,头位,孕周7个月以上;②经临综合检查及实验室检测,最终确诊为PROM;③阴道内的pH值>6.5,患者自觉阴道内有不同程度的液体持续流出,症状不能缓解;④经实验室取阴液进行涂片,镜下发现一定量的羊齿状结晶;⑤意识清晰,妊娠期间正常产检。排除标准〔6〕:①患者对PROM临床治疗期间所使用的药物有一定的过敏;②合并有重度妊娠合并证;③经检查发现存在一定的精神疾病;④妊娠期间检查发现存在严重的胎儿畸形;⑤合并有一定程度的生殖系统感染;⑥合并有较为严重的肝肾功能障碍;⑦自身合并有重度贫血;⑧患者入院诊治时已进入临产阶段;⑨胎儿经检查有一定程度的宫内窘迫;⑩不能配合研究,中途退出者。
1.2 方法
对照组采用常规护理。观察组在其基础上采用针对性护理,两组患者均采用期待治疗。期待治疗:①一般处理:孕妇取臀高位或侧卧位绝对卧床休息,保持大便通畅,避免便秘。咳嗽等以免增加官腔内压力,防止过多的残留羊水流出和脐带脱垂,在治疗过程中尽量避免做肛查和阴道检查。②药物治疗:静脉滴注25%硫酸镁30~50 ml/d或硫酸沙丁肢醇2.4~4.8 mg po,3次/d,持续3~5 d;促胎;肌内注射地塞米松5 mg,2次d,每周2 d;青霉素或头孢菌素。对照组采用常规护理措施,监测病情的发展,观察孕妇是否发生脐带脱垂,遵医嘱及时使用地塞米松和硫酸镁,抑制宫缩,延长孕周,促进胎肺成熟。定期清洁会阴,保持会阴部的卫生,常规监测胎心每日3次,吸氧2次,静脉输液予以营养支持。观察组在观察组的常规护理基础上实施针对性护理措施,具体如下:①心理护理:胎膜早破的孕妇一般都以急诊方式入院,收治患者时要及时安慰患者以及家属突发事件的发生会给孕妇带来不良的情绪,以免加重病情。告知患者胎膜早破的原因和治疗方案,减少患者因知识缺乏而焦虑,缓解负面情绪,能提高患者对治疗的配合度。②健康宣教:护士应用合适的沟通方式,用容易理解的语言向患者及家属讲解胎膜早破的相关知识以及治疗护理方法。叮嘱患者绝对卧床休息,保持个人卫生,预防产后感染,知道患者正确监测胎动、胎心,并告知患者如有异常应及时通知护士,利于早期对病情的控制。③预防感染:在胎膜早破发生的12 h内遵医嘱使用抗生素治疗,预防感染的发生。密切监测患者的生命体征,重点关注体温和脉搏的变化。叮嘱患者抬高臀部,使用干净的护理垫,每日2次会阴消毒,保持阴部的清洁。观察患者阴道流出液体的颜色,如有发现羊水浑浊,含有胎粪,应高度警惕,判断是否发生了胎儿宫内窘迫,并及时汇报医生,及时终止妊娠。④促进胎肺成熟:孕周<37周的孕妇每日一次10 mg地塞米松静脉推注,3 d为一个疗程,每隔1 w一个疗程。⑤选择合适的分娩方式以及分娩时期:胎膜早破后会增加早产的风险,但由于孕周不足,新生儿出生后的存活率会降低;长期的期待疗法会增加感染的风险,因此选择合适的分娩方式以及分娩时期至关重要。⑥新生儿护理:胎膜早破的新生儿极易出现宫内窘迫和窒息,因此在新生儿出生后应及时对进行新生儿评估,采用针对性护理,如心肺复苏、保暖措施,提高新生儿的存活率。⑦产后护理:指导产妇正确的哺乳姿势及哺乳方法,避免乳腺堵塞导致乳腺炎的发生,同时做好会阴护理,及时更换干净的会阴垫。
1.3 观察指标
对产妇期待治疗的保胎时长进行观察,并观察两组产妇经护理后最终的分娩方式,产妇在护理期间负性情绪情况、产妇围产期并发症发生情况,最终的新生儿结局情况。负性情绪以焦虑自评量表(SAS)和抑郁自评量表(SDS)进行评估,SAS、SDS均含有20个条目,均采用4级评分,其中SAS标准分为项目分值总和乘以1.25后的分值整数部分,60~69分提示为中度焦虑、69分以上提示存在重度焦虑,59分以下提示存在轻度焦虑。SDS 63~72分提示存在中度抑郁,62分以下提示存在轻度抑郁,73分以上提示存在重度抑郁。分娩后行为期3个月随访,记录两组孕妇分娩方式、相关并发症发生情况。新生儿神经行为评估(NBNA)标准:分别于产后2~3 d,12~14 d,26~28 d测3次,1 w内37分以上为正常。新生儿Apgar评分标准:10分为正常,评分<7分为轻度窒息,评分<4分考虑重度窒息。
1.4 统计学分析

2 结果
2.1 两组患者焦虑、抑郁情况
护理前两组SAS评分、SDS评分差异均不显著;护理后两组SAS评分、SDS评分均显著优于护理前(P<0.05),观察组SAS评分、SDS评分均显著优于对照组(P<0.05)。见表1。

表1 两组患者焦虑、抑郁评分
2.2 两组保胎时长和最终的分娩情况
观察组保胎时间少于对照组(P<0.05),两组分娩方式无显著差异。见表2。
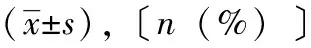
表2 两组保胎时长和最终的分娩情况
2.3 两组围生期产妇的并发症发生情况
两组均有围生期并发症病例出现,观察组并发症发生率显著低于对照组(P<0.05)。见表3。

表3 两组围生期并发症发生情况〔n(%)〕
2.4 两组新生儿结局
观察组新生儿的Apgar评分显著高于对照组(P<0.05);观察组新生儿胎儿窘迫、窒息、胆红素血症、宫内感染、颅内出血发生率均少于对照组(P<0.05)。见表4。

表4 患者新生儿结局情况观察
3 讨论
胎膜由细胞外基质组织、绒毛膜层、羊膜层组成,绒毛膜层内有丰富的血管,可以为胎儿运输氧气、提供营养物质同时还能排除代谢的产物〔7〕;同时羊膜还有一定的营养作用,胎膜一旦破裂,就会极易发生感染,增加胎儿早产的肌力,还会发生窒息、呼吸窘迫综合征〔8〕。导致胎膜早破的原因有很多,其中最主要的原因就是生殖道的感染,当孕妇抵抗力下降或者体内菌群失调,就很容易发生感染,牵连胎膜发生感染,破坏胎膜的结构,使脆性增加,柔韧性降低〔9〕。此外,胎位不正、羊水过多、妊高征、多胎妊娠也是胎膜早破发生的重要原因〔10〕。
因此,本研究多方面分析患者可能存在的护理问题,制定相对应的护理措施,在分娩前开始干预,产程中也高度警惕,密切观察胎心的变化,这些都要求护理人员能正确地认识胎膜早破的危险因素,能及时预见性的采取措施,治疗的过程中严格遵循医嘱用药,做好患者的保暖,取得患者的配合,通过会阴清洁、垫高臀部、绝对卧床方式防止感染和脐带脱垂的发生〔11-13〕。根据患者的实际情况,详细告知患者及家属不同分娩方式以及分娩时间选择的利弊〔14〕,便于患者及家属预先做好心理建设,降低了医患纠纷的发生率,还能提高患者对护理服务的满意度,同时为患者提供心理护理、健康教育以及饮食卫生指导,帮助患者建立信心,提高治疗的依从性,用乐观、积极的心态迎接新生命的到来,全方位的保障了孕妇以及胎儿的健康。
本研究结果显示,经过干预后,观察组患者的抑郁焦虑情绪相比于对照组有明显的改善,说明针对性护理可减少患者因知识缺乏产生的不良情绪。同时患者的产后并发症发生率明显降低,新生儿的Apgar评分显著高于对照组,母婴健康状况均良好。何红〔15〕的研究认为,针对性护理干预能有效预防胎膜早破造成的早产,延长妊娠的时间,改善症状,减少新生儿的不良反应,保障母婴健康,与本研究的结论一致。彭树花等〔16〕研究结果表明,妊高征、感染、性交和流产史都是导致早产合并胎膜早破的诱发因素,在临床护理的过程中予以胎膜早破的患者针对性的护理措施干预,能提高患者对护理服务的满意程度,还能有效促进患者的预后康复,该结论在本研究中也到了证实。李海莲等〔17〕研究也表明,针对性护理干预可以明显降低胎膜早破相关的不良事件发生率,能促进母婴的健康,提高换证对护士护理服务的满意度,建议在临床是推广使用,与本次研究结论相符。
综上所述,对胎膜早破的患者行期待治疗给予针对性的护理措施,可以降低产后并发症的发病率,提高新生儿的存活率,同时还能改善患者的抑郁焦虑情绪,具有显著的临床价值,值得至临床推广。
利益冲突所有作者均声明不存在利益冲突

